随着新生儿重症监护技术的发展,早产 儿,尤其极低出生体重儿(very low birth weight infants)和超低出生体重儿(extremely low birth weight infants)的存活率有了显著提高,但其神经 系统伤残如小儿脑性瘫痪、精神运动发育障碍、 社交适应能力低下、注意力缺陷多动障碍等不但没有相应减少反呈增加趋势,给社会和家庭造成 沉重的负担 [1] 。目前高危儿早期干预主要由儿保科 负责,多学科协作不够紧密,影响早期干预效果。 临床路径(clinical pathway)是指针对某一疾病建 立一套标准化治疗模式与治疗程序,是一个有关临 床治疗的综合模式,起到规范医疗行为,减少变异, 降低成本,提高质量的作用。相对于指南来说,其 内容更简洁,易读、适用于多学科多部门具体操作, 是针对特定疾病的诊疗流程、注重治疗过程中各专 [2] 。为了加强多学科协同进行早产儿 脑损伤的早期干预,我科采用新生儿、小儿神经发 育、儿童保健和儿童康复专业共同制定早期综合干 预的临床路径,现将研究结果报告如下。
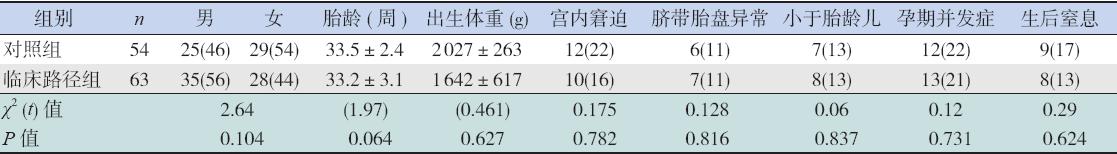
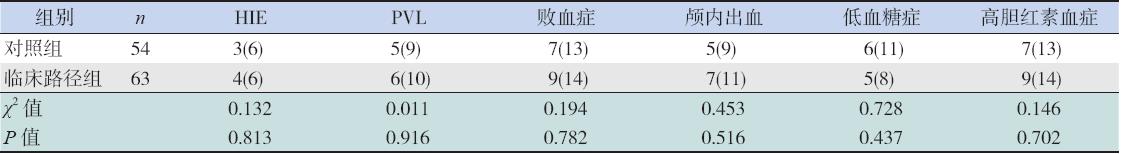
2008年3月至2010年2月在我院产科出生 的早产儿,除外先天畸形、先天遗传代谢性疾病 及新生儿期合并严重疾病的存活早产儿117例。 根据随机原则先将受试者按入院顺序编号再抽签 分为临床路径组和对照组。临床路径组63例, 其中男35例,女28例;胎龄28~36周,出生体 重890~2148 g,其中≤32周19例,≤1500 g 25 例。对照组54例,其中男25例,女29例,胎龄 28~36周,出生体重939~2140 g,其中≤32周15 例,≤1500 g 17例。两组性别、胎龄、平均出生 体重、宫内窘迫、胎盘异常(胎盘早剥、前置胎盘、 胎盘钙化或老化)、脐带异常(脐带绕颈、脐带 脱垂或扭曲、脐血流异常)、小于胎龄儿、孕期 并发症、生后窒息发生比率比较差异无统计学意 义(P>0.05),见表1。 两组脑损伤的常见原因如 缺氧缺血性脑病(HIE)、感染、颅内出血、脑室 周围白质软化(PVL)、低血糖症、高胆红素血症 的发生率比较,差异无统计学意义(P>0.05),见 表2。两组早产儿出院时均达到出院标准。
| 表 1两组早产儿一般资料 [x±s或例(%)] |
| 表 2两组早产儿脑损伤原因比较 [例(%)] |
按照目前的早期干预模式和方案 [2] ,主要由 儿保科定期随访体格生长、神经发育和智力测试, 并指导家长进行运动发育、认知能力、语言发育 和交往能力训练。
以小儿神经康复专业为主导制定多学科共同 干预和管理的诊疗流程,建立标准化的综合治疗 模式,具体临床路径如下。
应用发育支持性 护理干预 [3] 。病情稳定后进行丰富环境刺激和干预训练:(1)视觉刺激:用颜色鲜艳的红球挂 在婴儿床头,每天数次摇动,引逗小儿的注意; (2)听力刺激。有意识与患儿交流、播放胎教音 乐;(3)全身抚触、穴位按摩、姿势变更、捏脊、 被动操等;(4)前庭功能训练:将患儿放入被单 中摇晃,每日2次,每次15~30 min。
开办婴儿家长学校,宣 传早期干预作用,指导家庭干预训练方法、合理 喂养与护理知识。从纠正胎龄满40周开始,根据 婴儿认知和运动发育规律,进行认知、语言、情 感和生活交往能力培养,重点强化动作和运动训练,包括抚触、俯卧抬头、拉坐、翻身、伸手抓物、 独坐、爬行、站立、行走训练,以及关节屈伸等 被动体操,每日2次,每次15~30 min。
在纠正年龄40周、 1个月时进行新生儿神经行为(NBNA)测评。婴 幼儿期进行视听反应、拉起抬头、俯卧抬头、肌 张力、异常姿势、交叉伸展反射、非对称性紧张 性颈反射6项筛查。纠正月龄2~6个月每月检查 1次,6个月至1岁每两月1次,1岁后每3月1次。
采用贝利婴儿发育量表, 包括智力量表121个项目,运动量表61个项目两 部分。测出智力发育指数(MDI)和运动发育指数 (PDI)进行评价。评价标准:≥130分为非常优秀, 120~129分为优秀,110~119分为中上,90~109分 为中等,80~89分为中下,70~79分为临界状态, ≤69分为智力缺陷。检查时间同脑损伤筛查。
按照婴幼儿生长发育规律制 定每月监测内容,重点监测:①手脚是否经常打 挺、用力屈曲或伸直,好象“很有力”;②满月 后头总后仰,扶坐时竖不起头;③3个月不能抬头; ④4个月紧握拳,拇指紧贴手掌;⑤5个月俯卧 位时前臂不能支撑身体;⑥6个月扶立时足尖、 足跟不能落地;⑦7个月不会发ba、ma音;⑧8 个月不能独坐;⑨头和手频繁抖动;⑩整日哭闹 或过分安静,喂养困难。
对于≤32周的早产 儿在纠正胎龄满40周时常规行头颅磁共振及脑电 图检查,并进行Amiol-Tison神经运动检查,以及 睡眠、行为、姿势、反射、肌张力,检查时间同 脑损伤筛查。
发现脑损伤的早产儿在 1岁内定期给予神经生长因子、神经节苷脂营养神 经药物治疗,每疗程10 d,每月一疗程,共5~6 个疗程。
对肌张力异常、姿势异 常、反射异常及运动发育落后等脑损伤和早期脑 瘫表现婴幼儿进行运动发育推拿疗法、Bobath神 经发育治疗法等综合康复训练,并根据监测结果 及时调整康复训练方案。
以SPSS 19.0统计软件进行分析。所得数据用 平均数±标准差(x±s)和率(%)表示,组间 比较采用两独立样本t检验或χ2检验,P<0.05为 差异有统计学意义。
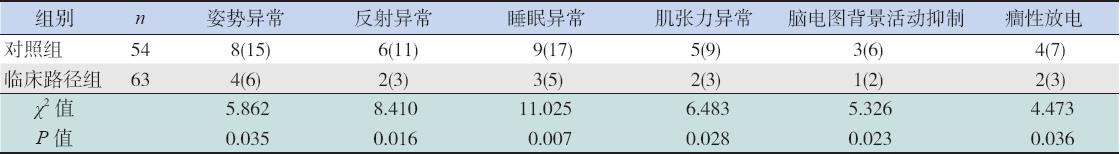
两组早产儿0~6个月头颅MRI和头颅B超检 查异常的比率差异无统计学意义(P>0.05),见表3。 临床路径组6个月至1岁时姿势异常、反射异常、 睡眠异常和肌张力异常发生率明显低于对照组, 差异均有统计学意义(P<0.05);脑电图背景活动 抑制和癎性放电发生率亦低于对照组(P<0.05), 见表4。
| 表 3两组早产儿0~6个月神经影像学检查结果的比较 [例(%)] |
| 表 4两组早产儿6个月至1岁神经学检查异常结果的比较 [例(%)] |
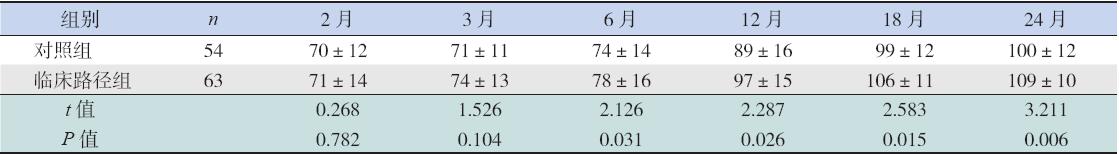
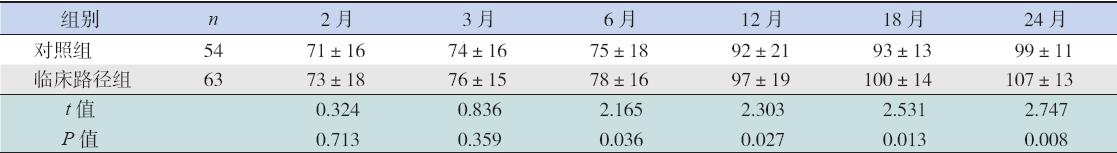
两组在纠正月龄2个月及3个月时MDI比较 差异无统计学意义,但临床路径组在纠正月龄6、 12、18、24个月时MDI分值明显高于对照组,差 异均有统计学意义(P<0.01或0.05),见表5。 纠正年龄2岁时临床路径组智力发育落后2例(3%), 对照组智力发育落后3例(6%),两组比较差异 有统计学意义(P<0.05)。
| 表 5两组早产儿MDI监测结果 (x±s,分) |
两组在纠正月龄2个月及3个月时PDI比较 差异无统计学意义,但临床路径组在纠正月龄6、 12、18、24个月时PDI分值明显高于对照组,差 异均有统计学意义(P<0.01或0.05),见表6。 纠正年龄2岁时临床路径组运动发育落后比例(5%, 3例)低于对照组(7%,4例),差异有统计学意 义(P<0.05)。
| 表 6两组早产儿PDI监测结果 (x±s,分) |
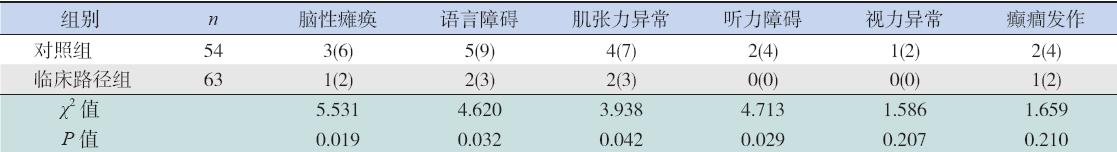
3岁时临床路径组脑性瘫痪、语言障碍、肌张 力异常、听力异常发生率均明显低于对照组,差 异均有统计学意义(P<0.01);视力异常和癫癎发 生率与对照组比较差异无统计学意义(P>0.05), 见表7。
| 表 7两组3岁时神经学预后结果 [例(%)] |
早产儿脑损伤主要包括脑室内出血、脑室周 围出血性梗死和脑室周围白质损伤(periventricular white matter injury,PWMI),PWMI是早产儿脑损 伤的主要形式,白质损伤的同时也会涉及灰质的 损伤 [4, 5, 6] ,常导致小儿脑性瘫痪(简称脑瘫)、智 能障碍、癫癎发作、语言障碍、感知觉异常和行 为异常,是婴儿时期致残的主要原因 [7]。
早产儿早期干预协作组研究证实,对早产儿 出生后就开始干预的话,脑瘫的发生率会明显减 少 [8] 。胎儿以及婴幼儿的大脑是未成熟脑,未成熟 脑损伤的可塑性最强 [9, 10] 。环境的影响可改变神经 元的大小、脑结构总体重量、突触的数目和结构, 包括轴突的绕行投射和树突的不寻常分叉,从而 增加神经元之间的连接和神经通路 [11] 。正是基于 这种可塑性的生物学基础,以丰富环境为主的早 期综合干预措施才有可能大大改善早产儿的精神、 感知觉发育和运动功能 [12, 13] ,从而降低脑瘫等神 经伤残的发生率。
我科由新生儿、儿童保健、儿童康复和小儿 神经专科医师共同组成的高危儿脑损伤早期干预 中心,开展新生儿期干预、生长发育监测、神经 发育评估、脑损伤筛查、脑瘫早期诊断、康复评定、 康复治疗、家庭监测和干预训练,初步建立一套 较为系统规范的早产儿脑损伤早期干预的临床路 径。
本研究结果显示,6个月至1岁时临床路径组 姿势异常、反射异常、睡眠异常和肌张力异常发 生率明显低于对照组,脑电图背景活动抑制和癎 性放电发生率亦低于对照组,差异均有统计学意 义(P<0.05)。在纠正月龄6、12、18、24个月时 MDI分值和PDI分值临床路径组均明显高于对照 组。纠正年龄2岁时临床路径组智力发育落后及 运动发育落后率明显低于对照组,差异均有统计 学意义。3岁时临床路径组脑性瘫痪、语言障碍、 肌张力异常、听力异常发生率均明显低于对照组, 差异均有统计学意义。提示临床路径组脑损伤患 儿早期进行神经营养因子和神经发育治疗具有修 复神经损伤、促进神经发育的作用,1岁内婴儿是 神经发育的关键期,姿势和运动模式发育尚未成 熟,且具有可塑性,在脑损伤后异常姿势和运动 尚未固定化之前开始神经发育治疗,有利于修复 神经损伤、减轻异常姿势、肌张力和反射,促进 正常运动发育和认知语言发育,从而降低脑性瘫 痪和认知语言障碍的发生率。而对照组没有严格 按照诊疗流程进行系统化的早期神经营养因子和 神经发育疗法等综合治疗,多专业协作不够紧密, 家长对早期干预重要性的认识和依从性也较低, 因此,患儿认知运动发育落后和神经伤残发生率 均明显高于临床路径组。
本研究表明,采用新生儿、小儿神经发育、 儿童保健、儿童康复多专业紧密协作的早期干预 模式和临床路径,从新生儿开始对早产儿进行系 统化、规范化、专业化管理,最大限度发挥各专 业的整合优势,进行早期综合的科学干预,避免 脑损伤的漏诊、误诊和误治,从而做到早产儿脑损伤的早期发现、早期诊断、早期神经发育治疗、 合理干预训练和早期康复,有利于进一步降低早 产儿脑损伤所致的儿童神经伤残发生率。但本临 床路径研究样本不够大,有待扩大样本验证结果。
| [1] | 刘敬, 杨于嘉, 封志纯.“早产儿脑损伤诊断与防治专家共识”解读[J]. 中国当代儿科杂志, 2012, 14(7): 885-887. |
| [2] | 鲍秀兰. 新生儿行为和0~3岁教育. 北京: 中国少年儿童出版社, 1995: 318-327. |
| [3] | Als H, Duffy FH, McAnulty GB, et al. Is the newborn indivi-dualized developmental care and assessment program (NIDCAP) effective for preterm infants with intrauterine growth restriction?[J]. J Perinatol, 2011, 31(2): 130-136. |
| [4] | Back SA, Riddle A, McClure MM. Maturation-dependent vulnerability of perinatal-white matter in premature birth[J]. Stroke, 2007, 38(2): 724-730. |
| [5] | Brown NC, Inder TE, Bear MJ, et al. Neurobehavior at term and white and gray matter abnormalities in very preterm infants[J]. J Pediatrics, 2009, 155(1): 32-38. |
| [6] | Titomanlio L, Kavelaars A, Dalous J, et al. Stem cell therapy for neonatal brain injury: perspectives and challenges[J]. Ann Neurol, 2011, 70(5): 698-712. |
| [7] | de Bruine FT, van den Berg-Huysmans AA, Leijser LM, et al. Clinical implications of MR imaging findings in the white matter in very preterm infants: a 2-year follow-up study[J]. Radiology, 2011, 261(3): 899-906. |
| [8] | 早期干预预防降低早产儿脑性瘫痪发生率研究协作组. 降低早产儿脑性瘫痪发生率的临床研究[J]. 中华儿科杂志, 2005, 43(4): 244-247. |
| [9] | Kolb B, Gibb R. Brain plasticity and behaviour in the developing brain[J]. J Can Acad Child Adolesc Psychiatry, 2011, 20(4): 265-276. |
| [10] | TJohnston MV, Ishida A, Ishida WN, et al. Plasticity and injury in the developing brain[J]. Brain Dev, 2009, 31(1): 1-10. |
| [11] | Cioni G, D'Acunto G, Guzzetta A. Perinatal brain damage in children: neuroplasticity, early intervention, and molecular mechanisms of recovery[J]. Prong Brain Res, 2011, 189: 139-154. |
| [12] | Holt RL, Mikati MA. Care for child development: basic science rationale and effects of interventions[J]. Pediatr Neurol, 2011, 44(4): 239-253. |
| [13] | Baroncelli L, Braschi C, Maffei L. Visual depth perception in normal and deprived rats: effects of environmental enrichment[J]. Neuroscience, 2013, 236: 313-319. |
 2014, Vol. 16
2014, Vol. 16