早产儿原发性呼吸暂停是目前新生儿重症监 护中面临的主要临床问题之一,是一种危及生命 的情况,发病率高。早产儿呼吸暂停的发生率与 胎龄和出生体重呈反比,胎龄34~35 周的早产儿 仅有7% 发生呼吸暂停,而胎龄26~27 周的早产儿 呼吸暂停发生率为78%;出生体重<1 000 g 的早 产儿呼吸暂停发生率为84%[1]。如不及时处理,易 引起脑损伤,甚至死亡。有报道胎龄<32 周早产 儿呼吸暂停和心动过缓发作的天数与3 岁时神经 系统发育异常密切相关[2]。2013 年10 月国内引入 枸橼酸咖啡因以前,早产儿呼吸暂停的药物治疗 主要是使用氨茶碱,但其药效不甚理想,更重要 的是心率增快等不良反应发生率高。我科回顾性 分析了近一年应用枸橼酸咖啡因和氨茶碱治疗早产儿原发性呼吸暂停的疗效及安全性,现将结果 报告如下。 1 资料与方法 1.1 一般资料
回顾性分析2013 年3 月至2014 年3 月本院 新生儿重症监护病房收治的125 例诊断有原发性 呼吸暂停的早产儿的临床资料,枸橼酸咖啡因上 市前(2013 年3~9 月)诊断为早产儿原发性呼吸 暂停的患儿均采用氨茶碱治疗,共60 例;而枸橼 酸咖啡因上市后(2013 年10 月~ 2014 年3 月)入 组的病人采用枸橼酸咖啡因治疗,共65 例。枸橼 酸咖啡因组中,男40 例,女25 例,胎龄26~32+6 周48 例,33~36+6 周17 例,出生体重<1 000 g 14 例,1 000 g~ 33 例,1 500~2 500 g 18 例; 氨茶 碱组中,男36 例,女24 例,胎龄26~32+6 周46 例,33~36+6 周14 例,出生体重<1 000 g 12 例, 1 000 g ~ 31 例,1 500~2 500 g 17 例。两组性别、胎龄、 出生体重差异均无统计学意义(P>0.05),具有可 比性。所有治疗均获得医院伦理委员会批准和家 长知情同意。 1.2 诊断标准
原发性呼吸暂停的诊断标准参照《实用新生 儿》(第4 版)[3]:呼吸暂停时间>20 s,伴有心 率减慢<100 次/min 或出现青紫、血氧饱和度降低 和肌张力低下,并排除引起继发性呼吸暂停的多 种病因(包括中枢神经系统疾病、原发的肺部疾病、 Hb<100 g/L、未控制的败血症或休克、明确的代谢 性疾病、心血管系统异常、体温异常、阻塞性呼 吸暂停等)。 1.3 治疗方法
两组患儿均置于新生儿暖箱,行心电监护, 并由我科训练有素的护士专门观察和记录。在维 持内环境稳定基础上,首次发生呼吸暂停后给予 托背、刺激足底、给氧、保持呼吸道通畅等处理, 并给予药物治疗。应用枸橼酸咖啡因治疗组,首 剂20 mg/kg,24 h 后每日给予维持量5 mg/kg, 每天1 次静脉注射,若呼吸暂停仍频繁,追加维 持量为10 mg/kg,每天1 次静脉注射,连续监测7 d 无呼吸暂停,则停药;应用氨茶碱治疗组,首 剂5 mg/kg,12 h 后给予维持量2 mg/kg,每12 h 1 次静脉注射,若呼吸暂停仍频繁,追加维持量为 3 mg/kg,每8 h 1 次静脉注射,连续监测7 d 无呼 吸暂停,则停药。治疗期间如呼吸暂停仍频发者, 改用其他治疗措施如经鼻持续气道正压通气或呼 吸机治疗,并视为无效。 1.4 疗效判定标准
显效:用药24 h 内控制症状,未再发生呼吸 暂停,呼吸节律正常;有效:用药48 h 内呼吸暂 停明显缓解(<3 次/d),呼吸节律基本正常;无效: 用药48 h 后呼吸暂停仍反复发作(≥ 3 次/d)。 1.5 统计学分析
应用SPSS 10.0 统计软件对数据进行统计学分 析,计数资料用百分率表示,组间比较采用卡方检 验或校正卡方检验,P<0.05 为差异有统计学意义。 2 结果 2.1 两组患儿疗效比较
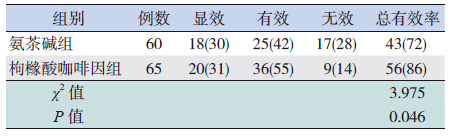
氨茶碱组总有效率为72%,其中显效18 例, 有效25 例;枸橼酸咖啡因组总有效率为86%, 其中显效20 例,有效36 例。枸橼酸咖啡因组疗 效优于氨茶碱组,两组比较差异有统计学意义 (P<0.05)。见表 1。
| 表 1 两组呼吸暂停患儿疗效比较 [例(%)] |
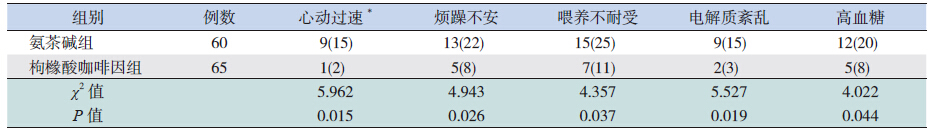
氨茶碱组发生心动过速9 例、烦躁不安13 例、 喂养不耐受15 例、电解质紊乱9 例、高血糖12 例; 枸橼酸咖啡因组发生心动过速1 例、烦躁不安5 例、喂养不耐受7 例、电解质紊乱2 例、高血糖 5 例。枸橼酸咖啡因组各不良反应发生率明显低 于氨茶碱组,两组比较差异均有统计学意义(均 P<0.05)。见表 2。
| 表 2 两组患儿不良反应发生情况比较 [例(%)] |
新生儿呼吸暂停是新生儿尤其是早产儿中的 一种常见疾病,如果不及时有效地进行治疗就有 可能导致一系列的后遗症,重者甚至死亡。有报道, 早产儿呼吸暂停对早产儿1 岁时神经发育预后有 重要影响[4]。因此对于早产儿原发性呼吸暂停的患 儿采取积极有效的抢救措施可以明显地减少该病 的伤残率及病死率。我科在综合治疗的基础上使 用枸橼酸咖啡因治疗早产儿原发性呼吸暂停的临 床结果显示枸橼酸咖啡因治疗早产儿原发性呼吸 暂停疗效优于氨茶碱,且不良反应率明显降低, 经统计学处理差异有统计学意义。
氨茶碱和咖啡因均属于甲基黄嘌呤类药物, 是非选择性腺苷受体拮抗剂,其作用机制主要是 通过刺激呼吸中枢,增加每分通气量,提高对二 氧化碳的敏感性,来达到兴奋呼吸,解除呼吸抑 制的目的,同时均能刺激膈肌收缩,减轻膈肌疲 劳,并改善呼吸肌收缩力,增加心脏排出,改善 氧合作用。系统评价显示咖啡因和氨茶碱在开始 治疗的2~7 d 内均能有效减轻呼吸暂停的发生[5]。 但因氨茶碱治疗安全范围较窄,通常血药浓度在 5 mg/L 以上能产生有效性,当血药浓度 >13 mg/L 即可产生毒性作用,影响中枢神经系统 及心血管系统,表现为心动过速、烦躁不安、过敏、 恶心、腹痛、厌食、癫癎发作、高血糖及电解质 紊乱等。鉴于氨茶碱的治疗量与中毒量相当接近 且一般医院又无监测血药浓度的条件,如果用药 剂量把握不当就会出现毒副作用。而本研究采用 的咖啡因为枸橼酸咖啡因,含咖啡因有效成分为 50%,早产儿咖啡因半衰期的延长导致血药浓度 波动小,并允许24 h 的用药间隔,基础负荷剂 量20 mg/kg,24 h 后给予维持量,每次5 mg/kg, 1 次/d,推荐静脉注射,给药时间超过10 min, 也可口服,吸收快且完全,用于早产儿的生物利用度接近100 %,0.5 h 达到有效血药浓度(5~ 20 μg/mL)[6]。另咖啡因脂溶性高,故渗透入脑脊 液更迅速[7],新生儿易于耐受。咖啡因的临床效应 浓度为5~20 mg/L,低于50 mg/L 时很少出现不良 反应,且其半衰期长,血浆浓度波动范围小,因 而临床使用较氨茶碱安全;咖啡因还能改善膈肌 低频疲劳,其对膈肌收缩力的增强作用亦强于氨 茶碱。
因此建议把枸橼酸咖啡因作为抢救新生儿呼 吸暂停的首选药物[8],Clark 等[9] 进行的全美大样 本流行病学研究显示,枸橼酸咖啡因在NICU 最常 用药物中位列第6,国外已基本取代了氨茶碱在早 产儿呼吸暂停中的应用,国内因最近枸橼酸咖啡 因的引入,也开始逐渐取代了氨茶碱。本品使用 期间会出现机体氧耗量增加,并可导致患儿增长 减慢,有报道枸橼酸咖啡因会引起代谢率和氧耗 增加约20% 左右,提示在给予此类药物治疗时需 适当增加患儿的热量摄入[6]。国外有报道咖啡因可 提高撤机成功率,特别是超低出生体重儿出生后1 周内的撤机成功率[10]。同样,机械通气中的早产 儿接受咖啡因治疗能降低BPD 发生率,及需要治 疗的动脉导管未闭(PDA)患者的比例[11]。最近, 对甲基黄嘌呤类药物治疗早产儿呼吸暂停安全性 的研究显示,咖啡因能显著降低脑瘫和认知发育 延迟的发生[12],提示咖啡因可能在神经发育中起 重要作用。因枸橼酸咖啡因在国内上市时间短, 相关报道仍较少,尤其在极早产儿中使用的最佳 剂量和其对新生儿的近期及远期不良反应还有待 进一步研究。
| [1] | Moriette G, Lescure S, EI Ayoubi M, et al. Apnea of prematurity:what's new[J]. Arch Pediatr, 2010, 17(2):186-190. |
| [2] | Janvier A, Khairy M, Kokkotis A, et al. Apnea is associated with neurodevelopmental impairment in very low birth weight infants[J]. J Perinatol, 2004, 24(12):763-768. |
| [3] | 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学[M]. 第4 版. 北京:人民卫生出版社, 2011:245-247. |
| [4] | 张国庆, 邵肖梅, 陆春梅. NICU 出院早产儿1 岁时神经发育 预后及干预依从性对其的影响[J]. 中国当代儿科杂志, 2007, 9(3):193-197. |
| [5] | Davis PG, Schmidt B, Roberts RS, et al. Caffeine for apnea of prematurity trial:benefits may vary in subgroups[J]. J Pediatr, 2010, 156(3):382-387. |
| [6] | Mueni E, Opiyo N, English M. Caffeine for the management of apnea in preterm infants[J]. Int Health, 2009, 1(2):190-195. |
| [7] | Fredholm BB, Battig K, Holman J, et al. Actions of caffeine in the brain with special reference to factors that contribute to its widespread use[J]. Pharmacol Rev, 1999, 51(1):83-133. |
| [8] | Gannon BA. Theophylline or caffeine:which is best for apnea of prematurity[J]. Neonatal Netw, 2000, 19(8):33-36. |
| [9] | Clark RH, Bloom BT, Spitzer AR, et a1. Reported medication use in the neonatal intensive care unit:data from a large national data set[J]. Pediatrics, 2006, 117(6):1979-1987. |
| [10] | Henderson-Smart DJ, Davis PG. Prophylactic methylxanthines for extubation in preterm infants[J]. Cochrane Database Syst Rev, 2003, (1):CD000139. |
| [11] | Schmidt B, Roberts RS, Davis P, et al. Caffeine therapy for apnea of prematurity[J]. N Engl J Med, 2006, 354(20):2112-2121. |
| [12] | Gray PH, Flenady VJ, Charles BG, et al. Caffeine citrate for very preterm infants:effects on development, temperament and behaviour[J]. J Paediatr Child Health, 2011, 47(4):167-172. |
 2014, Vol. 16
2014, Vol. 16