脓毒症(sepsis)是由多种致病原感染后引 起的严重的全身性炎症反应,严重者可发生多器 官功能障碍综合征(MODS)和多器官功能衰竭 (MOF)[1],是儿科危重患儿死亡的主要原因之一。 目前临床尽管使用了新的更有效的抗生素和脏器 功能支持及液体复苏等疗法,但小儿脓毒症的死亡 率仍高达40%~60%[2]。血清降钙素原(procalcitonin, PCT)做为新型炎症指标,在近年来的研究中越来 越受到重视,已被公认为脓毒症最敏感性和特异 性的诊断指标[3, 4, 5, 6]。有研究表明PCT 对于小儿脓毒 症的鉴别诊断有重要意义[7]。但其水平在脓毒症患 儿病情评估及预后判断的临床应用价值尚不完全 明确,本研究通过探讨脓毒症患儿血清PCT 与小 儿危重病例评分(PCIS)相关性及与预后的关系, 期望为其早期诊断和病情预后的判断提供更有价 值的评估指标。
选取2011 年3 月至2013 年5 月我院儿童重
症监护病房收治的脓毒症患儿61 例为研究对象,
所有患儿均符合儿童脓毒症的诊断标准[8]。其中男
32 例,女29 例,年龄1 个月至14 岁。包括重症
肺部感染45 例,颅内感染6 例,中毒性细菌性痢
疾5 例,脓毒性休克3 例,皮肤感染2 例。以患
儿入院24 h 内的各项资料,并依据小儿危重病例
评分法(PCIS)的标准[9] 进行评分,按所得评分
将61 例患儿分为3 组,即极危重组(PCIS ≤ 70 分,
n=23)、危重组(71 分
所有患儿入院24 h 内抽取外周静脉血2 mL 测 定血清PCT。PCT 采用酶联荧光分析法定量测定(仪 器及试剂均由法国梅里埃公司提供),其正常值 <0.05 ng/mL;乳酸(LA)采用美国GEM 血气分析 仪进行检测,正常值为1.0~1.5 mmol/L;血常规及 C 反应蛋白(CRP)均由我院的检验中心完成。
采用SPSS 17.0 统计软件对数据进行统计学分 析。计量资料进行正态性和方差齐性检验,若符 合正态分布,用均数± 标准差(x±s)表示,两 组间比较采用t 检验,多组间比较采用方差分析, 组间两两比较采用LSD-t 法;计数资料以百分率 (%)表示,组间比较采用卡方检验;相关性指标 采用Pearson 双变量相关分析,P<0.05 为差异有统 计学意义。
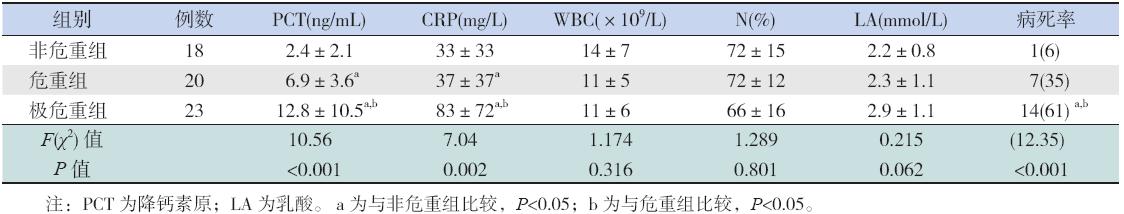
非危重组PCT 和CRP 水平均低于危重组和极 危重组(均P<0.05),且危重组PCT 和CRP 水平 均低于极危重组(均P<0.05)。而3 组中WBC、N% 及LA 比较差异无统计学意义(均P>0.05)。3 组 病死率比较差异有统计学意义(P<0.001),其中 极危重组死亡率高达61%,明显高于危重组和非 危重症组(均P<0.05)。说明PCIS 与预后密切相关。 见表1。
| 表 1 不同危重程度患儿血清各指标及病死率比较 [x±s 或例(%)] |
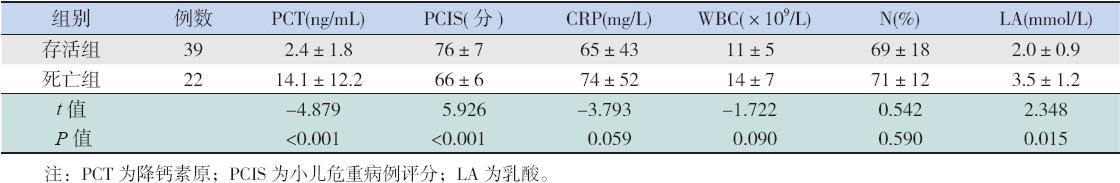
死亡组PCT 和LA 明显高于存活组( 均 P<0.05),PCIS 明显低于存活组(P<0.001)。而 WBC、N% 和CRP 在两组中差异均无统计学意义。 见表2。
| 表 2不同治疗结局患儿血清各指标及PCIS 比较 [x±s 或例(%)] |
PCT 与PCIS 呈明显负相关(r=-0.63, P<0.001), 与CRP 呈明显正相关(r=0.73, P=0.003)。而PCT 与WBC、N% 及LA 无相关性(分 别r=0.09、0.17、0.29,均P>0.05)。
PCT 是无激素活性的降钙素前肽物质[10], 分子量约为13 000Da,半衰期长,在体内外稳定 性较好。发生全身感染时,主要来自于甲状腺以 外的器官[11]。机体可释放出多种细胞因子,包括 PCT 的释放,且较其他因子产生更早[12]。其中诱 导PCT 产生最主要的刺激因子是细菌内毒素。但 近年来一项Meta 分析表明,PCT 并不能有效区 分非细菌性还是细菌性感染所致的SIRS[13],因此 PCT 在脓毒症早期的诊断地位受到了挑战。目前 PCIS 法是国内公认应用最广泛、客观及简便有效 的评分法。经多次大规模临床验证,有力地证明 了PCIS 可以准确判断病情危重程度,预测死亡风 险[14]。
本研究中发现PCT、CRP 在极危重组患儿明 显高于危重组和非危重组,而WBC、N% 及LA 在 不同危重程度患儿间差异无统计学意义。在PCT 和PCIS、CRP、WBC、N% 及LA 的相关性研究 中,发现PCT 与PCIS 和CRP 具有明显相关性, 而与WBC、N% 及LA 无相关性。在本研究中血清 PCT 与PCIS 呈显著负相关,提示在脓毒症患儿中 病情越危重,其血清PCT 值越高、PCIS 越低,发 生MOF 的风险及死亡率就越高,预后越差。进而 将脓毒症患儿按临床结局分为存活组和死亡组, 评价两组中PCT 和PCIS 的差异,结果显示死亡组 PCT 明显高于存活组,PCIS 明显低于存活组,死 亡组中LA 亦高于存活组,但PCT 及PCIS 在两组 间的差异更为明显。
在脓毒症早期血清PCT 即有升高,与疾病 危重程度呈正相关[15]。Suarez-Santamaria 等[16] 认 为血清PCT 是判断感染轻重程度较好的指标, 对评估患者预后也有一定预测意义。1 项对成人 脓毒症患者的研究表明PCT 水平可提示预后, 当PCT ≤ 0.12 ng/mL 时死亡率为8%, 而当PCT ≥ 0.12 ng/mL 时死亡率可高达19.9%[17]。研究表明 在脓毒症患儿中早期合理使用抗生素后PCT 的水 平下降非常快,且连续动态监测脓毒症患儿PCT 水平与疾病严重程度、器官功能障碍及死亡率均 密切相关[18]。表明PCT 是脓毒症患儿预后的较好 的生物标志。本研究发现PCT 在极危重组、危重 组及非危重组具有明显差异,且与PCIS 密切相关。 研究显示PCIS 越低组PCT 值越高。故认为PCT 水平升高及结合PCIS 对于早期判断脓毒症患儿病 情预后的价值更加肯定,是判断脓毒症患儿预后 的较好标志之一。而传统的炎症不能完全反映脓 毒症病情严重程度及预后,且缺乏特异性。在本 研究中,在极低危重、危重及非危重组中,WBC 差异均无统计学意义,但CRP 差异有统计学意义, 但PCT 与之相比,差异更明显,在死亡组和存活 组中PCT 和PCIS 差异具有统计学意义,LA 在死 亡组中也出现升高,与存活组比较差异有统计学 意义,可PCT 和PCIS 评分在不同临床结局患儿间 差异更显著,而在死亡和存活两组中CRP 的差异 无统计学意义。这与Muller 等[19] 的研究结果基本 一致,究其原因是CRP 作为非特异性炎症指标, 除细菌感染时升高外,在病毒感染、严重创伤、 恶性肿瘤及自身免疫性疾病等情况中亦会升高,且CRP 在感染控制数天后仍维持较高水平,故不 能真实反映出感染的严重程度[20],尤其在小儿重 度营养不良伴有免疫功能和机体反应低下时,其 水平升高不一定能真实地反映脓毒症和细菌感染 性全身炎症反应综合征的严重程度,这与邢豫宾 等[21] 的研究结果一致。已有研究证实了WBC 用 于诊断细菌感染的准确性较低且无法反映预后, 这是因为人体血液中WBC 正常值范围较为宽泛且 基础值个体差异比较大,易受精神、运动等多种 因素影响。在严重的感染情况下也可能出现降低 的现象,故传统炎症指标在早期判断脓毒症预后 方面存在一定的局限性,临床价值亦不能肯定。
| [1] | 胡亚美, 江载芳. 诸福棠实用儿科学[M]. 第7 版. 北京: 人 民卫生出版社, 2005: 2559-2567. |
| [2] | Burn-Buisson C. The epidemiology of the systemic inflammatory response[J]. Intensive Care Med, 2000, 26 Suppl 1: S64-S74. |
| [3] | Olaciregui I, Hernandez U, Munoz JA, et al. Markers that predict serious bacterial infection in infants under 3 months of age presenting with fever of unknown origin[J]. Arch Dis Child, 2009, 94(7): 501-505. |
| [4] | Venkatesh B, Kennedy P, Kruger PS, et al. Changes in serum procalcitonin and C-reactive protein following antimicrobial therapy as a guide to antibiotic duration in the critically ill: a prospective evaluation[J]. Anaesth Intensive Care, 2009, 37(1): 20-26. |
| [5] | Simon P, Milbrandt EB, Emlet LL. Procalcitonin-guided antibiotics in severe sepsis[J]. Crit Care, 2008, 12(6): 309. |
| [6] | Nakamura A, Wada H, Ikejiri M, et al. Efficacy of procalcitonin in the early diagnosis of bacterial infections in a critical care unit[J]. Shock, 2009, 31(6): 586-591. |
| [7] | 范江花, 祝益民, 张新萍. 脓毒症患儿低蛋白血症与CRP 及 PCT 的相关性[J]. 中国当代儿科杂志, 2010, 12(11): 870-873. |
| [8] | 中华医学会儿科学分会急救学组, 中华医学会急诊学分会儿 科组《中华儿科杂志》编辑委员会. 儿科感染性性休克(脓 毒性休克)诊疗推荐方案[J]. 中华儿科杂志, 2006, 44(8): 596-598. |
| [9] | 中华医学会儿科学会急救组. 小儿危重病例评分法(草案)[J]. 中华儿科杂志, 1995, 33(6): 370-373. |
| [10] | 汪芸, 李尔珍. 降钙素原在临床的应用研究进展[J]. 实用儿 科临床杂志, 2007, 18(3): 1427. |
| [11] | Dahaba AA, Metzler H. Procalcitonin's role in the sepsis cascade. Is procalcitonin a sepsis marker or mediator?[J]. Minerva anestesiol, 2009, 75(7-8): 447-452. |
| [12] | Indino P, Lemarchand P, Bady P, et al. Prospective study on procalcitonin and other systemic infection markers in patients with leukocytosis[J]. Int J Infect Dis, 2008, 12(3): 319-324. |
| [13] | Tang BM, Eslick GD, Craig JC, et al. Accuracy of procalcitonin for sepsis diagnosis in critically ill patients: systematic review and meta-analysis[J]. Lancet Infect Dis, 2007, 7(3): 210-217. |
| [14] | 小儿危重病例评分试用协作组. 小儿危重病例法(草案) 临 床应用的评价[J]. 中华儿科杂志, 1998, 36(10): 579. |
| [15] | Castelli GP, Pognani C, Cita M, et al. Procalcitonin, C-reactive protein, white blood cells and SOFA score in ICU: diagnosis and monitoring of sepsis[J]. Minerva Anestesiol, 2006, 72(1-2): 69-80. |
| [16] | Suarez-Santamaria M, Santolaria F, Perez-Ramirez A, et al. Prognostic value of inflammatory markers (notably cytokines and procalcitonin), nutritional assessment, and organ function in patients with sepsis[J]. Eur Cytokine Netw, 2010, 21(1): 19-26. |
| [17] | Giamarellos-Bourboulis EJ, Tsangaris I, Karenni T, et al. Procalcitonin as an early indicator of outcome in sepsis: a prospective observation study[J]. J Hosp Infect, 2011, 77(1): 58-63. |
| [18] | Rey C, Los Arcos M, Concha A, et al. Procalcitonin and C-reactive protein as markers of systemic inflammatory response syndrome severity in critically ill children[J]. Intensive Care Med, 2007, 33(3): 477-484. |
| [19] | Muller B, Harbarth S, Stolz D, et al. Diagnostic and prognostic accuracy of clinical and laboratory parameters in communityacquired pneumonia[J]. BMC Infect Dis, 2007, 7: 10. |
| [20] | Marik PE. Definition of sepsis: not quite time to dump SIRS?[J]. Crit Care Med, 2002, 30(3): 706-708. |
| [21] | 邢豫宾, 戴路明, 赵焕之, 等. 血清降钙素原和常用炎症指 标结合SOFA 评分对脓毒症早期诊断和预后价值的评价[J]. 中国危重病急救医学, 2008, 20(1): 23-28. |
 2014, Vol. 16
2014, Vol. 16