2. 内蒙古医科大学研究生学院, 内蒙古 呼和浩特 010059;
3. 内蒙古医科大学附属医院临床医学研究中心, 内蒙古 呼和浩特 010059
儿童下呼吸道感染包括支气管炎、毛细支气 管炎、支气管肺炎等疾病,是儿科常见病、多发 病,也是抗生素使用最多的疾病。细菌、病毒、支 原体、衣原体等多种病原微生物均可引起儿童下 呼吸道感染,其临床特征(如发热、咳嗽、咳痰、 喘息、气促、呼吸困难等)和传统的评价指标(如 白细胞计数、C 反应蛋白、血沉、胸片等)对下呼 吸道感染无特异性,不能区别细菌感染与非细菌感 染,而细菌培养阳性率低,对临床早期诊断提示性 差[1],导致临床不合理使用抗生素的现象普遍存在。 降钙素原(procalcitonin,PCT)是近年来发现的诊 断细菌感染的指标,细菌感染时血清PCT 水平明 显增高[2, 3],因此在儿童下呼吸道感染中,通过检 测PCT 水平可早期估计感染病原体的种类,指导 合理使用抗生素。
本研究回顾性分析我院儿科住院治疗的下呼 吸道感染患儿376 例临床资料,以探讨PCT 在儿 童下呼吸道感染初始治疗中指导抗生素使用的价 值,为临床合理使用抗生素提供依据。
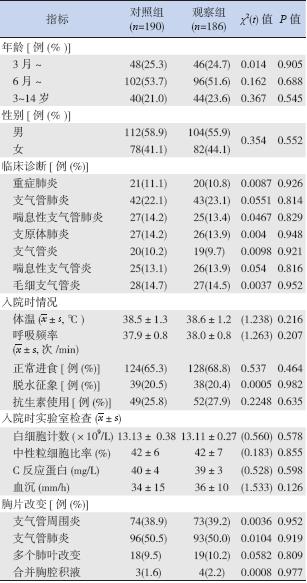
选取2012 年10 月至2013 年7 月于我院儿科 住院治疗的下呼吸道感染患儿186 例为观察组, 其中男 104 例, 女82 例, 年龄3 个月~ 14 岁; 重症肺炎20 例,支气管肺炎68 例(其中喘息性 支气管肺炎25 例),支原体肺炎26 例,毛细支 气管炎27 例,支气管炎45 例(其中喘息性支气 管炎26 例)。另选取2012 年1 月至2012 年10 月在我院住院治疗并均未检测PCT 的190 例下呼 吸道感染患儿为对照组。两组患儿年龄、性别、 临床诊断及病情严重程度差异无统计学意义(均 P>0.05),见表1。
| 表 1两组患儿基本信息 |
诊断依据2007 年第7 版《儿科学》下呼吸道 感染诊断[4] 及中华儿科杂志《儿童社区获得性肺 炎管理指南》[1]。诊断要点包括:(1)支气管肺炎: 有发热、咳嗽、呼吸急促等症状,肺部听诊有固 定性中细湿罗音或胸片见沿支气管分布的小斑片 状肺实质浸润阴影。(2)重症肺炎:除呼吸系统 改变外,由于严重缺氧及毒血症,发生循环、神 经和消化等系统功能障碍者。(3)喘息性支气管 肺炎:符合支气管肺炎诊断标准外肺部听诊有喘 鸣音。(4)支原体肺炎:多见于学龄期儿童,有 弛张热或不规则发热,咳嗽重,双肺呼吸音粗或干、 湿罗音或肺部实变体征;胸片可表现为支气管肺 炎、间质性肺炎、大叶性肺炎改变或肺门淋巴结 肿大;血清肺炎支原体抗体阳性。(5)支气管炎: 全身症状轻,有发热、咳嗽等症状,肺部可闻及 散在不固定性干罗音和粗湿罗音;胸片可见两肺 物理增粗,提示支气管周围炎。(6)喘息性支气 管炎:伴有喘息的支气管炎。(7)毛细支气管炎: 发病年龄小(<2 岁),发病初期即出现明显喘憋, 肺部听诊闻及喘鸣音及细湿罗音;胸片提示肺气 肿及小片状阴影。
伴有肺结核、支气管哮喘、医院获得性肺炎 及合并先天性心脏病、严重营养不良、免疫功能 低下者剔除本研究。
两组患儿于入院时都予以常规实验室检查, 包括血常规、C 反应蛋白、血沉、肺炎支原体抗 体及胸片检查,观察组用电化学发光法检测血清 PCT 水平。
观察组抗生素治疗方案依据参考文献[5, 6, 7], PCT ≥ 0.25 μg/L 时予以抗生素治疗。初始治疗 48 h 后评估病情,如仍发热,体温>38.5℃,肺部 罗音无改善者重新调整治疗方案。对照组患儿经 验性使用抗生素,依据为患儿年龄、严重程度、 病原学构成谱、胸片、细菌耐药的流行病学及原 先抗生素使用情况等[1, 4]。
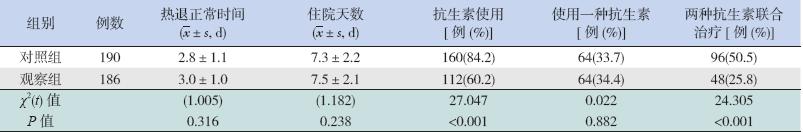
本研究中涉及到的观察指标包括热退正常时 间,住院天数,抗生素使用率,一种抗生素使用及 两种抗生素联合治疗情况。
采用SPSS 16.0 统计软件对数据进行统计学分 析,计量资料用均数± 标准差(x±s)表示,组 间比较采用t 检验;计数资料以率(%)表示,组 间比较采用卡方检验,P<0.05 为差异有统计学意 义。
观察组抗生素使用率为60.2%,两种抗生素 联合使用率为25.8%,明显低于对照组抗生素使 用率(84.2%)及两种抗生素联合使用率(50.5%, 均P<0.001),提示PCT 指导儿童下呼吸道感染初 始治疗时抗生素的使用率下降24.0%,两种抗生 素联合使用率下降24.7%;而两组间热退正常时间、 住院天数及单用1 种抗生素治疗比例差异无统计 学意义(均P>0.05)。见表2。
| 表 2两组抗生素使用情况及治疗结果比较 |
国内目前治疗儿童下呼吸道感染过程中抗生素 使用不合理程度高,抗生素滥用现象十分严重[8, 9]。 儿童下呼吸道感染中尽可能确定病原微生物的种 类是合理使用抗生素的基础,但是无论发展中国 家还是发达国家,初始治疗均是经验性的[1]。因此, 目前迫切需要一种敏感且特异性高的生物学指标, 能够早期判断细菌感染,更好地指导临床医生合 理使用抗生素。
PCT 是降钙素的前体,由神经内分泌细胞(包 括甲状腺、肺和胰腺组织的C 细胞)分泌[10]。 正常人血清中PCT 水平<0.01 μg/L[11]。细菌感染 后PCT 水平会明显升高而在病毒感染时保持低水 平[3]。研究证实,PCT 对细菌感染早期诊断具有高 的灵敏度和特异性,可用于鉴别细菌感染性疾病[12], 为临床医师早期诊断及合理使用抗生素提供可靠 依据,动态检测PCT 水平可评价治疗效果及判断 预后,成为临床启用及停用抗生素的客观判断指 标,可以缩短抗生素使用疗程[10]。
本研究中两组患儿年龄、性别、临床诊断及 入院时病情严重程度、实验室检查等比较差异无 统计学意义。观察组抗生素使用率、两种抗生素 联合使用率明显低于对照组,而两组患儿的预后 无显著差异。提示对于下呼吸道感染患儿,PCT 水平升高有助于早期预测细菌感染,作为使用抗 生素的参考,可安全有效的减少抗生素使用。
PCT 作为使用抗生素的参考依据,在一定程 度上可以指导抗生素的使用。但所有临床标记物, 包括PCT 均有其局限性,不能单独以PCT 确定呼 吸道感染病原体,需结合患儿的临床症状、体征及其他各项指标进行综合判断。
| [1] | 中华医学会儿科分会呼吸学组, 《中华儿科杂志》编辑委员 会. 儿童社区获得性肺炎管理指南(试行)(上)[J]. 中华 儿科杂志, 2007, 45(2): 83-90. |
| [2] | Li H, Luo YF, Blackwell TS, et al. Meta-analysis and systematic review of procalcitonin-guided therapy in respiratory tract infections[J]. Antimicrob Agents Chemother, 2011, 55(12): 5900-5906. |
| [3] | 陈巧彬, 陈琅. 炎性指标对儿童发热性疾病诊断临床意义分 析[J]. 中国实用儿科杂志, 2013, 28(3): 224-225. |
| [4] | 沈晓明, 王卫平, 常立文, 等. 儿科学[M]. 第7 版. 北京: 人 民卫生出版社, 2007: 259-281. |
| [5] | Lee JY, Hwang SJ, Shim JW, et al. Clinical significance of serum procalcitonin in patients with community-acquired lobar pneumonia[J]. Diagnostic Immunology, 2010, 30(8): 406-413. |
| [6] | Esposito S, Tagliabue C, Picciolli I, et al. Procalcitonin measurements for guiding antibiotic treatment in pediatric pneumonia[J]. Respir Med, 2011, 105(12): 1939-1945. |
| [7] | Schuetz P, Christ-Crain M, Thomann R, et al. Effect of procalcitonin-based guidelines vs standard guidelines on antibiotic use in lower respiratory tract infections:the ProHOSP randomized controlled trial[J]. JAMA, 2009, 302(10): 1059-1066. |
| [8] | 丁敏, 王崇恒, 白骕. 呼吸道感染住院患儿抗生素使用情况 调查[J]. 中华儿科杂志, 2007, 45(7): 551. |
| [9] | 朱启镕. 儿童安全合理使用抗生素的重要性和紧迫性[J]. 中 华儿科杂志, 2009, 47(11): 811-813. |
| [10] | Christ-Crain M, Muller B. Biomarkers in respiratory tract infections: diagnostic guides to antibiotic prescription, prognostic markers and mediators[J]. Eur Respir J, 2007, 30(9): 556-573. |
| [11] | 李玖军, 张涛. C反应蛋白及降钙素原在小儿脓毒症血流感 染及其他部位感染性疾病中的诊断价值[J]. 中国当代儿科杂 志, 2013, 15(3): 212-215. |
| [12] | 吴阳静. 降钙素原与C 反应蛋白在支气管哮喘合并呼吸道感 染中的诊断意义及护理对策[J]. 中华医院感染学杂志, 2013, 23(7): 1550-1552.[1] 中华医学会儿科分会呼吸学组, 《中华儿科杂志》编辑委员 会. 儿童社区获得性肺炎管理指南(试行)(上)[J]. 中华 儿科杂志, 2007, 45(2): 83-90. |
| [13] | Li H, Luo YF, Blackwell TS, et al. Meta-analysis and systematic review of procalcitonin-guided therapy in respiratory tract infections[J]. Antimicrob Agents Chemother, 2011, 55(12): 5900-5906. |
| [14] | 陈巧彬, 陈琅. 炎性指标对儿童发热性疾病诊断临床意义分 析[J]. 中国实用儿科杂志, 2013, 28(3): 224-225. |
| [15] | 沈晓明, 王卫平, 常立文, 等. 儿科学[M]. 第7 版. 北京: 人 民卫生出版社, 2007: 259-281. |
| [16] | Lee JY, Hwang SJ, Shim JW, et al. Clinical significance of serum procalcitonin in patients with community-acquired lobar pneumonia[J]. Diagnostic Immunology, 2010, 30(8): 406-413. |
| [17] | Esposito S, Tagliabue C, Picciolli I, et al. Procalcitonin measurements for guiding antibiotic treatment in pediatric pneumonia[J]. Respir Med, 2011, 105(12): 1939-1945. |
| [18] | Schuetz P, Christ-Crain M, Thomann R, et al. Effect of procalcitonin-based guidelines vs standard guidelines on antibiotic use in lower respiratory tract infections:the ProHOSP randomized controlled trial[J]. JAMA, 2009, 302(10): 1059-1066. |
| [19] | 丁敏, 王崇恒, 白骕. 呼吸道感染住院患儿抗生素使用情况 调查[J]. 中华儿科杂志, 2007, 45(7): 551. |
| [20] | 朱启镕. 儿童安全合理使用抗生素的重要性和紧迫性[J]. 中 华儿科杂志, 2009, 47(11): 811-813. |
| [21] | Christ-Crain M, Muller B. Biomarkers in respiratory tract infections: diagnostic guides to antibiotic prescription, prognostic markers and mediators[J]. Eur Respir J, 2007, 30(9): 556-573. |
| [22] | 李玖军, 张涛. C反应蛋白及降钙素原在小儿脓毒症血流感 染及其他部位感染性疾病中的诊断价值[J]. 中国当代儿科杂 志, 2013, 15(3): 212-215. |
| [23] | 吴阳静. 降钙素原与C 反应蛋白在支气管哮喘合并呼吸道感 染中的诊断意义及护理对策[J]. 中华医院感染学杂志, 2013, 23(7): 1550-1552. |
 2014, Vol. 16
2014, Vol. 16