2. 北京大学第三医院 消化科, 北京 100191
自从1983 年澳大利亚医生Marshall 和Warren 首次从胃炎患者的胃黏膜中培养出幽门螺杆菌 (Helicobacter pylori,Hp)以来,临床医师对Hp 感染与慢性胃炎、胃癌等病变的认识进入了新的 纪元。近年来随着小儿胃镜技术的开展和普及, 发现儿童感染Hp,镜下可表现为结节性胃炎,即 黏膜呈现细小或粗颗粒状改变。为了进一步揭示 结节性胃炎的病理性质及其与Hp 感染的关系,提 高对本病的认识,本研究对我院近年诊断为结节 性胃炎患者的临床病理资料进行分析。 1 资料与方法 1.1 研究对象
研究对象为2008 年1 月至2013 年5 月因 上腹不适、剑突下不适、恶心、呕吐、嗳气、反 酸等上消化道症状在我院行电子胃镜检查的213 例患儿。其中男101 例, 女112 例, 平均年龄 12.8±2.3 岁(范围5~16 岁),年龄分布:5 岁~ 4 例, 6 岁~ 69 例,13~16 岁140 例。 1.2 胃镜检查
采用OLYMPUS GIF-XQ240 型电子胃镜行常 规胃镜检查,于窦小弯、窦大弯、胃体部病变处 取3~4 块黏膜组织,行组织切片和病理学检查。 1.3 结节性胃炎的诊断 按2002 年中华医学会儿科学分会感染消化学 组制定的《小儿慢性胃炎、消化性溃疡胃镜诊断 标准》[1],结节性胃炎指镜下见胃壁平坦时,与周 围黏膜相比,增生处胃黏膜呈微细或粗颗粒状或 结节状隆起。 1.4 组织病理学检查
依据新悉尼法对胃炎进行分类及分级来评估 胃黏膜细菌定植、炎症程度、活动度、肠化生、 萎缩等组织学表现。 1.5 Hp 感染临床诊断标准
将Hp 组织学染色阳性加上快速尿素酶试验 (RUT)或呼气试验任一阳性定义为Hp 感染[1, 2]。 1.6 统计学分析
应用SPSS 13.0 统计软件进行统计学分析,计 数资料采用例数(%)表示,组间比较采用χ2 检验, P<0.05 为差异统计学意义。 2 结果 2.1 结节性胃炎检出率
213 例患儿中,内镜下表现为结节性胃炎38 例(17.8%),其中女性20 例(52.6%),男性18 例(47.4%)。颗粒状改变以胃窦部为主,可扩展 至胃体部,为色泽均匀的黏膜不平的结节样或颗 粒样改变;其中伴胆汁反流1 例,胃黏膜糜烂1 例, 十二指肠球炎6 例,十二指肠球溃疡1 例,贲门 息肉1 例。
表现为非结节性胃炎175 例(82.2%),其中 女性92 例(52.6%),男性83 例(47.4%)。 内镜下病变以胃窦部为主,大多数表现为红 斑、花斑样改变,伴胆汁反流12例,胃黏膜糜烂8例, 食管炎5 例,十二指肠球炎17 例,十二指肠球溃 疡7 例,胃溃疡1 例,胃息肉1 例,血管瘤1 例。 性别比在结节性胃炎与非结节性胃炎两组病 人中无差异(χ2=0,P=0.99)。 2.2 Hp 感染情况
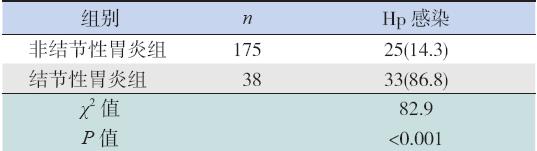
213 例患儿中,58 例诊断为Hp 感染,总Hp 感染率为27.2%。其中结节性胃炎组Hp 感染率显 著高于非结节性胃炎组,两组比较差异有统计学 意义,见表1。
| 表 1 结节性与非结节性胃炎两组Hp 感染率的比较 [ 例(%)] |
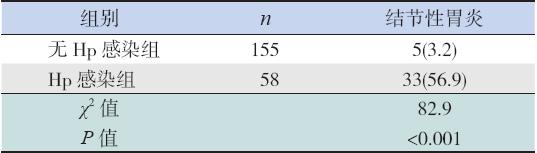
58 例Hp 感染者中,结节性胃炎发生率为 56.9%,而非Hp 感染者中其发生率为3.2%,两组 比较差异有统计学意义,见表2。
| 表 2有无Hp 感染患儿结节性胃炎发生率的比较 [ 例(%)] |
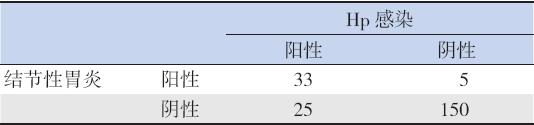
内镜下结节样胃炎表现诊断Hp 感染的敏感性 为56.9%,特异性为96.8%,阳性预测值86.8%, 阴性预测值85.7%。两种方法的一致性有统计学意 义,Kappa=0.602,P<0.001(表3)。
| 表 3内镜下结节性胃炎表现对Hp 感染的诊断价值 (例) |
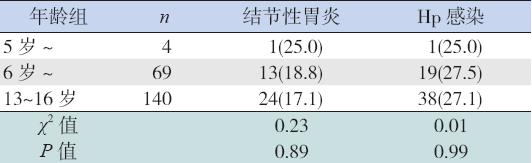
不同年龄组间结节性胃炎发生率及Hp 感染率 的比较差异均无统计学意义,见表4。
| 表 4不同年龄组患儿结节性胃炎及Hp 感染的比较 [ 例(%)] |
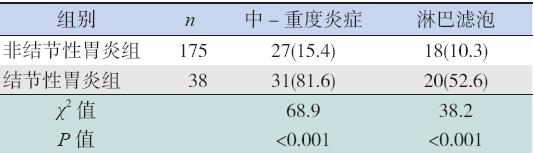
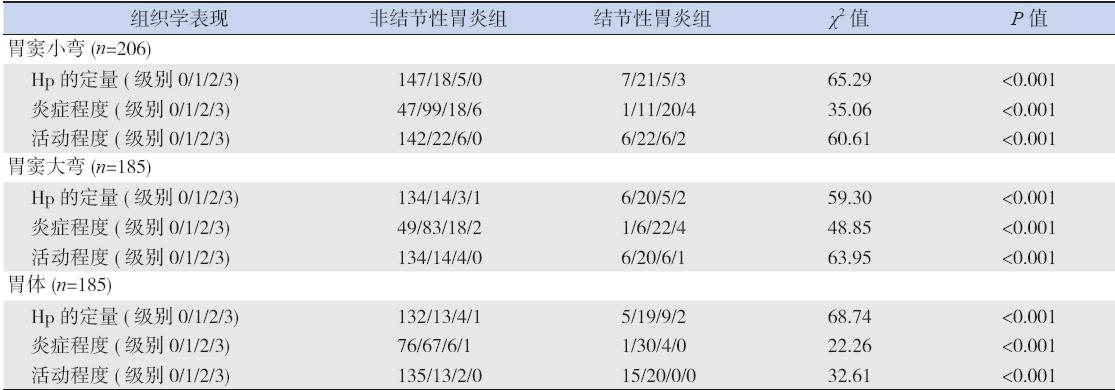
最终取材合格标本病理胃窦小弯为206 例, 胃窦大弯185 例,体部小弯为185 例。结节性胃 炎组病理检查显示胃黏膜多呈中- 重度炎症改变 81.6%(31/38),淋巴滤泡发生率52.6%(20/38), 未发现肠上皮化生及萎缩性胃炎改变。非结节性 胃炎组病理学检查显示胃黏膜中- 重度炎症改 变占15.4%(27/175), 淋巴滤泡发生率10.3% (18/175),均低于结节性胃炎组(表5)。发现 非结节性胃炎组肠上皮化生共9 例(5.1%),萎 缩性胃炎共3 例(1.7%)。9 例肠上皮化生病人中 1 例存在Hp 感染,2 例同时伴有萎缩性胃炎。 病理学检查显示,胃黏膜中- 重度炎症改 变的患儿共58 例(27.2%), 非中- 重度炎症 155 例(72.8%), 中- 重度炎症组的Hp 感染 率显著高于非中- 重度炎症组,差异有统计学 意义(χ2=139.9,P<0.001), 见表6。伴淋巴滤 泡形成者Hp 感染率显著高于无淋巴滤泡形成者 [84.2% (32/38) vs 14.9%(26 /175);χ2=75.8, P<0.001]。病理学检查还显示,各个胃黏膜活检部 位的Hp 的定植量级别、炎症程度及活动程度在结 节性胃炎与非结节性胃炎组间均不同,差异有统 计学意义(P<0.001),见表7。
| 表 5结节性胃炎与病理学改变 [ 例(%)] |
| 表 6不同程度病理学改变与Hp 感染的关系 [ 例(%)] |
| 表 7胃黏膜病理学特征与结节性胃炎的关系 (例) |
结节性胃炎是慢性胃炎的一种内镜下特殊类 型,表现为以胃窦部为主,可扩展至胃体部的色 泽均匀的结节样或颗粒样改变,呈鹅卵石样。日 本学者将其描述为鸡皮样胃炎。结节性胃炎的发 病机制尚未明确。Bujanover 等[3] 认为结节性胃炎 是儿童胃炎的独特型,常在伴有Hp 感染的胃炎中 发生。Hassall 等[4] 也推断胃窦小结节可能代表儿 童对Hp 局部感染后的一个特有的免疫反应。
本研究显示因上消化系统症状就诊的儿童行 胃镜检查,结节性胃炎检出率为17.8%,明显高于 成人报道(0.19%~0.94%)[5, 6, 7],与国内外儿童报道 相似[8, 9, 10]。成人结节性胃炎多见于年轻女性,而本 研究及以往研究在儿童中无明显性别差异[11, 12, 13]。 本组38 例结节性胃炎患儿的Hp 感染率为 86.8%,病理学检查胃黏膜呈中- 重度炎症改变者 占81.6%,淋巴滤泡发生率52.6%,明显高于非 结节性胃炎者,与国内研究结果相符[8, 9]。
本研究采用新悉尼法对胃炎进行分类及分级 来评估胃黏膜细菌定植、炎症程度、活动度等组 织学表现。本研究中结节性胃炎患儿的病理学特 征为以淋巴细胞为主的炎性细胞浸润,黏膜充血 水肿与固有层淋巴滤泡增生,而未见腺体萎缩及 肠上皮化生。发现结节性胃炎组的胃黏膜细菌定 植量、炎症程度及活动度均显著高于非结节性胃 炎组,提示Hp 定植与炎症的密切相关性。淋巴滤 泡的形成是结节性胃炎的特征性病理学表现[7, 14], 与儿童的特殊免疫功能有关。由于儿童处于生长 发育阶段,淋巴系统反应活跃,Hp 作为慢性抗原 刺激胃黏膜组织而产生直接抗Hp 的特异性免疫反 应,引起黏膜固有层淋巴细胞浸润及滤泡形成。 儿童镜下结节性胃炎改变对Hp 感染的诊断敏感性 为56.9%,特异性为96.8%,阳性预测值86.8%, 阴性预测值85.7%,与国外文献报道一致[13, 15]。其 与病理学染色的诊断一致性一般,即出现结节样 改变高度提示为Hp 感染,而非结节样改变基本可 除外Hp 感染。本研究病理学检查结果淋巴滤泡形 成者Hp 感染率高达84.2%,病理学检查为中- 重 度炎症组的Hp 感染率为86.2%,提示Hp 感染与 胃黏膜炎症程度及淋巴滤泡形成密切相关[13, 16, 17]。 所有Hp 感染患儿均具有病理学改变,其中中- 重 度炎症占67.1%[18]。
本研究显示58 例Hp 感染者中,结节性胃炎 发生率56.9%,而非Hp 感染者中其发生率仅为 3.2%,国外文献报道儿童Hp 感染者中结节性胃炎 发病率30%~100%,明显高于成人[3, 13, 16]。然而, 部分病人Hp 感染并未出现胃黏膜结节状改变,可 能由于个体免疫机制不同,或与不同Hp 毒力菌株 有关。据国内文献报道,结节性胃炎病人根除Hp 治疗后临床症状消失,复查Hp 转阴,胃镜结节状 隆起全部消失,黏膜恢复正常[19, 20, 21]。可证明结节 性胃炎为Hp 感染的一种特殊征象,并可作为Hp 感染和胃内定植的一个较为恒定的形态学特征。 但结节性胃炎应注意与萎缩性胃炎相鉴别,后者 可由于腺体萎缩和肠化生而导致胃窦黏膜呈颗粒 样改变。本研究中结节性胃炎患儿均无肠上皮化 生及萎缩性胃炎发生。
检测Hp 的方法常用的侵入性方法有RUT、 病理组织学检查及培养。由于Hp 在胃内不同环境 下存在迁移现象,组织学染色活检时取出的黏膜 组织不存在Hp 定植, 不可避免地存在假阴性。 RUT 的原理是Hp 产生的尿素酶水解尿素而产生 NH3 和CO2,NH3 可使试纸pH 值增加。RUT 法受 检测试剂盒、环境温度及检测者的个体差异影响。 诊断Hp 感染的标准,我国2012 年第四次全国幽 门螺杆菌感染处理共识报告指出,符合下述三项 之一者可判断为Hp 现症感染:(1)胃黏膜组织 RUT、组织切片染色或细菌培养三项中任一项阳 性;(2)尿素呼气试验阳性;(3)Hp 粪便抗原 检测阳性[22]。而2011 年ESPGHAN 有关儿童Hp 感染的循证医学指南,针对不同检测方法可能受 儿童年龄影响,且单一方法在患病率低的发达国 家可引起阳性预测值降低,因此首次诊断儿童Hp 感染的患儿,应进行至少2 种方法进行检测,为 及时根除治疗提供实验室证据[2]。
大量的资料显示人类Hp 感染多在儿童时期获 得,儿童是Hp 感染最危险的靶人群。小儿由于自 身免疫发育的特点,结节性胃炎的发病率较成人 高,2011 年ESPGHAN 指南建议:存在Hp 相关的 消化性溃疡或黏膜相关淋巴组织淋巴瘤的组织病 理学证据,不管分期如何,都需要Hp 根除治疗[2]。 而儿童中因胃炎本身行根除治疗的证据是弱的。 胃炎不伴有消化性溃疡时,确定是否治疗依赖于临床医师或个体考虑潜在的风险或获益[2]。然而, 有研究随访2 年无症状Hp 感染儿童,尽管Hp 定 植情况稳定,却表现出胃黏膜组织学改变明显加 重,如不治疗会发现更多的结节性胃炎[23]。而另 一个长达3 年的结节性胃炎的随访研究报道组织 学表现,包括活动度、萎缩、肠上皮化生和淋巴 滤泡并无差别[24]。而在对成人的研究中提示结节 性胃炎有可能与胃癌和MALT 淋巴瘤有密切的关 系[25, 26]。故必须重视儿童期结节性胃炎的危害性, 提高对本病的认识,临床胃镜检查发现有胃黏膜 结节样改变者,要高度怀疑Hp 感染,尽早进行诊 断性检查,考虑治疗并长期随访病人转归。 综上所述,结节性胃炎为儿童Hp 感染的一种 特殊征象,其病理学检查胃黏膜多呈中- 重度炎 症改变,是提示Hp 感染的内镜指标,而成人近年 有结节性胃炎合并癌变的报道,因此长期随访及 复查十分重要。
| [1] | 《中华儿科杂志》编辑委员会, 中华医学会儿科学分会感 染消化学组. 小儿慢性胃炎、消化性溃疡胃镜诊断标准[J]. 中华儿科杂志, 2003, 41(3): 189. |
| [2] | Koletzko S, Jones NL, Goodman KJ, et al. Evidence-based guidelines from ESPGHAN and NASPGHAN for Helicobacter pylori infection in children[J]. Pediatr Gastroenterol Nutr, 2011, 53(2): 230-243. |
| [3] | Bujanover Y, Konikoff F, Baratz M. Nodular gastritis and Helicobacter pylori[J]. Pediatr Gastroenterol Nutr, 1990, 11(1): 41-44. |
| [4] | Hassall E, Dimmick JE. Unique features of Helicobacter pylori disease in children[J]. Dig Dis Sci, 1991, 36(4): 417-423. |
| [5] | Kitamura S, Yasuda M, Muguruma N, et al. Prevalence and characteristics of nodular gastritis in Japanese elderly[J]. Gastroenterol Hepatol, 2013, 28(7): 1154-1160. |
| [6] | Miyamoto M, Haruma K, Yoshihara M, et al. Nodular gastritis in adults is caused by helicobacter pylori infection[J]. Dig Dis Sci, 2003, 48(5): 968-975. |
| [7] | Nakashima R, Nagata N, Watanabe K, et al. Histological features of nodular gastritis and its endoscopic classification[J]. Dig Dis 2011, 12(6): 436-442. |
| [8] | 刘风霖, 郝志勇, 胡晓丽, 等. 儿童结节性胃炎与幽门螺杆 菌感染临床研究[J]. 天津医药, 2004, 32(6): 367-368. |
| [9] | 马启玲, 陈光福, 王玉芝, 等. 幽门螺杆菌与小儿结节性胃 炎的关系分析[J]. 临床消化病杂志, 2009, 21(6): 345-346. |
| [10] | 赵煜, 徐晓华, 刘风霖, 等. 儿童幽门螺杆菌感染与相关性 疾病的临床研究[J]. 中国当代儿科杂志, 2008, 10(3): 403-404. |
| [11] | 康艳, 陈星, 李士英. 慢性胃炎伴良性结节状改变与幽门螺 杆菌及淋巴滤泡的关系[J]. 中华消化杂志, 2007, 27(6): 393-396. |
| [12] | 肖咏梅, 沈鸣, 苗芸, 等. 抗幽门螺杆菌治疗前后结节性胃 炎和十二指肠溃疡的流行病学[J]. 实用儿科临床杂志, 2006, 22(7): 412-413. |
| [13] | Bahu Mda G, da Silveira TR, Maguilnick I, et al. Endoscopic nodular gastritis: an endoscopic indicator of high-grade bacterial colonization and severe gastritis in children with helicobacter pylori[J]. Pediatr Gastroenterol Nutr, 2003, 36(2): 217-222. |
| [14] | Mazigh Mrad S, Abidi K, Brini I, et al. Nodular gastritis: an endoscopic indicator of Helicobacter pylori infection in children[J]. Tunis Med, 2012, 90(11): 789-792. |
| [15] | Chen MJ, Wang TE, Chang WH, et al.Nodular gastritis: an endoscopic indicator of Helicobacter pylori infection[J]. Dig Dis Sci, 2007, 52(10): 2662-2666. |
| [16] | Mitchell HM, Bohane TD, Tobias V, et al. Helicobacter pylori infection in children:potential clues to pathogenesis[J]. Pediatr Gastroenterol Nutr, 1993, 16(2): 120-125. |
| [17] | Luzza F, Pensabene L, Imeneo M, et al. Antral nodularity identifies children infected with Helicobacter pylori with higher grades of gastric inflammation[J]. Gastrointest Endosc, 2001, 53(1): 60-64. |
| [18] | 彭新平, 张金定, 王跃平. 幽门螺杆菌感染与儿童慢性胃炎 及消化性溃疡的关系(附56 例分析)[J]. 中国当代儿科杂志, 2002, 4(3): 227-228. |
| [19] | 赵丹瑜, 陈星, 康艳, 等. 慢性胃炎结节状改变根除幽门螺 杆菌后5 年随访研究[J]. 中华临床医师杂志, 2012, 6(9): 203-204. |
| [20] | 胡志红, 苗芸, 肖咏梅, 等. 慢性结节状胃炎与幽门螺杆菌 的关系[J]. 实用儿科临床杂志, 2006, 21(7): 412-413. |
| [21] | Chen MJ, Shih SC, Wang TE, et al. Endoscopic patterns and histopathological features after eradication therapy in helicobacter pylori-associated nodular gastritis[J]. Dig Dis Sci, 2008, 53(7): 1893-1897. |
| [22] | 刘文忠, 谢勇, 成虹, 等. 第四次全国幽门螺杆菌感染处理 共识报告[J], 胃肠病学, 2012, 17(10): 618-625. |
| [23] | Ganga-Zandzou PS, Michaud L, Vincent P, et al. Natural outcome of Helicobacter pylori infection in asymptomatic children: a twoyear follow-up study[J]. Pediatrics, 1999, 104(2 Pt 1): 216-221. |
| [24] | Akcam M, Artan R, Gelen T, et al. Long-term aspects of nodular gastritis in children[J]. Pediatr Int, 2007, 49(2): 220-225. |
| [25] | Miyamoto M, Haruma K, Yoshihara M, et al. Five cases of nodular gastritis and gastric cancer: a possible association between nodular gastritis and gastric cancer[J]. Dig Liver Dis, 2002, 34(11): 819-820. |
| [26] | Kurugoglu S, Mihmanli I, Celkan T, et al. Radiological features in paediatric primary gastric MALT lymphoma and association with Helicobacter pylori[J]. Pediatr Radiol, 2002, 32(2): 82-87. |
 2014, Vol. 16
2014, Vol. 16