气管支气管异物是儿童呼吸系统危重症之 一,可导致急性呼吸困难、肺不张、慢性肺部 感染甚至死亡,在儿童意外伤害中所占比例达 14.7%~50.0% [1, 2]。有关儿童意外伤害的流行病学调 查分析逐渐增多,而气管支气管异物作为儿童意 外伤害的重要原因之一,对其深入研究的相关报 道却较少。本研究拟通过回顾性总结我院诊断的 气管支气管异物病例,分析其临床特征,探讨儿 童气管支气管异物的有效预防措施。 1 资料与方法 1.1 研究对象
选取 2012 年 2 月至 2013 年 2 月在我院住院、 应用纤维支气管镜诊断的 114 例气管支气管异物 患儿为研究对象。 1.2 研究方法
抽取患儿病历,根据病历资料填写自拟调查 表,对研究对象一般情况(性别、年龄、民族、 家庭住址)、首次就诊、异物吸入史、异物种类、 异物滞留部位、异物发生季节及影像学检查等情 况进行回顾性调查。 1.3 统计学分析
所有资料用 Epidata 3.2 建立数据库,采用 SPSS 18.0 统计软件包进行处理分析,组间率的比 较采用 Pearson 卡方检验,P<0.05 为差异有统计学 意义。 2 结果 2.1 一般情况
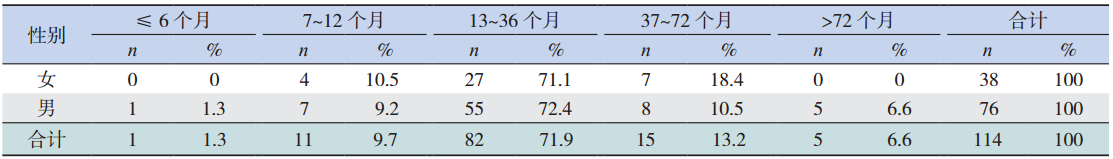
114 例患儿中,年龄 6 个月至 12 岁,平均年 龄 2.3±1.8 岁,其中男 76 例(66.7%),女 38 例 (33.3%),男女比为 2 : 1。各年龄段中以 l~3 岁 儿童居多(71.9%)。见表 1。
| 表 1气管支气管异物患儿年龄的分布情况 |
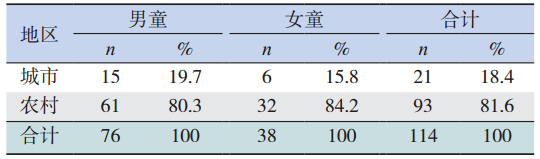
114 例患儿中,农村儿童 93 例,城市儿童 21 例,农村儿童所占比例明显高于城市儿童,但城市、 农村地区的气管支气管异物患儿的性别构成差异 均无统计学意义(χ2=0.26,P>0.05),见表 2。
| 表 2气管支气管异物患儿的的城乡分布情况 |
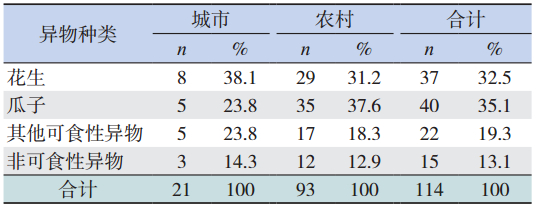
吸入异物的种类以食物占绝大多数,其中 瓜子、花生是最为常见的可食性异物,分别占 35.1%、32.5%,非可食性异物仅占 13.1%。城市、 农村儿童在异物构成方面相近,差异无统计学意 义(χ2=3.45,P>0.05),见表 3。
| 表 3异物种类构成情况 |
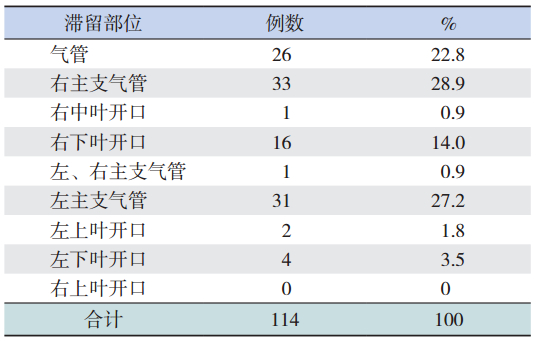
异物滞留部位以右主支气管为最多(28.9%), 其次为左主支气管(27.2%)。异物滞留于右侧支 气管的病例总数明显高于左侧支气管。气管异物 病例 26 例(22.8%)。仅有 1 例异物同时滞留左 右主支气管,见表 4。
| 表 4气管支气管异物的滞留部位 |
气管支气管异物发病人数夏季最低(17 例), 仅占全年的 14.9%,春季、秋季发病人数分别为 26 例(22.8%)、29 例(25.4%),冬季发病人数 最高(42 例),占全年的 36.8%。 2.6 影像学特征
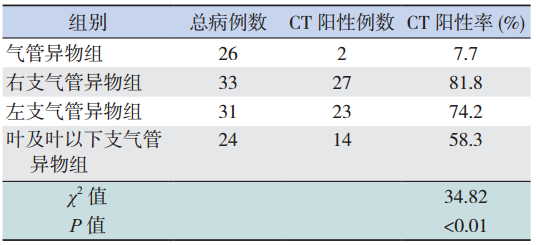
114 例患儿中气管异物的胸部 CT 阳性率最低 (7.7%),其次为叶及叶以下支气管异物(58.3%), 右主支气管异物、左主支气管异物的 CT 阳性率 相对较高,卡方检验显示不同部位异物患儿的 胸部CT 阳性率差异有统计学意义(χ2=34.82, P<0.01),见表 5。
| 表 5不同部位异物患儿的胸部 CT 阳性率的比较 |
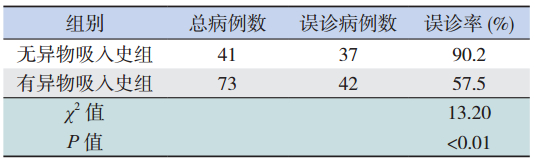
有异物吸入史的患儿的首诊误诊率为57.5%, 明显低于无异物吸入史患儿(90.2%),差异有统 计学意义(χ2=13.20,P<0.01),见表 6。
| 表 6病史对首诊误诊率的影响 |
调查研究发现男童是意外伤害的危险人群[3]。 本研究中气管支气管异物男女性别比为 2 : 1,与 Liveira [4] 的研究结果相似,可能与男童较女童更爱 跑跳、打闹,呛异物的机会更多有关。本研究还 显示 l~3 岁儿童最易发生气管支气管异物,其可能 的原因为:(1)此期儿童牙齿发育不完善,咀嚼 功能差,不能将花生、瓜子、豆类等硬物嚼碎, 加之其口腔控制能力、喉头保护性反射功能不良, 咳嗽反射欠成熟,易将异物吸人气道[5]。(2)此 期儿童开始独立行走,活动范围扩大,好奇心强, 尚不能意识行为的危险性及其后果,在抚养人疏 忽的情况下,就容易引起异物吸入气管。
气管支气管异物儿童中农村儿童所占比例 (81.6%)明显高于城市儿童(18.4%),可能与 农村生活条件较差,活动空间小,食物、玩具放 置不当,饮食方式和习惯不良等因素有关。加上 抚养人缺乏科学喂养、保健常识和安全意识,以 致容易引起异物吸入等意外,特别是父母外出打 工由老人抚养的留守儿童,更可能疏忽对患儿的 照顾,增加了气管支气管异物发生的风险。
本研究显示吸入异物以可食性异物为主,其 中又以花生、瓜子等坚果类为多,植物性食物为 儿童常见的零食,其表面光滑、质轻、体积小, 极易呛入呼吸道。
本研究中滞留于左、右主支气管的异物的比 例差别不大,这与国内相关报道一致[6]。考虑与患 儿体位、异物的形状、体积、大小有关,特定大 小的异物可嵌顿于与其相匹配的主支气管,异物 吸入初期位置并未完全固定,由于距离隆突较近, 可随气流往返,在往返过程中,被吸入左侧,所 以左右主支气管异物实际病例数差别不是很大。 但异物滞留于右下叶支气管的病例数明显高于左 下叶支气管,这可能与右主支气管较粗直,异物 易落于右侧支气管有关,当较小的异物进入直径 较小的右下叶支气管时,距离隆突较远,嵌顿于 右下叶支气管的异物不易随气流越过隆突进入左 侧支气管。
气管支气管异物发病人数比例以夏季最低, 冬季发病人数比例最高。这与儿童吸入异物的种 类构成有关,花生、瓜子等坚果类零食是儿童气 管支气管异物的主要异物来源,由于气候因素, 夏季吃坚果类零食的人数较少,故夏季儿童气管 支气管异物的发生率低,秋季为花生、瓜子的成 熟季节,到了冬季,儿童获取花生、瓜子等食物 的机会大大增加,这也就大大增加了发生异物吸 入意外伤害的风险。
本研究中,不同部位异物患儿的 CT 阳性率 存在明显差异,气管异物病例的 CT 阳性率最低 (7.7%),右主支气管异物、左主支气管异物的 CT 阳性率相对较高。分析其原因:(1)左、右主 支气管异物常表现为局部阻塞性肺气肿、肺不张 或纵隔移动,而气管异物常同时影响左右两肺的 通气,因此,气管异物的 CT 改变与左、右主支气 管异物明显不同,其阻塞性肺气肿、肺不张或纵 隔移动等 CT 间接征象的发生率明显低于左、右主 支气管异物[7]。Heyer 等 [8] 报道CT 间接征象是气管、 支气管异物的最佳预测因子,与成人相比,儿童 更容易出现阻塞性肺气肿。间接征象的缺如可降 低气管异物的 CT 阳性率,导致气管异物病例的漏 诊、误诊。(2)在 CT 扫描数据采集过程中,若 该断层内被测物发生移位,将导致投影数据不一 致,而产生运动伪影。病人的心脏跳动、呼吸运动、 胃肠蠕动等生理运动会使被测物体进入或离开扫 描平面,造成伪影[9]。气管中段、下段管腔相对较大, 吸入其内的异物不易嵌顿,随呼吸气流上下移动, 可导致伪影的产生,从而干扰异物的判断。
本研究中,有异物吸入史病例的首诊误诊率 明显低于无异物吸入史病例。国外研究显示异物 吸入史是儿童气管支气管异物的敏感预测因子, 72 h 内被确诊的气管支气管异物的预测因子为 86.4%,随着病程的延长,首诊误诊率随之上升 [10]。 因此询问异物吸入史对于气管支气管异物的早期 诊断非常重要。但有时由于抚养人的疏忽及异物 吸入发生在抚养人视线之外,无法获得异物吸入 史,从而影响到儿童气管支气管异物的确诊,导 致误诊、漏诊的发生。Shubha 等[11] 的研究认为当 抚养人不能提供异物吸入史,而患儿的临床表现 及影像学检查又与气管支气管异物相符时,支气 管镜检查就成为了气管支气管异物确诊的一个重 要手段。
气管支气管异物多发于幼儿阶段,预防十分 关键。加强儿童抚养人的健康教育是有效减少儿 童支气管异物损伤的主要措施。首先应提高儿童 抚养人对支气管异物的认识与警惕性,明确预防 伤害的教育应从婴幼儿开始[12],尤其对于农村地 区,以 3 岁以下农村男童为重点,不应给予花生、 瓜子、豆类等坚果类食物。进食时不要让其乱跑 乱跳,以免跌倒时将食物吸入,也不可惊吓、逗 乐或责骂,以免其大哭大笑引起误吸。而对于反 复咳嗽、迁延性和慢性肺炎肺不张、阻塞性肺气 肿的患儿,临床医生应结合病史、年龄考虑支气 管异物的可能,追问异物吸入史,尤其对于气管 异物疑诊病例,异物的移动可造成患儿窒息死亡, 且胸部 CT 阳性率低,易漏诊,需尽早行支气管镜 检查,以便确诊治疗。
| [1] | 莫庆仪, 黄东明, 谢广清, 等. 儿童意外伤害924例分析[J]. 中国当代儿科杂志, 2013, 5(7): 559-562. |
| [2] | 钟燕, 祝益民. 住院儿童意外伤害的城乡差别分析[J].中国儿童保健杂志, 2006, 14(2): 197-299. |
| [3] | 彭利军, 田艳珍, 许景灿, 等. 医院门急诊就诊意外伤害儿童临床特征调查分析[J]. 中国妇幼保健杂志, 2011, 26(35): 5586-5589. |
| [4] | Liveira CF. Complications of tracheobronchial foreign body aspiration in children: report of 5 cases and review of the literature[J]. Rev Hosp Clin, 2002, 57(3): 213. |
| [5] | 阎承先. 小儿耳鼻咽喉科学(修订版)[M]. 天津科学出版社, 2000: 685. |
| [6] | 江沁波, 刘玺诚, 江载芳. 儿童气管支气管异物临床诊治探讨[J]. 中国实用儿科杂志, 2004, 19(12): 734-737. |
| [7] | Fraga Ade M, Reis MC, Zambon MP, et al. Foreign body aspiration in children: clinical aspects, radiological aspects and bronchoscopic treatment[J]. Bras. Pneumol, 2008, 34 (2): 74-82. |
| [8] | Heyer CM, Bollmeier ME, Rossler L, et al. Evaluation of clinical, radiologic and laboratory prebronchoscopy findings in children with suspected foreign body aspiration[J]. Pediatr Surg, 2006, 41(11): 1882-1888. |
| [9] | Thorndyke B, Koong A, Xing L. Reducing respiratory motion artifacts in radionuclide imaging through retrospective stacking: A simulation study[J]. Linear Algebra Appl, 2008, 428(5): 1325-1344. |
| [10] | Tokar B, Ozkan R, Ilhan H. Tracheobronchial foreign bodies in children: importance of accurate history and plain chest radiography in delayed presentation[J]. Clin, Radiol, 2004, 59(7): 609-615. |
| [11] | Shubha AM, Das K. Tracheobronchial foreign bodies in infants[J]. Int J Pediatr Otorhinolaryngol, 2009, 73(10): 1385-1389. |
| [12] | 陈光星, 张丹妮, 刘翠霞, 等. 武汉市某幼儿园教职工儿童意外伤害认知分析[J]. 医学与社会, 2008, 21(5): 19-20. |
 2014, Vol. 16
2014, Vol. 16