4 岁以下儿童喘息性疾病非常常见,病因复杂 多样,治疗及预后各有不同。持续性哮喘患者其 肺功能损害往往开始于学龄前期,需要早期识别 并合理干预[1]。传统的用力呼气肺功能检查对喘息 性疾病的鉴别起重要作用,但4 岁以下患儿因不 能主动配合而无法进行。潮气呼吸肺功能检测是 近年来发展起来的新技术,可应用于不能主动配 合的低龄儿童,为临床诊断、病情评估提供客观 依据[2]。支气管舒张试验是哮喘诊断的重要依据, 但潮气呼吸法支气管舒张试验在低龄儿童哮喘中 的诊断价值存在争议[3,4,5]。本研究对1~4 岁不同喘 息性疾病患儿进行潮气呼吸肺功能检测及支气管 舒张试验,以探讨不同喘息性疾病潮气呼吸肺功 能变化特点及潮气法支气管舒张试验对1~4 岁哮 喘患儿的诊断价值,为临床工作提供参考。 1 资料与方法 1.1 研究对象
选择2012 年1 月至2013 年12 月我院门诊及 住院部1~4 岁喘息患儿141 例(观察组),其中 男92 例,女49 例,年龄1~4 岁。
纳入标准:8 h 未吸入短效支气管扩张剂; 24 h 未用茶碱类及长效β2 受体激动剂及激素类 药物。
排除标准:早产儿、支气管肺发育不良、心 脏疾病、胸廓畸形及其他影响肺功能疾病的患儿。
观察组患儿根据病史、家族史、特异质判断、 体格检查、胸片等分为3 组:(1)支气管哮喘组(哮 喘组):41 例,男 28 例,女 13 例;年龄26±13 个月;均为急性发作期,临床及胸部X线检查除 外肺炎;诊断符合2008 年中华医学会儿科分会呼 吸学组制定的儿童支气管哮喘诊断与防治指南[6]。 (2)喘息性支气管炎组(喘支组):54 例,男36 例, 女18 例;年龄28±11 个月;符合《诸福堂实用 儿科学》第七版[7] 诊断标准。(3)支气管肺炎组(肺 炎组)46 例,男 28 例,女18 例;年龄26±11 个 月;符合《诸福堂实用儿科学》第7 版[7] 诊断标准, 胸片证实支气管肺炎。
另选取对照组30 例,为同期儿保门诊就诊 非呼吸道疾病患儿,男19 例,女11 例;年龄 27±13 个月;无心肺疾病或其他可能影响肺功能 疾病。以上4 组儿童在年龄、性别、身高、体重 的差异无统计学意义(P>0.05)。 1.2 潮气呼吸肺功能检测
采用德国康讯公司儿童肺功能仪,检测前 清除婴幼儿鼻咽分泌物,患儿在10% 水合氯醛 (0.5 mL/kg,一次最大量不超过10 mL)药物催眠 或自然深睡眠后,取仰卧位,头部稍向后仰,将 面罩用适当力度罩在患儿口鼻上,压紧面罩边缘 以免漏气。每人连续测试5次,每次记录20 次潮 气呼吸,最后由电脑自动取其平均值,得到流速 容量曲线及各参数值。观察组患儿在测试完成后 予沙丁胺醇水溶液(万托林雾化溶液)0.25 mL 加 入生理盐水1.75 mL 用空气压缩泵(北京吉纳公司) 雾化吸入,行支气管舒张试验,15 min 后再次测 定流速容量曲线。 1.3 观察指标
潮气流速容量环(TBFV 环)、每公斤潮气量 (VT)、呼吸频率(RR)、吸气时间(Ti)、呼 气时间(Te)、吸呼比(Ti/Te)、达峰时间比(TPTEF/ TE)、达峰容积比(VPEF/VE)。 1.4 统计学分析
应用SPSS 15.0 统计软件进行资料分析,计量
资料经正态性、方差齐性检验,以均数± 标准差
(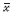 ±s)表示,组间比较采用方差分析,组内治疗
前后的比较采用配对t 检验。率的比较采用卡方检
验。P<0.05 为差异有统计学意义。
2 结果
2.1 TBFV 环形态
±s)表示,组间比较采用方差分析,组内治疗
前后的比较采用配对t 检验。率的比较采用卡方检
验。P<0.05 为差异有统计学意义。
2 结果
2.1 TBFV 环形态
对照组TBFV 环表现为正常的类椭圆形。各 喘息组TBFV 环表现以程度不同的阻塞性通气障碍 图形最多见(65%),表现为TBFV 环呼气相(横 轴以上)下降支斜率增大或向横轴凹陷;其次为 正常的类椭圆形(22%);少数为混合性通气障碍 改变(13%),TBFV 环表现为横径变窄、环形竖长、 呼气相的下降支斜率增大或向横轴凹陷。无单纯 限制性改变。见图 1。
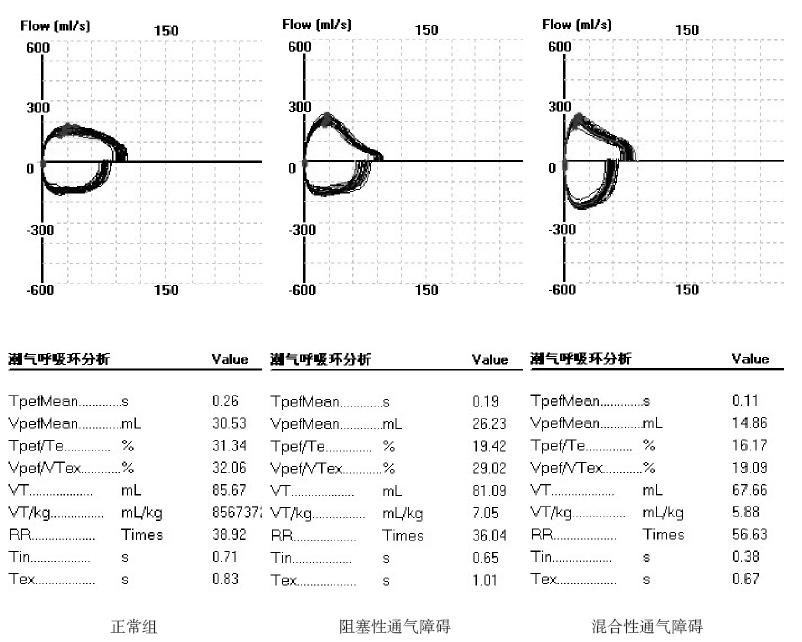 |
图 1 正常、阻塞性通气障碍及混合性通气障碍时TBFV 环形态 |
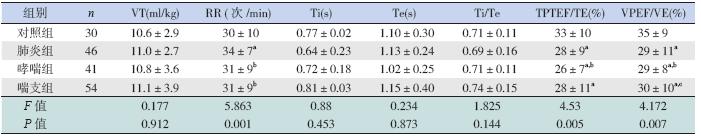
各观察组的TPTEF/TE、VPEF/VE 较对照组明 显下降(P<0.05),提示各观察组患儿均出现不同 程度的小气道阻塞。肺炎组呼吸频率(RR)明显 高于其他组(P<0.05),而TPTEF/TE、VPEF/VE 下降程度较哮喘组低(P<0.05);喘支组与哮喘组 相比TPTEF/TE 虽差异无统计学意义(P>0.05), 但VPEF/VE 高于哮喘组(P<0.05),提示肺炎组 与喘支组患儿小气道阻塞程度均较哮喘组轻。见 表 1。
| 表 1 用药前各组肺功能参数的比较 |
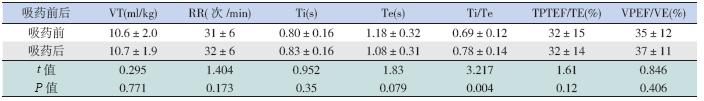
哮喘组吸入沙丁胺醇后TPTEF/TE、VPEF/VE 明显高于吸入前(P<0.05),提示吸入沙丁胺醇后 小气道阻塞有所改善。喘支组吸入沙丁胺醇后RR 增加、Ti/Te 增加,Ti、Te 缩短(P<0.05)。肺炎 组吸入沙丁胺醇后Ti/Te 增加(P<0.05)。这些变 化可能与雾化后气道短期刺激反应及湿化作用有 关,但反映小气道阻塞的指标TPTEF/TE、VPEF/ VE 并无明显改变(P>0.05)。见表 2~4。
| 表 2 用药前后哮喘组肺功能参数的比较 |
| 表 3 用药前后喘支组肺功能参数的比较 |
| 表 4 用药前后肺炎组肺功能参数的比较 |
以国内学者常用的TPTEF/TE、VPEF/VE 任 意一个改善率≥ 15% 作为支气管舒张试验的阳性 标准[3],哮喘组阳性率为47%(18/38),喘支组 为17%(8/46),肺炎组为16%(7/43)。将肺炎 组作为阴性对照,则潮气呼吸支气管舒张试验诊 断哮喘的灵敏度为47%,特异度为84%,提示该 试验的灵敏度不高,临床实用价值有限。但将哮 喘组舒张试验前TPTEF/TE 按照阻塞程度不同进 行分层[8],在轻度阻塞的TPTEF/TE ≥ 23% 组支 气管舒张试验阳性率28%(5/18),在中重度阻 塞的TPTEF/TE<23% 组支气管舒张试验阳性率65 (13/20),两组相比差异有统计学意义(χ2=5.27, P<0.05),提示该试验在阻塞程度较重的哮喘患儿 中诊断价值较大。 3 讨论
TBFV 环的形态能直观显示肺功能损害的性质 及严重程度,健康婴幼儿TBFV 环近似椭圆形。阻 塞性通气障碍时,呼气相的下降支斜率增大,甚 至向横轴凹陷。限制性通气障碍时TBFV 环呈瘦长 形,混合性通气障碍时,TBFV 环兼具阻塞性及限 制性通气障碍的特征。因此TBFV 环的形态可以为 呼吸道疾病患儿提供最直接的肺功能判断。潮气 呼吸肺功能各参数中,VT 是限制性通气障碍的主 要指标,TPTEF/TE、VPEF/VE 主要反映小气道阻 塞,阻塞越重,比值越低[8,9],其中尤以TPTEF/TE 更为重要,其正常范围28% ~55%左右;轻度阻 塞≥ 23% ~28%;中度阻塞15% ~23%;重度阻 塞≤ 15% [8]。
本研究中65% 的喘息患儿TBFV 环呈不同的 阻塞性改变,而各观察组TPTEF/TE、VPEF/VE 均 明显低于正常对照组,表明观察组喘息性患儿肺 功能损害以小气道阻塞为主,本研究结果与文献 报道相似[9,10]。TBFV 环及各参数的变化可帮助判 断喘息患儿气道阻塞的类型、部位及严重程度等 [2,11],并间接反映疾病的病理生理改变[2,5,11],但对 本研究所纳入病种而言,单次潮气呼吸肺功能检 查结果并不具有诊断特异性。观察组有22% 喘息 患儿肺功能正常,表明潮气呼吸肺功能检测对气 道阻塞程度轻者不够敏感,可能与该部分患儿基 础肺功能较好及潮气呼吸不能反映肺的代偿功能 有关[12]。肺炎组RR 明显增快,与哮喘组、喘支 组比较后均有显著差异,提示肺实质受累所致的 代偿性呼吸增快在1~4 岁低龄患儿肺炎诊断中有 辅助诊断价值。
气道阻塞的可逆性是辅助诊断支气管哮喘 的重要指标,但潮气呼吸法支气管舒张试验对低 龄儿童哮喘的诊断价值尚存在争论,目前亦无统 一的阳性判断标准。王俊平等[3] 的研究认为以 TPTEF/TE 和VPEF/VE 任意一个改善率≥ 15% 可 以作为小年龄儿童支气管舒张试验阳性的评定标 准,其灵敏度为72.2%,特异度为80%。刘辉等[4] 认为潮气呼吸法支气管舒张试验在5 岁以下哮喘 患儿诊断中无明确临床价值,对于>5 岁哮喘患儿 诊断与成人哮喘相同具有诊断意义;李硕等[5] 认 为婴幼儿哮喘患儿吸入支气管舒张剂前后改变能 在一定程度上反映其呼吸道可逆性阻塞特征,尤 其在重症喘息患儿的意义更大。本研究发现吸入 沙丁胺醇后哮喘组TPTEF/TE、VPEF/VE 明显改善, 而肺炎组、喘支组则无此表现,与朱春梅等[9] 的 研究结果一致,提示潮气呼吸法支气管舒张试验 可以反映哮喘患儿气道阻塞的可逆性特征,为哮 喘的早期诊断提供一定帮助。本研究以目前国内 应用较多的以TPTEF/TE、VPEF/VE 任意一个改善 率≥ 15% 作为支气管舒张试验的阳性标准[3],得 出潮气呼吸支气管舒张试验诊断哮喘的灵敏度为 47%;将TPTEF/TE 按照阻塞程度不同进行分层, TPTEF/TE ≥ 23% 组支气管舒张试验阳性率28% (5/18)、TPTEF/TE < 23% 组支气管舒张试验阳 性率65%(13/20),表明该阳性判断标准在阻塞 程度较重的哮喘患儿中具有相对较高的诊断价值, 而在轻度阻塞的患儿中无明确诊断价值,与李硕 等[5] 的研究结果类似。这可能与潮气呼吸法无法 进行用力呼气、不能反映肺通气功能的代偿能力 有关,是潮气呼吸肺功能的局限性所在。喘支组、 肺炎组中亦有少数患儿出现支气管舒张试验阳性, 可能与某些病原感染后引起的气道高反应性有关, 应结合家族史、个人体质等给予随访及复查肺功 能,以期早期发现哮喘患儿。
低龄儿童哮喘诊断需要动态观察与评估,有 时需要回顾性诊断。本研究提示潮气呼吸支气管 舒张试验对低龄儿童哮喘的早期诊断有一定参考 价值,可结合肺功能持续呈阻塞性改变[5,13] 以及抗 哮喘治疗后肺功能改善这些客观证据为低龄儿童 哮喘的诊断提供客观依据。
| [1] | 陈强, 代佳佳. 儿童支气管哮喘诊断和治疗的热点问题[J]. 中国当代儿科杂志, 2013, 15(8): 601-603. |
| [2] | 朱春梅, 陈慧中. 婴幼儿肺功能检测[J]. 中国医刊, 2009, 44(9): 9-12. |
| [3] | 王俊平, 张皓, 王立波, 等. 支气管舒张试验在0-6 岁儿 童喘息性疾病诊断中的作用[J]. 中国实用儿科杂志, 2006, 21(10): 768-771. |
| [4] | 刘辉, 潘家华, 何金根, 等. 潮气呼吸法支气管舒张试验在 5 岁以下儿童哮喘诊断中的价值[J]. 临床儿科杂志, 2008, 26(5): 427-429, 441. |
| [5] | 李硕, 刘传合, 宋欣, 等. 喘息患儿潮气呼吸肺功能改变的 特征[J]. 临床儿科杂志, 2006, 24(6): 483-485. |
| [6] | 中华医学会儿科分会呼吸学组. 儿童支气管哮喘诊断与防治 指南[J]. 中华儿科杂志, 2008, 46(10): 745-753. |
| [7] | 胡亚美, 江载芳. 诸福棠实用儿科学[M]. 第7 版. 北京: 人 民卫生出版社, 2000: 1180-1200. |
| [8] | 张皓. 婴幼儿肺功能检测及气道反应性测定[J]. 临床儿科杂 志, 2012, 30(8): 701-703. |
| [9] | 朱春梅, 陈慧中, 刘传合, 等. 潮气呼吸肺功能在婴幼儿喘 息性疾病诊断中的作用[J]. 临床儿科杂志, 2008, 26(9): 799- 783. |
| [10] | 何春卉, 邓力, 黄旭强, 等. 婴幼儿肺功能检测在呼吸系统 疾病的作用和意义[J]. 实用医学杂志, 2009, 25(15): 2475- 2477. |
| [11] | 刘传合. 婴幼儿肺功能测定及其在喘息性疾病中的应用[J]. 中国小儿急救医学, 2009, 4(16): 101-103. |
| [12] | Kostianev SS, Marinov BI, Gencova NB, et al. Tidal breathing analysis in school-age children. Comparison with the parameters of forced expiration [J]. Folia Med (Plovdiv), 2004, 46(3): 32- 40. |
| [13] | 蒋汉民, 钱俊, 吉山宝, 等. 婴幼儿首次喘息发作后潮气呼 吸肺功能持续变化与持续性喘息的关系[J]. 天津医药, 2011, 39(8): 763-764. |
 2014, Vol. 16
2014, Vol. 16