随着围产医学的发展,极低出生体重儿 (VLBWI)的存活率逐年升高,其生存质量问题 逐渐引起关注。文献报道,VLBWI 早期特别是在 NICU 住院期间的营养和生长状况与其后期的神经 系统发育密切相关[1]。国外研究表明VLBWI 越早 开始肠内营养,越能促进消化功能成熟[2] 。可见, 早期开始肠内营养对VLBWI 非常重要。然而,肠 内营养开始时间存在争议,且开始时间的“早” 或“晚”的定义尚不统一。最新Meta 分析报道应 用肠外营养的早产儿最佳的肠内营养开始时间是 不确定的,没有充分证据说明肠内营养开始时间 的“早”或“晚”哪个更好,需要进一步的临床 研究[3]。
本研究拟通过前瞻性地观察VLBWI 肠内营养的 开始时间,旨在了解不同肠内营养开始时间对 VLBWI 消化功能、生长速度、院内感染率等的影响, 以期寻找VLBWI 适宜的肠内营养开始时间,为制 定VLBWI 肠内营养方案提供依据。 1 资料与方法 1.1 研究对象及分组
选取2012 年2~12 月在我院南湖院区NICU 住 院的VLBWI。纳入标准:(1)NICU 收治的早产儿; (2) 出生体重≤ 1 500 g;(3) 日龄≤ 24 h; (4)尚未开始肠内营养。排除标准:(1)消化 道穿孔、胃肠道先天性畸形;(2)有外科手术史 者;(3)遗传代谢病者;(4)严重的感染、窒息、 呼吸窘迫综合征(RDS);(5)治疗中途退院或 死亡者。入选病例共178 例,根据肠内营养开始 时间的不同,将其分为3 组,即≤ 3 d 组(116 例)、 4~6 d 组(36 例)、≥ 7 d 组(26 例)。 1.2 相关评价标准
胃肠内容物在消化道内逆行而上,自口腔排 出即为呕吐;胃内残留奶量> 喂养量的50% 视为 残留[4];腹胀指腹部隆起,腹壁较硬,伴或不伴有 胃肠形;患儿生后曾排胎便,但在近48 h 内无大 便者为便秘[5];对于人工喂养的患儿,如每天大便 5 次以上,或大便中含大量水分视为腹泻。院内感 染败血症标准为住院时间超过72 h,血培养阳性 者[6]。院内感染率为院内感染败血症的例数占全部 研究对象的百分比。 1.3 肠内及肠外营养方案
均选用早产儿配方奶经管饲喂养;间歇喂养 每3~4 h 一次;开始喂养量<10~20 mL/(kg · d);缓 慢增加奶量[<20 mL/(kg · d)];对无肠内喂养禁忌症 [先天性消化道畸形、怀疑或明确诊断为坏死性小 肠结肠炎(NEC)、肠道组织缺血缺氧性变化纠正 之前] 的患儿,自生后24 h 内开始肠内营养[7]。对 不能耐受者暂时禁食,次日早8 点试喂养1 次, 3 h 后通过胃管回抽胃内容物检测消化吸收情况, 胃内容物澄清或含有奶汁但量小于四分之一喂养量 视为喂养耐受,当天即为肠内营养开始时间,否则 视为喂养不耐受,次日8 点再试喂养。
静脉营养开始时间在第1 个24 h 给予氨基 酸,在生后24 h 后给予脂肪乳剂,起始剂量均为 1.0~1.5 g/(kg · d),按0.5~1 g/(kg · d) 增加,直至总量 达到3 g/(kg · d)[1]。 1.4 监测指标
(1)消化功能:生后4 周内每周总胆红素水 平,生后4 周内奶量增长情况,有无残留、呕吐、 便秘、腹胀及腹泻;(2)生长速度:生后4 周内 体重、身长、头围的生长速度;(3)时间节点: 开始肠内营养时间、体重降至最低的时间、恢复 出生体重的时间、中心静脉置管留置时间、达到 全肠内营养的时间及住院总天数;(4)院内感染 发生率。 1.5 统计学分析
使用SPSS 18.0 统计软件进行处理,计数资料
以率(%)表示,组间比较采用卡方检验;计量
资料中呈正态分布的数据以均数± 标准差(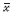 ±s)
表示,组间比较采用方差分析;非正态分布的数
据以中位数(四分位间距)[P50(P25,P75)] 表示,
组间比较采用非参数Kruskal-Wallis 检验。P<0.05
为差异有统计学意义。
2 结果
2.1 临床资料
±s)
表示,组间比较采用方差分析;非正态分布的数
据以中位数(四分位间距)[P50(P25,P75)] 表示,
组间比较采用非参数Kruskal-Wallis 检验。P<0.05
为差异有统计学意义。
2 结果
2.1 临床资料
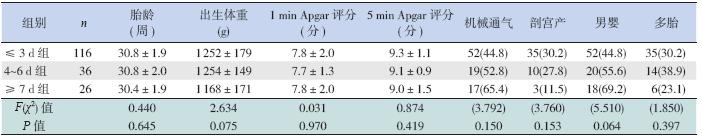
178 例VLBWI 中,男92 例,女86 例;经阴 道分娩48 例,剖宫产出生130 例;出生时胎龄 30.5±2.9 周,出生体重1 260±251 g,住院时间 42±17 d,出院时体重949±260 g;开始肠内营养 时间为生后2(1,5)d,达全肠喂养时间为生后 25(16,27) d,体重降至最低的时间为生后4(3, 6)d,恢复至出生体重的时间为生后10(8,14) d。肠内营养开始时间≤ 3 d 组116 例(65.2%), 4~6 d 组36 例(20.2%),≥ 7 d 组26 例(14.6%)。 3 组患儿入院时基本情况比较差异无统计学意义, 见表 1。
| 表 1 3 组患儿入院时临床基本情况比较 |
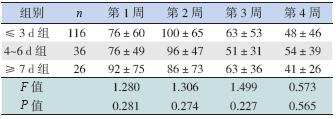
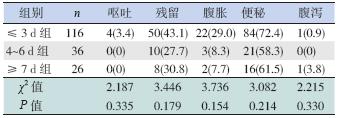
不同肠内营养开始时间对总胆红素水平无明 显影响,见表 2。肠内营养开始时间≤ 3 d 组生后 1 周奶量明显高于另2 组,同时4~6 d 组生后1 周 奶量高于≥ 7 d 组;生后2 周、3 周肠内营养开始 时间≤ 3 d 组及4~6 d 组奶量明显高于≥ 7 d 组, ≤ 3 d 组与4~6 d 组之间差别无统计学意义,至生 后4 周,各组奶量差异无统计学意义,见表 3。不 同肠内营养开始时间对呕吐、残留、腹胀、便秘、 腹泻的发生率无明显影响,见表 4。
| 表 2 不同肠内营养开始时间对总胆红素水平的影响 |
| 表 3 不同肠内营养开始时间对生后奶量的影响 |
| 表 4 不同肠内营养开始时间对消化功能的影响 |
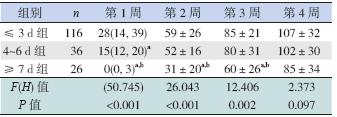
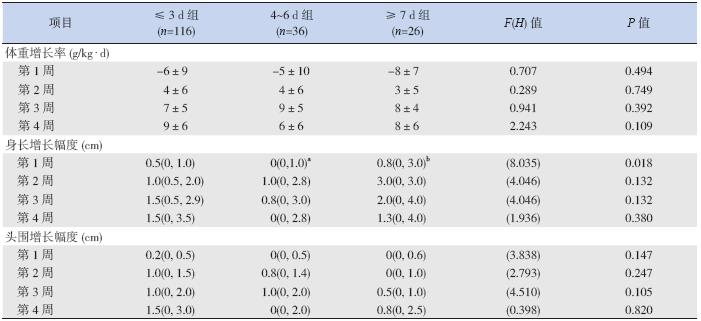
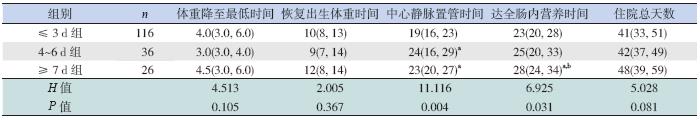
不同肠内营养开始时间对体重、头围增长影 响的差异无统计学意义,但≤ 3 d 组和≥ 7 d 组生 后1 周身长增长明显高于4~6 d 组,≤ 3 d 组和 ≥ 7 d 组比较差异无统计学意义;不同肠内营养开 始时间对体重降至最低时间、恢复出生体重时间 影响的差异无统计学意义。≤ 3 d 组中心静脉置管 时间明显短于另2 组,4~6 d 组和≥ 7 d 组间比较 差异无统计学意义;≥ 7 d 组达全肠内营养的时间 明显长于另2 组,≤ 3 d 组和4~6 d 组比较差异无 统计学意义。3 组住院时间差异无统计学意义,但 早期开始肠内营养有缩短住院时间的趋势,见表 5~6。
| 表 5 不同肠内营养开始时间对生长速度的影响 |
| 表 6 不同肠内营养开始时间对时间节点的影响 |
住院期间发生院内感染38 例共43 例次,总 感染率为24.2%(43/178),1 例发生3 次感染, 3 例发生2 次感染,发生时间为入院后21±10 d。 肠内营养开始时间≤ 3 d 组共发生16 例院内感染, 感染率为13.8%(16/116);4~6 d 组有10 例(27.8%) 院内感染,≥ 7 d 组12 例(46.2%)发生院内感染, 3 组院内感染率比较差异有统计学意义(χ2=14.358, P<0.01)。其中≤ 3 d 组院内感染比率明显低于 ≥ 7 d 组(χ2=14.051,P<0.05)。发生的43 例次院 内感染中,以真菌感染为主(26 例次,60%), 其次为肺炎克雷伯杆菌感染(11 例次,26%)。 3 讨论
充足均衡的营养供给是决定VLBWI 存活与否 及远期生活质量的关键因素之一。VLBWI 胃肠道 发育不完全、胃肠激素缺乏、胃肠蠕动慢、消化 吸收功能不良以及各种疾病的影响,导致VLBWI 不能早期开始肠内营养或出现喂养不耐受。动物 实验表明,完全肠外营养的小鼠禁食3 d 就会出现 肠黏膜萎缩、肠绒毛变平以及乳糖酶发育受阻[8]。 因此,尽早开始肠内营养有助于VLBWI 胃肠道组 织结构的完整,是促进胃肠功能成熟、使其尽快 达到全肠营养的关键环节[9]。研究已证实,尽早开 始肠内营养有助于促进早产儿胃肠功能成熟,缩 短达到全肠营养时间和住院时间,不增加NEC 发 生,相反,延迟开奶则常会导致喂养不耐受的增 加,延长达到全肠营养的时间[10,11,12]。Boo 等[13] 认 为,条件许可的话,应在生后3 d 内开始肠内营养。 本研究于生后3 d 内开始肠内营养的占65.2%, 4~6 d 开始肠内营养者占20.2%,有高达14.6% 的 VLBWI 于生后7 d 以上才开始肠内营养,总体肠 内营养开始时间偏晚。
早期积极的肠内营养对维持早产儿消化道结 构和功能的完整性是必需的,兼有直接营养和间 接促进胃肠功能的作用[14]。本研究发现不同肠内 营养开始时间对消化功能指标,如胆红素水平、 呕吐、残留、腹胀、便秘及腹泻发生率没有明显 影响。肠内营养开始时间≤ 3 d 组生后1 周奶量明 显高于另2 组,生后2 周、3 周开始肠内营养时间 ≤ 3 d 组及4~6 d 组奶量明显高于≥ 7d 组,至生 后4 周,各组奶量没有统计学差异。本研究观察 时间短,仅观察了生后4 周内奶量情况,结果说 明早期开始肠内营养组早期奶量增长明显,食物 的刺激作用促进胃肠功能成熟,使VLBWI 奶量增 长顺利。值得关注的是,生后第2、第3 周奶量增 长较快,至生后第4 周时奶量增长变缓,这样有 可能会增加宫外生长迟缓(EUGR)的发生率。因此, 提示在今后工作中要关注VLBWI 住院晚期的奶量 增长。
多项研究证明,早期开始肠内营养会促进 VLBWI 体重增长,相反,延迟开奶则会导致喂养 不耐受的增加,延长达到全肠营养的时间,使热卡 摄入不足,体重增长缓慢,增加EUGR 的发生[15,16,17,18]。 本研究显示不同肠内营养开始时间对生长速度没 有明显影响,这与以前研究结论不一致,可能是 由于VLBWI 在尚未开始肠内营养或肠内营养不足 时,临床上为保证其生长发育需要,由肠外营养 补足所致。本研究观察了患儿生后4 周的头围变 化,发现3 组患儿头围增长的差异无统计学意义。 但头围变化能间接反映中枢神经系统的发育情况, 通过监测头围也能早期发现一些中枢神经系统疾 病。本研究发现不同肠内营养开始时间对第1 周 身长增长差异有统计学意义,但结合临床,考虑 测量误差的可能性较大。Verma[19] 在对102 例超低 出生体重儿生理性体重下降的研究中得出,平均 在生后5.5±2.1 d 时生理性体重下降至最低,而在 生后14.5±4.2 d 时恢复出生体重。本研究VLBWI 体重降至最低的时间为4(3,6)d,恢复出生体 重的时间平为10(8,14)d,两者均短于Verma 研究中体重降至最低的时间和恢复出生体重的时 间,考虑可能是本研究的研究对象为出生体重 ≤ 1 500 g 的早产儿,胎龄较大(30.5±2.9 周), 比Verma 研究对象(胎龄26.1±2 周)成熟。而成 熟度是体重降至最低及恢复出生体重时间决定因 素[19]。本研究证明了早期开始肠内营养,能较快 达到全肠营养,缩短中心静脉置管时间及肠外营 养使用时间,但不同肠内营养开始时间对体重降 至最低时间、恢复出生体重时间没有明显影响, 这主要是因为VLBWI 生后早期营养及能量的供给 主要依靠肠外营养,肠内营养提供的能量微乎其 微,因此,肠内营养开始的时间不会影响体重降 至最低的时间及恢复出生体重的时间。
VLBWI 因免疫功能极不成熟,且救治过程需 要采取多种有创诊疗措施,是NICU 发生院内感染 的高危人群。另一方面感染是VLBWI 发病、死亡 的重要原因之一。美国国立儿童健康和人类发展 研究所(NICHD)对6 215 例VLBWI 进行队列研 究结果显示院内感染发生率为21%[20],发达国家 以革兰阳性菌为主[21],发展中国家则主要以革兰 阴性菌为主[22]。本研究院内感染发生率为24.2%, 高于国外,可能与患儿住院时间长及患儿人数多、 密度大、医护人员相对不足有关。近年来NICU 医 院感染病原中真菌占10%~15%[23],已成为NICU 发生院内感染的重要病原菌。本研究真菌感染占 60%,明显高于国外。这可能与本研究样本量太少 有关,也可能与我国VLBWI 住院时间长、中心静 脉置管时间长、长期应用广谱抗生素及肠外营养 等有关,但如此高的真菌阳性率还应寻找其他因 素,比如环境、消毒隔离措施等。本研究显示, 不同肠内营养开始时间对院内感染率的影响有统 计学意义,随开奶时间的延迟,感染率持续升高。 分析原因主要有两方面,一方面,延迟开奶使正 常肠道菌群建立延迟,降低胃肠道天然免疫系统 功能,而使院内感染率递增;另一方面,延迟开 奶会延长达全肠营养时间,从而延长中心静脉置 管时间及应用肠外营养时间,而增加院内感染率。
综上所述,对VLBWI 早期开始肠内营养,能 促进消化功能成熟,利于肠内营养消化吸收,奶 量增长顺利,缩短达到全肠营养时间、中心静脉 置管时间及肠外营养使用时间,有缩短住院时间 的趋势,而最重要的是早期开始肠内营养,院内 感染率低,利于VLBWI 缩短病程,改善预后,同 时也能减轻患儿家属经济及心理负担。因此,临 床制定VLBWI 肠内营养方案时应以降低院内感染 率为目标,积极采取措施促使VLBWI 在生后3 d 内开始肠内营养,如病情需要延迟开始肠内营养 时间,亦应控制在生后7 d 之内。
| [1] | 王晨, 张乐嘉. 极低出生体重儿的营养管理[J]. 中国新生儿 科杂志, 2007, 22(2): 125-128. |
| [2] | Ehrenkranz RA. Earlier, aggressive nutritional management for very low birth weight infants: What is the evidence?[J]. Semin Perinatol, 2007, 31(2): 48-55. |
| [3] | Kennedy KA, Tyson JE. Early versus delayed initiation of progressive enteral feedings for parenterally fed low birth weight or preterm infants[J]. Cochrane Database Syst Rev, 2008(2): CD001970. |
| [4] | 张巍, 童笑梅, 王丹华. 早产儿医学[M]. 北京: 人民卫生出 版社, 2008: 143. |
| [5] | 张巍, 童笑梅, 王丹华. 早产儿医学[M]. 北京: 人民卫生出 版社, 2008: 163. |
| [6] | 王政力. 新生儿败血症诊断新进展[J]. 中国当代儿科杂志, 2013, 15(3): 236-241. |
| [7] | 中华医学会肠外肠内营养学分会儿科协作组, 中华医学会儿 科学分会新生儿学组, 中华医学会小儿外科学分会新生儿学 组. 中国新生儿营养支持临床应用指南[J]. 中国当代儿科杂 志, 2006, 8(5): 352-356. |
| [8] | 王丹华. 早产儿肠内营养新概念[J]. 临床儿科杂志, 2007, 25(3): 174-178. |
| [9] | Lau C. Oral feeding in the preterm infant[J]. Neo Reviews, 2006, 7: e19-e27. |
| [10] | Adamkin DH. Early aggressive nutrition:parenteral aminoacids and minimal enteral nutrition for extremely low birth weight (<1 000 g) infants[J]. Minerva Pediatr, 2007, 59(4): 369-377. |
| [11] | Neu J. Gastroint estinal development and meeting the nutritional needs of premature infants[J]. Am J Clin Nutr, 2007, 85(2S): 629-634. |
| [12] | Dinerstein A, Nieto RM, Solana CL, et al. Early and aggressive nut- ritional strategy(parenteral and enteral) decreases postnatal growth failure in very low birth weight infants[J]. J Perinatol, 2006, 26(7): 436-442. |
| [13] | Boo NY, Soon CC, Lye MS. Risk factors associated with feed intolerance in very low birth weight infants following initiation of enteral feeds during the first 72 hours of life[J]. J Trop Pediatr, 2000, 46(5): 272-277. |
| [14] | 王丹华. 科学的营养管理是早产儿健康的基础[J]. 临床儿科 杂志, 2009, 27(3): 214-216. |
| [15] | 涂绘玲, 朴梅花, 孙晋波, 等. 极低出生体重儿住院期间营 养及体质量增长状况的临床观察及分析[J]. 中国新生儿科杂 志, 2009, 24(2): 93-96. |
| [16] | 杨筱池, 顾海兰, 刘志英, 等. 极低出生体重儿早期胃肠喂 养与体重增长情况分析[J]. 临床儿科杂志, 2005, 23(12): 863- 864. |
| [17] | 吴翼君, 余加林, 古锐. 影响极低出生体重儿体重增长的多 因素分析[J]. 中华儿科杂志, 2005, 43(12): 916-919. |
| [18] | 马晓路, 郑季彦, 童凡, 等. 极低出生体重儿住院期间营养及 体重增长状况的观察和分析[J]. 中华儿科杂志, 2005, 43(2): 144-146. |
| [19] | Verma RP. Clinical determinants and utility of early postnatal maximum weight loss in fluid management of extremely low birth weight infants[J]. Early Hum Dev, 2009, 85(1): 59-64. |
| [20] | Stoll BJ, Hansen N, Fanaroff AA, et al. Late-onset sepsis in very low birth weight neonates: the experience of the NICHD neonatal research network[J]. Pediatrics, 2002, 110(2 pt 1): 285- 291. |
| [21] | Perlman SE, Saiman L, Larson EL. Risk factors for late-onset healthcare-associated bloodstream infections in patients in neonatal intensive care units[J]. Am J Infect Control, 2007, 35(3): 177-182. |
| [22] | 石计朋, 王吉, 钱燕, 等. 新生儿重症监护病房医院感染调 查分[J]. 中华医院感染学杂志, 2009, 19(9): 1077-1079. |
| [23] | Stoll BJ, Hansen N, Fanaroff AA. Changes in pathogens causing early-onset sepsis in very-low-birth-weight-infants[J]. N Engl JMed, 2002, 347(4): 240-247. |
 2014, Vol. 16
2014, Vol. 16