2. 昆明市儿童医院, 云南 昆明 650228;
3. 云南省第一人民医院儿科, 云南 昆明 650034
支气管哮喘是儿童常见的呼吸道慢性炎症性 疾病,对儿童健康、学习和生活影响甚大[1]。随着 我国居民的环境状况和生活方式的变化,哮喘累 计患病率也呈逐年上升趋势[2]。为进一步了解目前 我国儿童哮喘的患病率、发病规律及趋势,全国 儿童哮喘协作组于 2010 年开展了第 3 次儿童哮喘 流行病学调查。昆明地处亚高原地区,日夜温差大, 患儿肺功能较平原地区储备潜能低下,哮喘发病 情况有一定的特殊性[3]。现将昆明市的调查结果分 析报道如下。 1 资料与方法 1.1 研究对象
参考第 3 次全国 0~14 岁儿童哮喘流行病学 调查方案,以 2000 年昆明市儿童哮喘 2 年现患率 0.77% [4] 作为患病率的估计值,经计算得出昆明市 2010 年儿童哮喘初筛调查样本量为≥ 10 000 人。 采用随机整群抽样的方法,抽取昆明市西山区 6 个社区、8 所幼儿园、5 所小学及 3 所中学 0~14 岁儿童(1996年7月1日0点至2010年6月31 日 23 : 59 出生)为调查对象,于2010 年9 月至 2011 年 7 月进行哮喘流行病学调查。 1.2 调查方法
采用全国儿科哮喘协作组针对第 3 次儿童哮 喘流行病学调查设计的“儿童哮喘与过敏性疾病 初筛表”及“0~14 岁哮喘儿童调查表”,通过自 填式问卷调查与集中调查相结合的方式进行调查。 对于初筛问卷中有喘息、连续咳嗽超过 1 个月、 反复呼吸道感染及有下呼吸道感染病史的可疑哮 喘患儿进行集中召回,并按照中华医学会儿科学 会呼吸学组 2008 年制定的《儿童支气管哮喘诊断 与防治指南》[5],对确诊哮喘的患儿现场填写哮喘 儿童调查表。所有参与调查的人员均进行调查目 的、方法及实施中的关键控制点的统一培训,保 证所有人员按照统一的问卷填写要求及诊断标准 完成调查,并有专门人员进行审核,如发现漏填 项或错误及时纠正,对不合格问卷进行剔除或补 充调查。 1.3 统计学分析
采用 Epi Info 软件建立数据库,进行双录入对 比,并对数据进行整理、分析。计数资料采用百 分率表示,组间比较采用x2检验,P<0.05 为差异 有统计学意义。 2 结果 2.1 一般情况
本次调查共发放初筛调查表 11000 份,收回 有效调查表 10717 份,应答率为 97.43%,其中汉 族 9 149 人(85.37%),少数民族 1 568 人(14.63%)。 共确诊哮喘患儿 150 人,哮喘患病率为 1.40%。其 中汉族 134 人,患病率为 1.46%,少数民族 16 人, 患病率为 1.02%。汉族与少数民族儿童哮喘患病率 比较差异无统计学意义(x2=1.91,P=0.167)。 2.2 哮喘患儿的性别、年龄分布特征
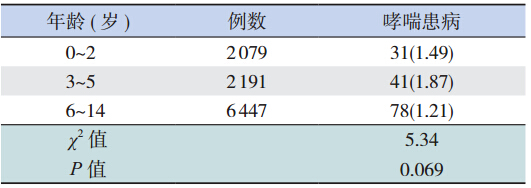
5 489 例男童中哮喘患儿 104 人(1.89%), 5 228 女童中哮喘患儿 46 人(0.88%),男性患病 率明显高于女性(x2=19.98,P<0.001)。3~5 岁年 龄组患病率较高,为 1.87%,但各组间比较差异无 统计学意义(x2=5.34,P=0.069);6 岁以前儿童 哮喘患病率(1.69%)明显高于 6 岁以后(1.21%) (x2=4.22,P=0.040)。见表 1。
| 表1 不同年龄儿童哮喘患病率[n(%)] |
150 例哮喘患儿中,既往诊断为哮喘及咳嗽变 异性哮喘的患儿 77 人(51.3%),诊断为可疑哮 喘或喘息性支气管炎的 38 人(25.3%),诊断为 肺炎、支气管炎或无诊断的 35 人(23.3%)。 2.3 好发时间
哮喘在冬季时发作较多。12~2 月发作 39 人 (26.0%),9~11 月发作 27 人(18.0%),3~8 月 发作 15 人(10.0%),换季节发作 23 人(15.3%), 不定时发作 40 人(26.7%),常年发作 6 人(4.0%)。
哮喘以午夜及清晨发作为多(54.0%)。午夜 发作 45 人(30.0%),清晨发作 36 人(24.0%), 睡前发作 19 人(12.7%),午后发作 2 人(1.3%), 无规律发作 48 人(32.0%)。 2.4 发病诱因
最常见的发病诱因为呼吸道感染(131 例次, 87.3%),其次为天气变化 / 接触冷空气(71 例次, 47.3%),运动(34 例次,22.7%),接触花粉、 接触屋尘(各 11 例次,7.3%),情绪变化、劳累、 接触宠物(各 5 例次,3.3%)。鱼虾诱发哮喘(15 例次,10.0%),为食物诱发因素的最常见因素。 2.5 发作先兆及发作类型
哮喘发作先兆中,打喷嚏 85 例次(56.7%), 流涕 87 例次(58.0%),鼻塞 65 例次(43.3%), 鼻痒 27 例次(18.0%),眼痒 19 例次(12.7%), 咽痒 29 例次(19.3%)。发作类型中,突然(24 h 内) 发作 29 人(19.3%),缓慢发作 65 人(43.3%), 发作类型不定 56 人(37.3%)。 2.6 药物治疗、监测情况
哮喘患儿中使用吸入糖皮质激素治疗 96 例次 (64.0%),使用支气管舒张剂治疗99 例次(66.0%)。 使用茶碱治疗 22 例次(14.7%),全身用肾上腺 激素治疗 71 例次(47.3%),抗白三烯药治疗 51 例次(34.0%),抗过敏药治疗 60 例次(40.0%), 脱敏治疗 1 例次(0.7%),免疫调节剂治疗 37 例 次(24.7%),抗生素治疗 120 例次(80.0%), 中药治疗 76 例次(50.7%)。5 岁以上哮喘患儿风 流速仪使用人数为 15 人(15/89,17%)。 3 讨论
支气管哮喘是儿童常见的慢性呼吸道炎症性 疾病。许多国家和地区的流行病学调查结果表明, 儿童哮喘的患病率呈现逐年增加的趋势[6]。美国哮 喘患病率由 2001 年 7.3% 增加到了 2010 年 8.4%[1]。而在亚洲地区及发展中国家报道的儿童哮喘患病 率在 2%~4% 之间[6]。本研究结果显示昆明地区儿 童哮喘患病率为 1.40%,较 10 年前儿童哮喘 0.88% 的患病率有明显增加[4],亦与全球总的哮喘患病率 上升趋势一致。随着社会经济的发展,城市化及 工业化所带来的环境污染明显加重。在哮喘的高 危因素中,室内外环境因素的变化成为哮喘患病 率升高的主要原因,尤其是室外环境空气污染物 如二氧化碳、一氧化氮、二氧化硫等废气,颗粒 物(particulate matter,PM)等可直接影响患儿的呼 吸道而导致哮喘患病率的增加[7, 8]。
文献报道儿童时期哮喘和过敏性疾病在男性 儿童中更为常见,并且这种差异会一直持续到青 春期[9],这可能与女性儿童体内 IgE 水平和雌激素 水平较低有关[10]。本次调查男性患病率明显高于 女性,与文献报道相一致。从不同年龄儿童患病 率来看,虽然各年龄组之间患病率比较无明显差 异,但 3~5 岁年龄组患病率相对较高,6 岁以前儿 童哮喘患病率明显高于 6 岁以后,与国内报道相 一致[11]。
儿童哮喘以冬季和秋季易发作,可能和冬季 冷空气刺激及秋季学龄期儿童季节性病毒感染、 暑期哮喘治疗依从性差及开学后的学习压力大有 关[12, 13]。在发作时间中,以午夜及清晨最易发作, 与国内报道相一致[14]。发病诱因以呼吸道感染最 常见,鱼虾等食物诱发因素亦占较大比例,而发 作先兆以打喷嚏、流鼻涕最为常见,其中突然发 作(24 h 内)的占 19.3%,因此可能部分发作是过 敏因素所致。而在哮喘患儿中,过敏性鼻炎的患 病率达到了 43.17%[4]。因此,预防呼吸道感染, 避免接触过敏原仍然是预防哮喘发作的有效方法。 另外,与国内平原地区相比[15],昆明地区哮喘患 儿突然发作的比例较高,可能与昆明亚高原地区 空气氧含量低,缺氧环境下肺功能储备潜能低下 有关。
本研究显示,昆明地区哮喘患儿的诊治仍然 存在较多问题。既往诊断与调查时最后诊断的符 合率仍然低于 10 年前全国平均水平[4];糖皮质 激素及支气管舒张剂吸入治疗的比例仍然较低, 而使用抗生素治疗的患儿则达到了 80.0%。而婴 儿期抗生素的应用则已经被证实为哮喘及过敏性 疾病的高危因素之一[16]。另外,利用峰流速仪监 测肺功能情况的这种经济、方便的监测方法使用 率仍然较低。因此,虽然《全球哮喘防治策略, GINA》的推广和应用对哮喘治疗起到了很大的作 用,但进一步推广哮喘治疗的 GINA 方案,规范哮 喘患儿诊治方法,提高峰流速仪的使用率在我国 部分地区仍然显得尤为重要。
志谢:感谢卫生部疾控司为本项目提供培训 基金,感谢首都儿科研究所和中国疾病预防控制 中心环境所为本次儿童哮喘调查提供技术支持。
| [1] | Akinbami LJ, Moorman JE, Bailey C, et al.Trends in asthma prevalence, health care use, and mortality in the United States,2001-2010[J].NCHS Data Brief, 2012, 94(5): 1-8. |
| [2] | 金岩, 张丽颖.国内儿童哮喘流行病学调查的回归分析 [J].中华中医药学刊, 2012, 30(6): 1399-1401. |
| [3] | 陈东银, 李由, 杨庆芬, 等.昆明亚高原气候特征对人体的作用 [J].数学·物理·力学·高新技术研究进展, 1996, 6(6):371-373. |
| [4] | 全国儿童哮喘防治协作组.中国城区儿童哮喘患病率调查[J].中华儿科杂志, 2003, 41(2): 123-127. |
| [5] | 中华医学会儿科学会呼吸学组, 《中华儿科杂志》编辑委员会.儿童支气管哮喘诊断与防治指南 [J].中华儿科杂志,2008, 46(10): 745-753. |
| [6] | Subbarao P, Mandhane PJ, Sears MR.Asthma: epidemiology,etiology and risk factors[J].CMAJ, 2009, 181(9): 181-190. |
| [7] | Nicolai T.Pollution, environmental factors and childhood respiratory allergic disease[J].Toxicology, 2002, 181(12): 317-321. |
| [8] | Oryszczyn MP, Bouzigon E, Maccario J, et al.Interrelationships of quantitative asthma-related phenotypes in the Epidemiological Study on the Genetics and Environment of Asthma, Bronchial Hyperresponsiveness, and Atopy[J].J Allergy Clin Immunol,2007, 119(1): 57-63. |
| [9] | Bottema RW, Reijmerink NE, Koppelman GH, et al.Phenotype definition, age, and gender in the genetics of asthma and atopy[J].Immunol Allergy Clin North Am, 2005, 25(4): 621-639. |
| [10] | Dijkstra A, Howard TD, Vonk JM, et al.Estrogen receptor 1 polymorphisms are associated with airway hyperresponsiveness and lung function decline, particularly in female subjects with asthma[J].J Allergy Clin Immunol, 2006, 117(3): 604-611. |
| [11] | 王芳, 王敏, 陈春宝, 等.宜昌市哮喘儿童的流行病学调查结果分析 [J].中国当代儿科杂志, 2013, 15(11): 979-982. |
| [12] | Saxena T, Maheshwari S, Saxen M.Mild cool aira risk factor for asthma exacerbations: results of a retrospective study[J].J Assoc Physicians India, 2011, 59(10): 624-628. |
| [13] | Sears MR, Johnston NW.Understanding the September asthma epidemic[J].J Allergy Clin Immunol, 2007, 120(3): 526-529. |
| [14] | 熊梅, 倪陈, 潘家华, 等.合肥市儿童哮喘流行病学调查 [J].中国当代儿科杂志, 2013, 15(2): 109-111. |
| [15] | 林荣军, 刘莹莹, 路玲, 等.青岛市崂山区 0-14 岁儿童哮喘流行病学调查 [J].青岛大学医学院学报, 2013, 49(6): 512-514. |
| [16] | Kozyrskyj AL, Ernst P, Becker AB.Increased risk of childhood asthma from antibiotic use in early life[J].Chest, 2007, 131(6):1753-1759.5 |
 2014, Vol. 16
2014, Vol. 16