2. 益阳医学高等专科学校, 湖南 益阳 413400;
3. 中南大学湘雅二医院, 湖南 长沙 410011;
4. 中南大学基础医学院, 湖南 长沙 410013
1型糖尿病(Type 1 diabetes mellitus, T1DM)是儿童青少年慢性代谢疾病中最普遍、最严重的一种疾病,是由于胰岛β细胞发生自身免疫性损伤引起胰岛素分泌不足,导致胰岛素绝对缺乏的一类糖尿病[1, 2]。抑郁症是T1DM患者最普遍的心理问题合并症之一[3],抑郁症状是通过信效度较好的自陈量表测量出来的抑郁情绪和精神症状特征,例如对参与活动失去兴趣、悲伤、进食或睡眠改变等,被认为是发生抑郁症的最强危险因子[4, 5]。皮质醇(cortisol, CORT)是正常人血液中主要的糖皮质激素,是体内调节糖代谢的重要激素之一[6]。CORT主要参与机体应激反应、免疫功能等的调节,长期的生理或心理应激都能使糖皮质激素分泌增多[7]。目前已有文献报道T1DM患者和抑郁症患者体内CORT浓度均处于亢进状态[8, 9],然而在T1DM并发抑郁症患者体内的CORT水平变化如何,各自引起的CORT浓度变化如何相互影响,尚未见文献报道。本研究采用临床试验方法,旨在通过了解青少年T1DM合并阳性抑郁症状患者体内血清CORT水平的变化特点,为T1DM合并阳性抑郁症状的治疗和护理提供临床指导。
1 资料与方法 1.1 研究对象研究对象为青少年T1DM患者28人及健康同龄人31人。样本量是参考以往对2型糖尿病并发抑郁症的类似研究来确定的[6]。两组间年龄、性别、受教育年限等比较差异无统计学意义(P>0.05)。两组研究对象在入组前均签署知情同意书。
T1DM患者:选自2012年7月至2013年7月期间参与湖南省内举办的T1DM夏令营活动的青少年T1DM患者16人及中南大学湘雅二医院T1DM专科门诊就诊随访或住院的青少年T1DM患者12人,年龄12~19岁。纳入标准:确认T1DM诊断;能阅读和理解中文。排除标准:(1)妊娠;(2)患有精神疾病或注意力缺陷多动障碍;(3)患有严重身体疾病(包括糖尿病合并症);(4)最近6个月使用过激素类药物。
健康同龄人:选自2013年6~12月期间就读于湖南省4所大中专院校的学生,年龄12~19岁。纳入标准:(1)自愿参加本研究;(2)能阅读和理解中文;(3)空腹血糖<6.1 mmol/L;(4)年龄和性别与T1DM患者入组者匹配。排除标准:(1)患有严重身体疾病或精神疾病;(2)妊娠;(3)最近6个月使用过激素类药物。
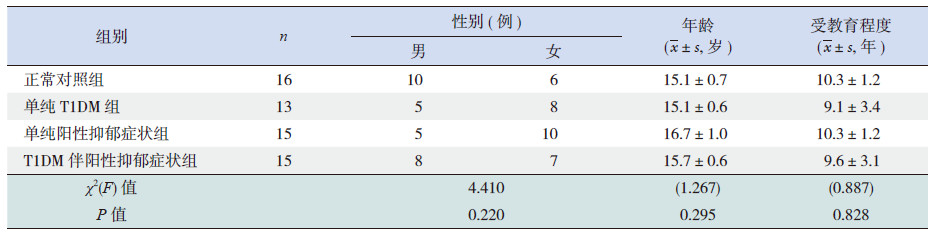
采用基于Access软件的问卷调查方法[10],并根据流调中心用抑郁自评量表(Center for Epidemiological Survey, Depression Scale)评估结果,将研究对象分为4组:T1DM伴阳性抑郁症状组(15例)、单纯T1DM组(13例)、单纯阳性抑郁症状组(15例)和对照组(16例)。T1DM伴阳性抑郁症状组和单纯T1DM组2组患者患病病程比较差异无统计学意义(4.9±3.7年vs 5.3±3.6年,t=-0.261,P=0.796)。4组间性别、年龄、受教育年限等一般资料比较差异均无统计学意义(P>0.05)。4组受试者人口学相关信息见表 1。
| 表 1 4 组受试者人口学相关信息 |
采用流调中心用抑郁自评量表测量研究对象是否有阳性抑郁症状。该量表由美国国立精神研究所Radloff编制于1977年,着重于评价受试者的情绪体验,用以筛查出有抑郁症状的对象和评定抑郁症状的严重程度。该量表共有20道题目,使用0~3的4级评分标准(没有或几乎没有=0分,少有=1分,常有=2分,几乎一直有=3分)。其中第4、8、12、16项为反向计分,将各项目得分相加即为量表总分,得分越高表明被试者抑郁症状越明显(≥16分表明有抑郁症状)。该量表于1987年由量表协作研究组(张明园、龚惠君、吴文源等)修订了中国常模,在国内外应用中有较好的信度和效度[11]。
1.3 观察指标及测量方法(1)收集研究对象一般资料,包括出生年月、性别、受教育程度以及T1DM患者起病时间等。
(2)血液生化指标:主要包括糖化血红蛋白(HbA1c)和CORT水平。受试者隔夜空腹,次日晨8时抽取肘静脉血(为避免月经期和排卵期影响,女性患者选择月经干净后4~9 d抽血检查)。①HbA1c:使用EDTAK2真空采血管采集2 mL全血,充分混匀后及时放入4℃冰箱保存,3 d内上机检验HbA1c(离子交换高效液相色谱分析法,检验仪器为BIO-RAD VARIANT Ⅱ)。②CORT:使用凝胶分离真空采血管采集3 mL全血,高速低温离心后取血清置-80℃存储备检(酶联免疫法,检测仪器为BioTech Epoch酶标仪,试剂采用英国Abcam公司试剂盒)。
1.4 统计学分析采用SPSS 18.0统计软件包建立数据库并进行统计学分析。计量资料用均数±标准差(x±s)表示,两组间比较采用独立样本t检验,多组间比较采用方差分析,组间两两比较采用SNK检验;方差不齐的计量数据采用非参数秩和检验;采用Pearson相关分析评估两因素之间的相关性。P<0.05为差异具有统计学意义。
2 结果 2.1 T1DM青少年与健康同龄人空腹血清CORT水平的比较T1DM青少年清晨8时空腹血清CORT水平显著高于健康同龄人,见表 2。
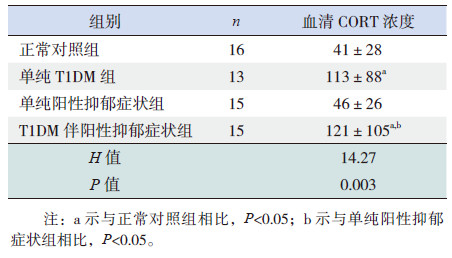
| 表 2 T1DM 青少年与健康同龄人空腹血清CORT 水平的比较 |
与单纯阳性抑郁症状组相比,T1DM伴阳性抑郁症状组血清CORT浓度明显较高,差异具有统计学意义(P<0.05);与正常对照组相比,T1DM伴阳性抑郁症状组、单纯T1DM组血清CORT浓度明显较高,差异具有统计学意义(P<0.05)(表 3)。
| 表 3 4 组空腹血清CORT 水平的比较 |
28名T1DM青少年清晨空腹血清CORT浓度为118±96 ng/mL,抑郁症状平均得分为18±8分,两者无明显相关关系(r=0.072,P=0.716)。
28名T1DM青少年血清HbA1c值为(8.5±2.0)%,其中T1DM伴阳性抑郁症状组青少年HbA1c值为(9.0±2.4)%,略高于单纯T1DM组(7.6±1.2)%(t=1.985,P=0.061)。28名T1DM患者抑郁量表平均得分为18±8分,血清HbA1c值与抑郁量表得分呈正相关(r=0.481,P=0.010)。
3 讨论本研究显示, T1DM患者清晨空腹血清CORT水平显著高于健康同龄人,说明青少年T1DM患者存在肾上腺皮质激素释放激素-促肾上腺皮质激素-皮质醇(CRH-ACTH-CORT)轴功能的异常。国内学者徐乐平等[12]在对T2DM患者血CORT水平的研究中也有类似报道。本研究中,T1DM伴阳性抑郁症状组及单纯T1DM组的血清CORT水平均显著高于正常对照组,说明青少年T1DM伴阳性抑郁症状患者同样存在CRH-ACTH-CORT轴功能的异常。本研究中T1DM伴阳性抑郁症状组的血清CORT水平高于单纯T1DM组,但差异无统计学意义,有待扩大样本量进一步研究,以探讨CORT水平与T1DM患者伴发抑郁症状的关联。
本研究中T1DM和阳性抑郁症状同时存在,患者血清CORT水平明显升高,推测原因有以下几方面:一方面,T1DM作为一种慢性疾病,其严格的疾病自我管理方案对青少年患者心理长期产生了许多思想负担,其代谢控制不理想导致持续高血糖、脂肪及蛋白质的代谢紊乱等,使机体长期处于慢性应激状态,肾上腺皮质激素释放激素(CRH)分泌增多,肾上腺糖皮质激素释放入血,血CORT浓度升高,CRH-ACTH-CORT轴处于功能亢进状态[13]。因此,T1DM本身作为一种长期慢性应激源可导致CRH-ACTH-CORT轴功能异常。另一方面,患者发生阳性抑郁症状后对其生理功能产生了影响,使患者的代谢调节功能更差,长期的机体代谢紊乱影响了CRH-ACTH-CORT轴的结构及功能,继而引起机体CORT的分泌增加。也可能是由于抑郁症状使患者的心理产生了诸多变化,持久的不良刺激作为应激源导致CRH-ACTH-CORT轴的调节失衡,从而使得机体CORT的分泌增多[14]。由此可见,T1DM和阳性抑郁症状同时存在于一个患者体内时,两病同时作为患者体内的长期慢性刺激源影响机体功能,影响患者CRH-ACTH-CORT轴系统的稳定性,从而导致患者的CRH-ACTH-CORT轴功能受损。
代谢控制是患者对T1DM适应的一个基本治疗结局,HbA1c可以反映2~3个月患者的血糖平均值,是衡量T1DM患者代谢控制情况的金标准,美国糖尿病协会推荐的13~19岁T1DM患者HbA1c控制目标为<7.5%[3]。本研究28名青少年T1DM患者的HbA1c平均值达到(8.5±2.0)%,说明青少年T1DM患者处于较差的代谢控制水平,这与我们的前期研究结果及国内诸多学者的研究结果一致[15, 16]。T1DM合并阳性抑郁症状者HbA1c水平略高于单纯T1DM患者,T1DM患者HbA1c值与抑郁症状得分呈正相关,说明T1DM患者抑郁症状的发生与代谢控制状况存在关联,这也与王婧[17]的研究结果相似。既往研究发现血糖控制差的患者抑郁得分高于血糖控制良好的患者,患者的HbA1c每增加1个单位,抑郁发生率增加27%,且代谢控制不佳的患儿生活质量下降[18, 19];国内学者王爱华等[20]的研究表明情绪障碍组儿童HbA1c水平高于情绪正常组。本研究结果与上述研究所述一致。糖代谢控制不良与抑郁症状之间相互关联,其原因可能是由于伴抑郁症状的患者进行血糖监测、药物治疗等的依从性差,而依从性会影响患者的代谢控制;亦或是抑郁伴发的神经内分泌异常影响了T1DM的代谢控制[21, 22]。综上所述,提示在医疗护理实践中应特别重视伴抑郁症状青少年T1DM患者的血糖监测和心理干预,帮助患者有效控制血糖,预防或缓解抑郁症的发生。另外,本研究显示空腹血清CORT水平与抑郁症状得分无明显相关性,尚不清楚是否与样本量小有关,有待在今后的研究中扩大样本量进一步分析。
总之,本研究采用临床试验方法,证实了T1DM和阳性抑郁症状同时存在时,患者清晨空腹血清CORT水平异常升高,提示两者共病患者的CRH-ACTH-CORT轴功能受损,初步认为两者共病所致CRH-ACTH-CORT 轴功能异常是研究T1DM和抑郁症生物学同源性的一个重要线索。另外,本研究提示了T1DM患者阳性抑郁症状的发生与糖代谢控制不良有关,与血清CORT水平的关系有待进一步研究。
| [1] | 陈再英, 钟南山. 内科学[M]. 第7 版. 北京: 人民卫生出版社,2008: 770. |
| [2] | Li XH, Li TL, Yang Z, et al. A nine-year prospective study on the incidence of childhood type 1 diabetes mellitus in China[J].Biom Environ Sci, 2000, 13(4): 263-270. |
| [3] | American Diabetes Association. American Diabetes Association Practice Guidelines[J]. Diabetes Care, 2009, 32(Suppl 1): 3-12. |
| [4] | 郑琴, 朱跃兰, 侯秀娟. 类风湿性关节炎伴发抑郁动物模型的建立[J]. 吉林中医药, 2009, 29(8): 720-722. |
| [5] | 马静, 禹顺英 , 梁珊, 等. MAOA-u VNTR 多态性单独及和应激性生活事件交互作用与青少年重性抑郁障碍的关联分析[J]. 中国当代儿科杂志, 2013, 15(7): 563-568. |
| [6] | 王晓丽, 贾正平, 张汝学, 等. HPA 轴功能紊乱干预药物的研究进展[J]. 西北药学杂志, 2013, 28(5): 546-549. |
| [7] | 孙艳, 马维青, 孔晓明, 等. 2 型糖尿病合并抑郁患者血皮质醇水平变化的研究[J]. 安徽医科大学学报, 2007, 42(l): 70-73. |
| [8] | Jaser S, Whittemore R, Ambrosino J, et al. Mediators of depressive symptoms in children with type1 diabetes and their mothers[J]. J Pediatr Psychol, 2008(33): 509-519. |
| [9] | 傅强, 赵鹏, 喻东山. 抑郁症患者血清皮质醇水平分析[J]. 中国实用医药, 2007, 2(3): 20-22. |
| [10] | 郭佳, 文益江, 何国平, 等. 基于access 软件的问卷调查法应用于护理研究中的可行性探讨[J]. 护理学杂志, 2014,29(16): 62-64. |
| [11] | 张宝山, 李娟. 简版流调中心抑郁量表在全国成年人群中的信效度[J]. 中国心理卫生杂志, 2011, 25(7): 506-511. |
| [12] | 徐乐平, 纪菊英, 宋梓祥, 等. 抑郁症伴或不伴糖尿病患者过夜小剂量地塞米松抑制试验的对照研究[J]. 中华精神科杂志, 2011, 44(5): 112-115. |
| [13] | 王茜帆, 刘冬年, 许行健, 等. 抗抑郁药对伴发抑郁障碍2型糖尿病患者的疗效[J]. 现代实用医学, 2003, 15(4): 218-220. |
| [14] | Nemeroff CB, Vale WW. The neurobiology of depression:inroads to treatment and new drug discovery[J]. J Clin Psych,2005, 66(Supp7): 5-13. |
| [15] | Guo J, Whittemore R, Grey M, et al. Diabetes self-management,depressive symptoms, metabolic control, and quality of life in youths with type 1 diabetes in China: a cross-sectional descriptive study[J]. J Clin Nurs, 2013, 22(1-2): 69-79. |
| [16] | 巩纯秀, 曹冰燕, 李豫川. 对儿童青少年1 型糖尿病代谢控制状况的再评估[J]. 中国糖尿病杂志, 2008, 16(3): 172-174. |
| [17] | 王婧. 湖南省儿童青少年1 型糖尿病患者抑郁症状及生活质量总体满意度的研究[D]. 长沙: 中南大学, 2011. |
| [18] | Moussa MMA, Alsaeid M, Abdella N, et al. Social and psychological characteristics of Kuwaiti children and adolescents with type 1diabetes[J]. Soc Sci Med, 2005, 60(8): 1835-1844. |
| [19] | 彭鑫, 崔焱. 糖尿病儿童青少年心理行为问题及与代谢控制关系的研究进展[J]. 护理研究, 2010, 24(4): 847-849. |
| [20] | 王爱华, 朱逞, 洪宝瑟, 等. 情绪障碍对1 型糖尿病儿童代谢控制及治疗依从性的影响[J]. 实用儿科临床杂志, 2007, 22(14): 1081-1082. |
| [21] | 巩纯秀. 123 例18 岁以下l 型糖尿病病人管理状况的评估[J]. 中华糖尿病杂志, 2003, 11(3): 172-175. |
| [22] | 高寒, 牛尤敏, 高启惠. 2 型糖尿病患者的心理问题与糖尿病代谢控制的关系[J]. 菏泽医学专科学报, 2010, 22(1): 8-9. |
 2015, Vol. 17
2015, Vol. 17