社区获得性肺炎(community acquired pneumonia,CAP)是儿童常见及多发病,严重威胁儿童健康。2013 年WHO 估计,全球每年约有1.2 亿肺炎发生,其中1400 万进展为重症,约130 万死亡。 肺炎发生率全球差异大,低中收入国家显著高于发达国家,包括中国在内的15 个肺炎高发国家年发病数占全球64%[1]。导致儿童CAP 的病原有多种,且随年龄、地域、卫生环境、社会经济等不同病原分布不同[2],明确病原对儿童CAP 治疗至关重要。本文通过对重庆医科大学附属儿童医院呼吸病房1 613 例住院CAP 患儿病原学结果进行分析,以了解重庆地区病原分布情况及特点,为CAP 治疗提供依据。
1 资料与方法 1.1 研究对象选取2014 年1~12 月于重庆医科大学附属儿童医院呼吸病房住院的1 613 例CAP 患儿为研究对象,其中男1 016 例,女597 例,男女比例为1.70 : 1;年龄1 个月至15 岁,中位年龄1 岁,CAP 诊断标准参照2013 版儿童社区获得性肺炎管理指南[2]。排除标准:(1)新生儿;(2)各种先天性心肺畸形,合并慢性基础疾病及长期使用免疫抑制剂患儿;(3)肺结核、百日咳、非感染性肺炎、医院获得性肺炎患儿;(4)外省市患儿及新生儿。根据年龄将所有研究对象分为婴儿组(<1 岁)(n=766,47.49%),幼儿组(1岁~)(n=501,31.06%),学龄前组(3~6 岁)(n=346,21.45%)。根据季节将所有研究对象分为春季组(3~5 月)(n=396,24.55%),夏季组(6~8 月)(n=366,22.69%),秋季组(9~11 月)(n=424,26.29%),冬季组(12~2 月)(n=427,26.47%)。
1.2 标本采集所有患儿入院当日予生理盐水清洗口腔后,专人以负压无菌吸痰管经鼻腔深插气道,吸取痰标本(鼻咽抽吸物)置无菌痰液收集器,分别送细菌培养、呼吸道7 种病毒、痰肺炎支原体(MP)-PCR 定量测定,同时采集静脉血送MP 血清学抗体检测。
1.3 菌种鉴定将痰液标本接种于血培养皿和巧克力培养皿,于35℃、5%CO2 条件下孵育24 h,采用美国BD公司生产的phoenix-100 全自动细菌鉴定系统进行菌种鉴定,严格按照说明书及全国临床检验操作规程进行操作。
1.4 病毒和支原体检测采用免疫荧光法检测呼吸道合胞病毒(RSV)、腺病毒(ADV)、流感病毒A(IVA)、流感病毒B(IVB)、副流感病毒1(PIV1)、副流感病毒2(PIV2)、副流感病毒3(PIV3),抗原阳性提示病毒感染。采用荧光定量PCR 技术检测痰MP-PCR,颗粒凝集法检测MP 血清学抗体,MP-PCR ≥ 5×102基因拷贝/mL 和(或)MP-IgM ≥ 1 : 160 提示感染。
1.5 统计学分析使用SPSS 18.0 统计软件对数据进行统计学分析,计数资料采用百分率(%)表示,多组间比较采用行× 列表资料的卡方检验,组间两两比较采用卡方分割,P<0.05 为差异有统计学意义。
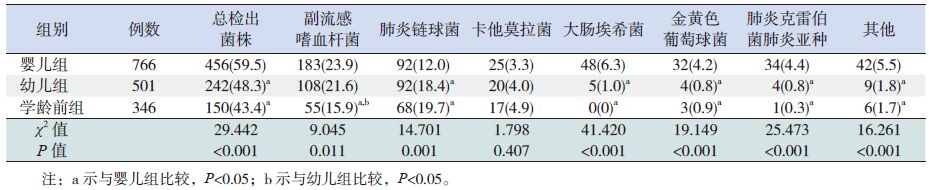
2 结果 2.1 细菌检出情况1613例患儿中,有810 例细菌检出阳性,阳性率为50.22%。共检出细菌848 株,其中革兰阴性菌556 株(65.6%),革兰阳性菌292 株(34.4%)。检出病原菌分布情况见表 1。婴儿组细菌总检出率高于幼儿组及学龄前组(P<0.05),幼儿组及学龄前组间比较差异无统计学意义(P>0.05)。婴儿组和幼儿组副流感嗜血杆菌检出率比较差异无统计学意义(P>0.05),但均高于学龄前组(P<0.05)。肺炎链球菌检出率在学龄前组及幼儿组中比较差异无统计学意义,但均高于婴儿组(P<0.05)。卡他莫拉菌在各年龄组患儿中的检出率比较差异无统计学意义(P>0.05)。大肠埃希菌、金黄色葡萄球菌、肺炎克雷伯菌肺炎亚种及其他细菌感染均多见于1 岁以下婴儿(P<0.05)。
|
|
表 1 常见病原菌检出年龄分布 [ n(%)] |
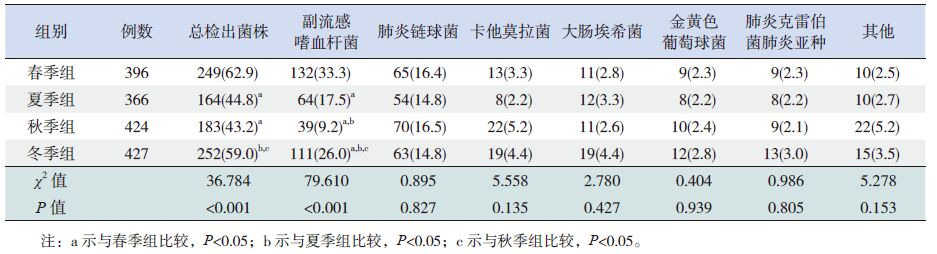
细菌总检出率在冬春季差异无统计学意义(P>0.05),均高于夏季和秋季(P<0.05),夏秋季细菌总检出率比较差异无统计学意义(P>0.05)。副流感嗜血杆菌检出率春季> 冬季> 夏季> 秋季(P<0.05),其余细菌检出率季节分布差异均无统计学意义(P>0.05)。见表 2。
|
|
表 2 常见病原菌检出季节分布 [ n(%)] |
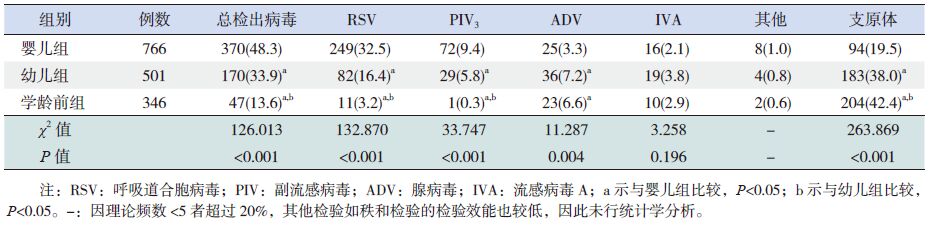
1613例患儿中,有559 例病毒检出阳性,阳性率为34.66%。共检出病毒587 株,依次为RSV342 株(58.3%),PIV3 102 株(17.4%),ADV 84株(14.3%),IVA 45 株(7.7%),IVB、PIV1、PIV2 共14 株(2.4%)。病毒总检出率及RSV、PIV3检出率均随年龄增长递减(P<0.05)。幼儿组及学龄前组ADV 检出率差异无统计学意义(P>0.05),但均高于婴儿组(P<0.05)。各组IVA 病毒检出率比较差异无统计学意义(P>0.05)。见表 3。
|
|
表 3 常见病毒及支原体检出年龄分布 [ n(%)] |
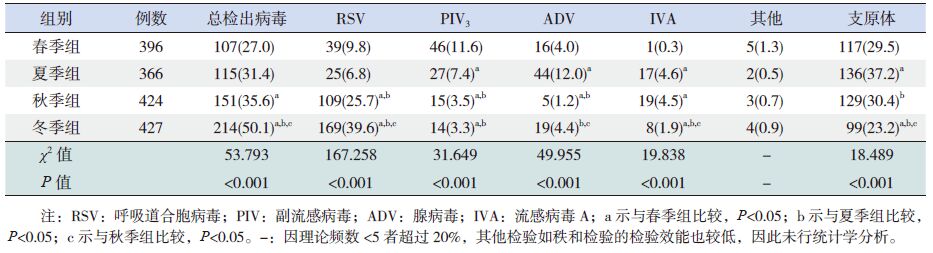
病毒总检出率和RSV 检出率均在冬季最高,秋冬季检出率高于春夏季(P<0.05)。PIV3 春季检出率最高,夏季次之,秋冬季均较低(P<0.05)。ADV 夏季检出率最高,冬春季次之,秋季最低(P<0.05)。IVA 感染在夏秋季高发,冬季次之,春季最低(P<0.05)。见表 4。
|
|
表 4 常见病毒及支原体检出季节分布 [ n(%)] |
1613例患儿中,检出MP 阳性481 例,阳性率为29.82%,其中婴儿组检出94 例(19.5%),幼儿组183 例(38.0%),学龄前组204 例(42.4%),MP 检出率随年龄增长逐渐递增(P<0.05)。夏季为MP 感染高发季节,春秋季次之,冬季检出率最低(P<0.05)。见表 3~ 4。
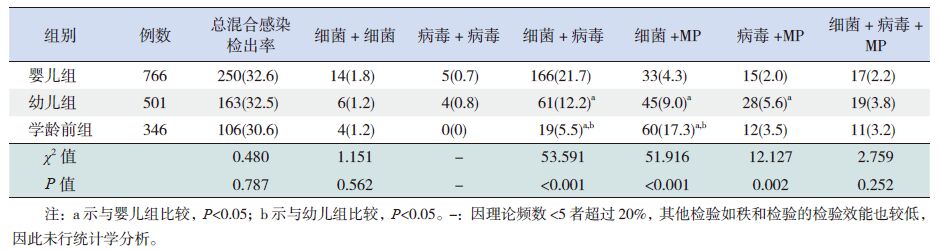
2.4 混合感染检出情况1613例患儿中,混合感染检出阳性者519例(32.18%),其中单纯细菌混合感染24 例(4.6%),单纯病毒混合感染9 例(1.7%),细菌、病毒混合感染246 例(47.4%),细菌、MP混合感染138 例(26.6%),病毒、MP 混合感染55 例(10.6%),细菌、病毒、MP 混合感染47 例(9.1%)。混合感染检出较多为MP 240 例(46.2%),其次是RSV 206 例(39.7%),副流感嗜血杆菌197 例(38.0%)、肺炎链球菌157 例(30.3%)。总混合感染检出率无显著年龄差异(P>0.05),细菌+ 病毒混合感染检出率随年龄增长递减(P<0.05);细菌+MP 混合感染检出率随年龄增长递增(P<0.05);病毒+MP 混合感染检出率在幼儿组最高(P<0.05)。见表 5。
|
|
表 5 病原间混合检出年龄分布 [ n(%)] |
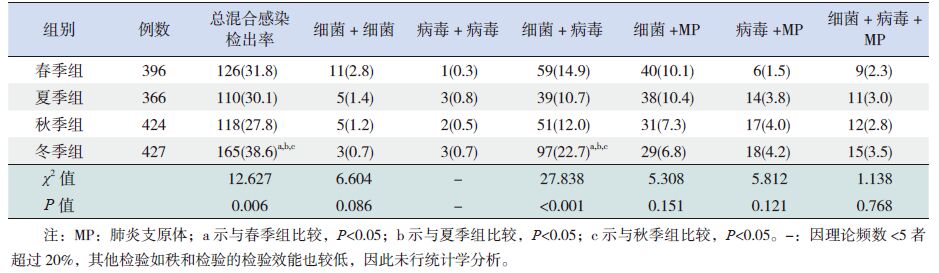
总混合感染检出率和细菌+ 病毒混合检出率均在冬季最高,在春、夏、秋季比较差异均无统计学意义(P>0.05)。其余病原间混合感染检出率的季节分布差异均无统计学意义(P>0.05)。见表 6。
|
|
表 6 病原间混合检出季节分布 [ n(%)] |
本研究显示,细菌为重庆地区儿童CAP 首位检出病原,各年龄组细菌检出率均高于病毒及MP,与既往发展中国家小儿肺炎以细菌为主的观点相符。病原菌中革兰阴性菌株检出率显著高于革兰阳性菌株,提示儿童CAP 病原菌以革兰阴性菌为主,与国内多数报道相符,可能与纳入病例入院前均有口服或静脉抗生素使用相关[3]。检出前3 位细菌依次为副流感嗜血杆菌(占总细菌数40.8%),肺炎链球菌(29.7%),卡他莫拉菌(7.3%),与既往国内外报道的肺炎链球菌、流感嗜血杆菌、卡他莫拉菌为主要检出病原的报道不相符[4, 5],也不同于朱艳娜等[6] 报道的主要检出病原菌为流感嗜血杆菌、大肠埃希菌、肺炎克雷伯菌,与Wei 等[7]的报道相似,提示病原菌随时间、地域发生变迁。副流感嗜血杆菌是鼻咽部常见条件致病菌,目前国内外相关报道较少,本研究中为首位检出细菌,提示副流感嗜血杆菌已成为重庆地区儿童CAP 的重要病原,考虑原因可能与抗生素及肺炎疫苗的广泛运用破坏了鼻咽部共生菌群有关[8, 9]。资料显示肺炎链球菌居检出细菌第2 位,其检出率覆盖整个儿童期,且随年龄增长递增,与既往国内外多数报道相符,提示肺炎链球菌仍为儿童CAP 主要致病菌。本研究显示婴儿组细菌总检出率显著高于幼儿组及学龄前组,病原菌中副流感嗜血杆菌检出率在婴幼儿组显著高于学龄前组,可能与婴幼儿呼吸道发育不成熟及抗体水平较低相关。资料还发现,大肠埃希菌、肺炎克雷伯菌肺炎亚种、金黄色葡萄球菌多见于小年龄儿童,卡他莫拉菌检出率无显著年龄差异,与冯英等[4] 报道相符。本组资料显示,细菌总检出率冬春季高于夏秋季,可能与冬春季病毒活性强相关。病原菌中副流感嗜血杆菌春季检出率最高,与杨旭等[10] 报道的昆明地区副流感嗜血杆菌冬季检出率最高不同,可能与不同地区气候与温度不同相关。
本组资料显示CAP 患儿7 种病毒阳性率为34.7%,与南京地区[11] 接近,显著低于冯录召等[12]、贾力[13]、李忠等[14] 的报道,显著高于张国英等[15] 的报道,可能与纳入患儿年龄差异、不同年份病毒活动强度及检测病毒种类不同相关。病毒总检出率随年龄增长递减,婴儿组检出率最高,与国内多数研究相符。检出前3 位病毒为RSV、PIV3、ADV,与Ferone 等[16] 及陈倩等[11] 的报道相符,与国内外部分报道有一定差异[14, 17, 18],提示RSV 为儿童CAP 首位病毒病原,不同区域主要病毒可有差异。本研究中RSV 及PIV3 检出率随年龄增长递减,ADV 在婴儿组检出率低于幼儿组及学龄前组,与既往报道相符[4]。本研究显示ADV 检出率为14.3%,显著高于江苏常州市[19](2.3%)及既往我院报道[4],低于济南地区(20.43%)[14],提示近几年ADV 在我市活动强度较大,也可能与纳入患儿中年长儿比例较高相关。近年来国内外关于ADV 报道较多[20, 21, 22],小于6 个月感染者也有报道[22, 23, 24],本研究ADV 检出最小年龄为6 个月3 d,与既往认为ADV 多见于6 个月以上患儿观点相符。ADV 在小于6 个月儿童中检出可能与不同时期及不同区域ADV 流行型别不同相关[25, 26, 27],是否提示ADV 低龄化趋势有待进一步研究。资料还发现,IVA 各年龄段检出率无显著差异,与既往冯英等[4]的报道不符,可能与两次研究纳入患儿IVA 检出病例数均较低有关。本研究中,病毒总检出率以秋冬季为主,RSV 多见于秋冬季节,PIV3 春季发病率最高,与国内外多数报道相符[14, 28, 29],而与南京地区[11] 报道的夏季流行不同,可能与气候条件不同相关。资料显示,ADV 夏季检出最多,与既往[30, 31]ADV 活性与气温及日照时间相关的观点相符。
近年来国内外报道MP 逐渐成为儿童肺炎重要病原[32, 33, 34, 35],检出率波动在20.1%~41.4%,本研究中,MP 阳性率为29.8%,与部分报道[36, 37, 38] 相近,提示近年来MP 有流行趋势,MP 已成为重庆地区儿童CAP 的重要病原。本研究显示,MP 检出率随年龄增长递增,学龄前组检出率显著高于婴儿组及幼儿组,与既往观点相符,可能与学龄前组活动范围大,易互相传染有关。本研究中,婴儿组检出率为12.3%,显著高于既往我市报道[4],提示MP 有低龄化趋势。资料显示MP 检出率夏季最高,冬季最低,与国内部分报道[11, 35, 39] 相符,不同于国内某些研究[40, 41, 42, 43] 的观点,可能与气候变化及地域相关,也可能与MP 不同型别间的交替流行相关[44, 45],具体原因有待进一步研究。此外近年重症或难治性MP 报道较多[46, 47, 48, 49],部分报道MP 与哮喘发病存在一定相关性[50, 51],婴幼儿中尤其明显,具体机制需进一步研究。
本研究中,病原混合检出率为32.2%,细菌+病毒混和检出多见,其次为细菌+MP 混合检出,与多数国内外报道相符[52, 53]。混合感染中MP、RSV 及副流感嗜血杆菌检出率最高,可能与本资料相关病原检出较多相关[54]。文献报道混合感染可导致病情加重、反复感染,延长治疗时间[55],临床抗病毒及抗支原体疗效不佳时需警惕潜在细菌感染可能。本研究中细菌+ 病毒混合检出随年龄增长递减,细菌+MP 混合检出随年龄增长递增,与指南观点相符[2],可能与病毒及MP 年龄差异显著相关。本研究显示总混合检出率及细菌+ 病毒混合检出率在冬季高于其他季节,可能与气候及环境条件较差相关。部分文献报道呼吸道病毒感染、MP 感染可相互促成[56],部分病毒及细菌感染可有协同作用[57, 58],混合检出的年龄及季节差异也可能与病原间相互作用相关,具体机制需进一步研究。需要指出的是,2013 年指南[2] 提出因上呼吸道存在定植菌,鼻咽抽吸物培养对判断下呼吸道感染病原准确性欠佳,但就低龄儿童而言,目前尚无可替代方法;此外鼻咽部定植菌与下呼吸道感染关系密切,故仍为目前临床常规使用的病原检测方法,具有一定参考意义。
综上所述,副流感嗜血杆菌、肺炎链球菌为重庆地区儿童CAP 主要细菌病原,RSV、PIV3 及ADV 为主要病毒病原,MP 为重要病原,混合感染检出率高。
| [1] | Walker CL, Rudan I, Liu L, et al. Global burden of childhood pneumonia and diarrhea[J]. Lancet, 2013, 381(9875): 1405-1416. |
| [2] | 中华医学会儿科学分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童社区获得性肺炎管理指南(2013修订)(上)[J]. 中华儿科杂志, 2013, 51(10): 745-752. |
| [3] | 王芬, 耿荣, 钱素云, 等. 152例社区获得性肺炎住院患儿的病原学分析[J]. 中华急诊医学杂志, 2011, 20(8): 866-868. |
| [4] | 冯英, 罗征秀, 符州, 等. 重庆地区婴幼儿社区获得性肺炎病原学分析[J]. 儿科药学杂志, 2011, 17(5): 39-42. |
| [5] | De Schutter I, De Wachter E, Crokaert F, et al. Microbiology of bronchoalveolar lavage fluid in children with acute nonresponding or recurrent community-acquired pneumonia: identification of nontypeable Haemophilus influenzae as a major pathogen[J]. Clin Infect Dis, 2011, 52(12): 1437-1444. |
| [6] | 朱艳娜, 陈频, 陈凤英. 小儿下呼吸道感染病原菌分布及耐药性分析[J]. 中华医院感染学杂志, 2014, 24(2): 447-479. |
| [7] | Wei L, Liu W, Zhang XA, et al. Detection of viral and bacterial pathogens in hospitalized children with acute respiratory illnesses, Chongqing, 2009-2013[J]. Medicine (Baltimore), 2015, 94(16): e742. |
| [8] | Sakwinska O, Bastic Schmid V, Berger B, et al. Nasopharyngeal microbiota in healthy children and pneumonia patients[J]. J Clin Microbiol, 2014, 52(5): 1590-1594. |
| [9] | Ubukata K, Chiba N, Morozumi M, et al. Longitudinal surveillance of Haemophilus influenzae isolates from pediatric patients with meningitis throughout Japan, 2000-2011[J]. J Infect Chemother, 2013, 19(1): 34-41. |
| [10] | 杨旭, 杨红英, 吴昉, 等. 成人呼吸道嗜血杆菌属分离株生物学分型及药敏测定[J]. 中国感染与化疗杂志, 2008, 8(6): 452-455. |
| [11] | 陈倩, 施圣云, 胡正, 等 . 南京地区急性呼吸道感染儿童支原体、衣原体和常见呼吸道病毒病原学分析[J] . 中国当代儿科杂志, 2010, 12(6): 450-454. |
| [12] | 冯录召, 赖圣杰, 李夫, 等. 2009-2012年我国6省(市)5岁以下儿童住院肺炎病例的病毒病原学分析[J] . 中华流行病学杂志, 2014, 35(6): 646-649. |
| [13] | 贾力. 儿童下呼吸道感染病毒的检测分析[J]. 中华医院感染学杂志, 2011, 21(16): 3386-3388. |
| [14] | 李忠, 刘倜, 张圣洋, 等. 济南地区儿童急性呼吸道感染病原谱分析[J]. 中国公共卫生, 2014, 30(4): 520-523. |
| [15] | 张国英, 夏学红, 吕连峥. 503例儿童急性呼吸道感染常见病毒的检测结果分析[J]. 中国微生态学杂志, 2014, 26(10): 1206-1208. |
| [16] | Ferone EA, Berezin EN, Durigon GS, et al. Clinical and epidemiological aspects related to the detection of adenovirus or respiratory syncytial virus in infants hospitalized for acute lower respiratory tract infection[J]. J Pediatr(Rio J), 2014, 90(1): 42-49. |
| [17] | Hasan R, Rhodes J, Thamthitiwat S, et al. Incidence and etiology of acute lower respiratory tract infections in hospitalized children younger than 5 years in rural Thailand[J]. Pediatr Infect Dis J, 2014, 33(2): e45-e52. |
| [18] | Freitas FT. Sentinel surveillance of influenza and other respiratory viruses, Brazil, 2000-2010[J]. Braz J Infect Dis, 2013, 17(1): 62-68. |
| [19] | 黄志英, 程宝金, 林红, 等. 80例住院患儿腺病毒呼吸道感染的流行病学特点和临床特征分析[J]. 病毒学报, 2014, 30(4): 408-411. |
| [20] | Wang SL, Chi CY, Kuo PH, et al. High-incidence of human adenoviral co-infections in Taiwan[J]. PLoS One, 2013, 8(9): e75208. |
| [21] | Fujimoto T, Matsushima Y, Shimizu H, et al. A molecular epidemiologic study of human adenovirus type 8 isolates causing epidemic keratoconjunctivitis in Kawasaki city, Japan in 2011[J]. Jpn J Infect Dis, 2012, 65(3): 260-263. |
| [22] | Xie L, Yu XF, Sun Z, et al. Two adenovirus serotype 3 outbreaks associated with febrile respiratory disease and pharyngoconjunctival fever in children under 15 years of age in Hangzhou, China, during 2011[J]. J Clin Microbiol, 2012, 50(6): 1879-1888. |
| [23] | Ronchi A, Doern C, Brock E, et al. Neonatal adenoviral infection: a seventeen year experience and review of the literature[J]. J Pediatr, 2014, 164(3): 529-535. |
| [24] | 罗蓉, 符州, 黄英, 等. 99例儿童腺病毒肺炎临床特征分析[J]. 重庆医学, 2014, 43(30): 3997-4001. |
| [25] | 邓洁, 钱渊, 赵林清, 等. 2003-2012年北京儿童急性呼吸道感染中腺病毒监测及流行型别分析[J]. 病毒学报, 2013, 29(6): 615-619. |
| [26] | Tsou TP, Tan BF, Chang HY, et al. Community outbreak of adenovirus, Taiwan, 2011[J]. Emerg Infect Dis, 2012, 18(11): 1825-1832. |
| [27] | Rojas LJ, Jaramillo CA, Mojica MF, et al. Molecular typing of adenovirus circulating in a Colombian paediatric population with acute respiratory infection[J]. Epidemiol Infect, 2012, 140(5): 818-822. |
| [28] | 丁小芳, 张兵, 钟礼立, 等. 100例重症社区获得性肺炎住院儿童的病毒病原学分析[J]. 临床儿科杂志, 2012, 30(9): 857-861. |
| [29] | Nascimento-Carvalho CM, Cardoso MR, Barral A, et al. Seasonal patterns of viral and bacterial infections among children hospitalized with community-acquired pneumonia in a tropical region[J]. Scand J Infect Dis, 2010, 42(11-12): 839-844. |
| [30] | du Prel JB, Puppe W, Gröndahl B, et al. Are meteorological parameters associated with acute respiratory tract infections?[J]. Clin Infect Dis, 2009, 49(6): 861-868. |
| [31] | 陈正荣, 季伟, 王宇清, 等.2006-2010年苏州地区住院儿童急性呼吸道腺病毒感染与气候因素的相关性研究[J]. 临床儿科杂志, 2012, 30(6): 539-541. |
| [32] | Rasmussen JN, Voldstedlund M, Andersen RL, et al. Increased incidence of Mycoplasma pneumoniae infections detected by laboratory-based surveillance in Denmark in 2010[J]. Eure Surveill, 2010, 15(45): 19708. |
| [33] | Chalker V, Stocki T, Mentasti M, et al. Increased incidence of Mycoplasma pneumoniae infection in England and Wales in 2010: multiocus variable number tandem repeat analysis typing and macrolide susceptibility[J]. Euro Surveill, 2011, 16(19): 19865. |
| [34] | Zhao H, Li S, Cao L, et al. Surveillance of Mycoplasma pneumoniae infection among children in Beijing from 2007 to 2012[J]. Chin Med J(Engl), 2014, 127(7): 1244-1248. |
| [35] | 赵连爽, 赵俊华, 杜毅鑫, 等 . 呼吸道感染患儿肺炎支原体抗体检测结果分析[J] . 中国公共卫生, 2012, 28(4): 534-535. |
| [36] | 姜毅, 李温慈, 徐海滨, 等. 小儿肺炎咽拭子肺炎支原体培养及药敏分析[J]. 中华医院感染学杂志, 2011, 21(9): 1925-1927. |
| [37] | Youn YS, Lee KY, Hwang JY, et al. Difference of clinical featues in childhood Mycoplasma pneumoniae pneumonia[J]. BMC Pediatr, 2010, 10: 48. |
| [38] | 阳爱梅, 宋建辉, 黄榕, 等. 1026例儿童肺炎支原体感染及耐药情况分析[J]. 中国当代儿科杂志, 2013, 15(7): 522-525. |
| [39] | 罗蓉, 黄英, 闫莉, 等. 重庆地区儿童肺炎支原体感染临床分析[J]. 第三军医大学学报, 2011, 33(11): 1204-1205. |
| [40] | 廖嘉仪, 张涛. 急性呼吸道感染患儿肺炎支原体、肺炎衣原体、嗜肺军团菌检测结果分析[J]. 中华实用儿科临床杂志, 2013, 28(22): 1719-1722. |
| [41] | 雷玉林, 陈黎, 雷治宇. 肺炎支原体咽拭子快速培养在儿童支原体感染诊断的应用[J]. 重庆医学, 2011, 40(18): 1797-1801. |
| [42] | 刘静月, 符州, 罗征秀, 等. 儿童肺炎支原体下呼吸道感染的临床特征分析[J]. 重庆医科大学学报, 2010, 35(10): 1535-1538. |
| [43] | 王晓卫, 钟天鹰, 岳玉林, 等. 2008-2010年南京及周边地区儿童肺炎支原体感染情况分析[J]. 南京医科大学学报, 2011, 31(10): 1463-1537. |
| [44] | Martinez MA, Ruiz M, Zunino E, et al. Identification of P1 types and variants of Mycoplasma pneumoniae during an epidemic in Chile[J]. J Med Microbiol, 2010, 59(Pt 8): 925-929. |
| [45] | Kenri T, Okazaki N, Yamazaki T, et al. Genotyping analysis of Mycoplasma pneumoniae clinical strains in Japan between 1995 and 2005: type shift phenomenon of M.pneumoniae clinical strains[J]. J Med Microbiol, 2008, 57(Pt 4): 469-475. |
| [46] | 张冰, 陈志敏. 2000-2006年杭州市三岁以上儿童肺炎支原体肺炎临床特征变化趋势[J]. 中华儿科杂志, 2010, 48(7): 531-534. |
| [47] | Kannan TR, Hardy RD, Coalson JJ, et al. Fatal outcomes in family transmission of Mycoplasma pneumonia[J]. Clin Infect Dis, 2012, 54(2): 225-231. |
| [48] | Okada T, Morozumi M, Tajima T, et al. Rapid effectiveness of minocycline or doxycycline against macrolide-resistant Mycoplasma pneumonia infection in a 2011outbreak among Japanese children[J]. Clin Infect Dis, 2012, 55(12): 1642-1649. |
| [49] | Zhao F, Liu G, Wu J, et al. Surveillance of macrolide-resistant Mycoplasma pneumoniae in Beijing, China, from 2008 to 2012[J]. Antimicrob Agents Chemother, 2013, 57(3): 1521-1523. |
| [50] | ChangYT, YangYH, Chiang BL. The significance of a rapid cold hemagglutination test for detecting mycoplasma infections in children with asthma exacerbation[J]. J Microbiol Immunol Infect, 2006, 39(1): 28-32. |
| [51] | 龚春华, 张忠印, 李爱国, 等. 儿童支原体感染与哮喘发作的关系[J]. 江苏医药, 2012, 38(10): 980-981. |
| [52] | 刘俊英. 儿童社区获得性肺炎病原体及细菌药敏结果分析[J]. 中国病原生物学杂志, 2012, 7(11): 855-857. |
| [53] | Ruuskanen O, Lahti E, Jennings LC, et al. Viral pneumonia[J]. Lancet, 2011, 377(9773): 1264-1275. |
| [54] | Liu WK, Liu Q, Chen de H, et al. Epidemiology of acute respiratory infections in children in Guangzhou: a three-year study[J]. PLoS One, 2014, 9(5): e96674. |
| [55] | Franz A, Adams O, Willems R, et al. Correlation of viral load of respiratory pathogens and co-infections with disease severity in children hospitalized for lower respiratory tract infection[J]. J Clin Virol, 2010, 48(4): 239-245. |
| [56] | 柯莉芹, 王凤美, 李银洁, 等. 儿童肺炎支原体肺炎流行病学特征[J] . 中国当代儿科杂志, 2013, 15(1): 33-36. |
| [57] | Alicino C, ludici R, Alberti M, et al. The dangerous synergism between influenza and Streptococcus pneumoniae and innovative perspectives of vaccine prevention[J]. J Prev Med Hyg, 2011, 52(3): 102-106. |
| [58] | Stockman LJ, Reed C, Kallen AJ, et al. Respiratory syncytial virus and Staphylococcus aureus coinfection in children hospitalized with pneumonia[J]. Pediatr Infect Dis J, 2010, 29(11): 1048-1050. |
 2015, Vol. 17
2015, Vol. 17