近年来,随着医疗技术水平的提高,新生儿重症监护病房的建立,新生儿重度窒息、缺氧缺血性脑病等的病死率明显下降,但部分存活者患有脑瘫、功能障碍等不同神经系统后遗症,给家庭及社会带来了较大负担[1]。因此,对窒息新生儿进行早期评估、及时临床干预对降低致残率具有重要意义,但目前国内外尚无统一的评估工具早期预测新生儿窒息的远期预后。传统神经行为学评估方法在国内研究较多,但存在特异度差、预测效度低、滞后等缺陷。近年来全身运动(general movements,GMs)质量评估[2] 作为早期预测高危新生儿神经系统结局的有效工具被引入国内使用。 本研究旨在调查GMs 评估在预测足月窒息新生儿 24 月龄时不良结局的价值,现报道如下。
1 资料与方法 1.1 研究对象选择2009 年1 月至2012 年12 月在安徽医科大学第三附属医院新生儿科出院后家属自愿参加随访并签署知情同意书的窒息新生儿作为研究对象。入选标准:(1)胎龄≥ 37 周;(2)围产期窒息(宫内窘迫、生后窒息);(3)GMs 评估在扭动运动阶段和不安运动阶段各至少记录1 次; (4)随访至24 月龄或以上有明确的发育结局。 排除标准:(1)母亲末次月经不明确的新生儿; (2)早产儿;(3)先天性心脏病、遗传代谢性疾病、 良恶性肿瘤、严重感染性疾病(如败血症合并脑炎等)的新生儿。
1.2 GMs 评估GMs 评估方法参照文献[3]。通过拍摄录像观察婴儿在非干扰状态下自发的GMs 是否正常。 GMs 是指整个躯体参与的运动,臂、腿、颈及躯干以变化运动顺序的方式参与。正常的GMs 发育历程包括:足月前全身运动(即胎儿及早产阶段的全身运动)、足月扭动运动(即足月至足月后 6~9 周龄的全身运动)、不安运动(即足月后6~9 周龄至12~15 周龄)3 个阶段。本研究从2 个阶段进行评估:(1)足月扭动运动阶段,于生后3 d 后评估;(2)不安运动阶段,于纠正胎龄49~52 周评估。
评估条件设置:在专门设定的GMs 拍摄室,室内光线柔和,温度设定在27℃,无噪音和干扰,婴儿穿上特制的裸袖棉质联体背心,置于特制的 GMs 拍摄小床,处于仰卧位,采用索尼数码摄像机拍摄婴儿在觉醒时的运动,每次拍摄30 min,哭闹、烦躁、持续打嗝时要重新拍摄。每个婴儿建立一个文件夹并编号,将每个婴儿不同运动阶段的GMs 录像剪接后,复制到硬盘上保存,获得每个婴儿不同阶段的GMs 录像和GMs 发育轨迹,集中由获得GMs 评估资质的医生进行评估。GMs 录像和评估分别由两位医生完成,参加录像医生不参加评估。
1.3 贝利婴幼儿发展量表测试采用湖南医科大学心理精神研究所编制标化的中国城市版贝利婴幼儿发展量表测试(Bayley Scales of Infant Development,BSID)[4] 评估患儿24 月龄时的发育商。该量表包括精神运动发展指数 (psychomotor developmental index,PDI) 和智力发育指数(mental developmental index,MDI),其中PDI 包括81 项,MDI 包括163 项,共244 项。 PDI、MDI 评分结果判定:≥ 130 分为非常优秀,120~129 分为优秀,110~119 分为中上,90~109 分为中等,80~89 分中下,70~79 分临界状态,≤ 69 分以下为发育迟滞。
除去确诊为脑瘫患儿外,将每名儿童BSID 测试PDI、MDI 评分 < 70 分作为异常的发育商结局,≥ 70 分则为正常发育商。
1.4 评价标准不良神经发育学结局的金标准:24 月龄随访 BSID 评估发育商低于70 分或诊断为脑瘫。脑瘫诊断是根据脑瘫定义[5] 中描述的特征进行神经学检查判断,而不是根据BSID 测试结果来确定。
采用预测效度、敏感度、特异度、阳性预测值和阴性预测值、
应用SPSS 19.0 统计软件进行数据处理,定量资料采用均数± 标准差(
符合入选标准的共有126 例,最后失访12 例,其中7 例因居住外地退出,5 例随访6 个月后中途失访,最终114 例进入数据统计分析。其中男72 例,女42 例;胎龄37~41.7 周,平均39.2±1.2 周; 出生体重1.24~5.56 kg,平均3.3±0.7 kg。出生后 1 min Apgar 评分为5.7±1.8 分,< 4 分者15 例,4~7 分者99 例;5 min Apgar 评分为8.3±1.2 分,< 4 分者1 例,4~7 分者21 例。其中缺氧缺血性脑病7 例。
2.2 发育学评估结果早期GMs 评估结果:扭动运动阶段评估为正常的有87 例(76.3%),为单调性全身运动(poor repertoire)20 例(17.5%),为痉挛性同步运动 (cramped-synchronized)7 例(6.1%)。不安运动阶段评估为正常的有102 例(89.5%),为不安运动缺乏(fidgety movements absence)的8 例(7.0%),4 例(3.5%)为异常不安运动。
随访终期评估结果:生后24 月龄BSID 测试结局显示,PDI < 70 分者有7 例(5.3%),MDI < 70 分者6 例(6.1%);评估有不良发育学结局者共7 例(6.1%),其中脑瘫伴智力发育迟滞6 例,智力发育迟滞1 例(表 1)。
| 表 1 7 例不良发育学结局患儿的一般资料 |
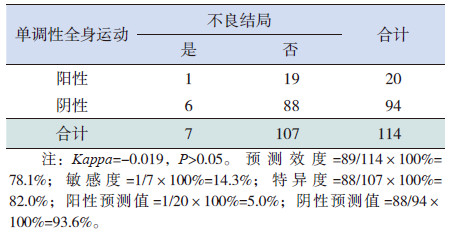
GMs 评估显示的单调性全身运动与24 月龄时患儿发育结局一致性差(
| 表 2 单调性全身运动对患儿不良结局的预测效度 ( 例) |
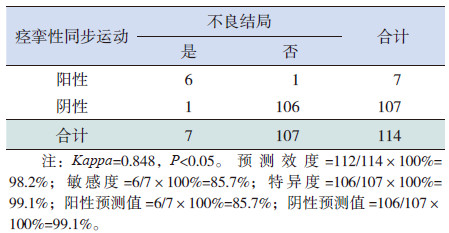
GMs 评估显示的痉挛性同步运动与24 月龄时患儿发育结局一致性高(
| 表 3 痉挛性同步运动对患儿不良结局的预测效度 ( 例) |
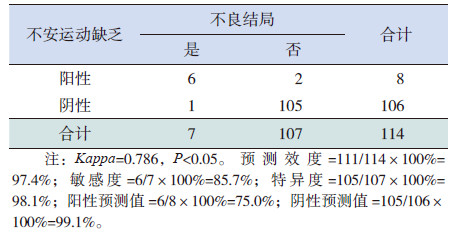
GMs 评估显示的不安运动缺乏与24 月龄时患儿发育结局一致性高(
| 表 4 不安运动缺乏对患儿不良结局的预测效度 ( 例) |
新生儿窒息是导致新生儿远期智力、运动障碍、癫癎、脑瘫和死亡的主要高危因素之一[6]。如何对窒息患儿早期、准确地预测神经行为学结局、 及早进行干预,降低致残率有着十分重要的意义。 本研究对114 例足月窒息新生儿进行了早期GMs 预测评估和终期的不良神经行为学结局评估。114 例窒息患儿中有7 例在24 个月时被诊断为不良结局,其中6 例临床诊断为脑瘫伴智力发育迟滞,脑瘫发生率明显低于国内外报道的高危儿的脑瘫发生率[7, 8]。分析可能与我院常态化开展了高危儿随访及早期干预工作有关。本研究中参加随访的窒息新生儿,在随访评估中发现异常的均给予了早期康复干预。至于到学龄前期和学龄期是否出现轻微神经行为学缺陷、学习障碍、注意缺陷、 多动障碍等尚需更长时间的追踪随访[9]。
早期GMs 评估预测终期不良行为学结局发现,在扭动运动阶评估为痉挛性同步运动与不良结局的一致性最高,
其次,早期GMs 评估示不安运动阶段不安运动缺乏对婴儿24 月龄发育结局的预测价值也较高,
然而,早期GMs 评估示扭动运动阶段单调性全身运动对窒息新生儿24 月龄发育结局的预测价值低。单调性全身运动主要表现运动的单调性,缺乏复杂性和流畅性,受婴儿的精神状态、生理状态以及近期其他疾病等因素影响。研究表明,早期表现为单调性全身运动的大多数患儿与远期的神经行为学关系不大,随着生长发育和疾病的治愈,到不安运动阶段后多数转归为正常[14, 15],这可能是造成远期结局预测效度相对较低的主要原因。
因此,早期GMs 评估示痉挛性同步运动和不安运动缺乏对窒息新生儿神经发育学不良结局有较好的预测作用,进而可在脑损伤时间窗(0~6 个月)进行及时干预,最大程度地挽救脑组织、重塑脑功能[16, 17]。GMs 质量评估作为一种非侵袭性、 非干扰性的手段,经济投入少,操作简便,可以为0~6 个月高危儿的早期干预提供依据,为早期康复提供了宝贵的时间。
本研究不足之处:样本量偏小,随访时间偏短,研究结果可能存在一定偏倚;GMs 质量评估只能对婴儿的运动质量进行评估,而对高危儿的发育学和行为学评估可能需要更为全面的评估,需要根据患儿的不同临床表现,结合传统的神经行为学评估方法进行综合评估。本研究准备继续扩大样本量,随访至学龄前甚至学龄儿童,进一步验证结果。
志谢:非常感谢参加随访的儿童和家长对我们工作的支持与信任,以及我院新生儿科、儿科随访门诊的所有同仁对于本项研究给予的支持和帮助。
| [1] | Azzopardi D, Strohm B, Marlow N, et al. Effects of hypothermia for perinatal asphyxia on childhood outcomes[J]. N Engl J Med, 2014, 371(2):140-149. |
| [2] | Philippi H, Karch D, Kang KS, et al. Computer-based analysis of general movements reveals stereotypies predicting cerebral palsy[J]. Dev Med Child Neurol, 2014, 56(10):960-967. |
| [3] | Prechtl HF, Einspieler C, Cioni G, et al. An early marker for neurological deficits after perinatal brain lesions[J]. Lancet, 1997, 349(9062):1361-1363. |
| [4] | 易受蓉, 罗学荣, 杨志伟, 等. 贝利婴幼儿发展量表在我国的修订(城市版)[J]. 中国临床心理学杂志, 1993, 1(2):71-75. |
| [5] | 《中华儿科杂志》编辑委员会, 中华医学会儿科学分会神经学组. 小儿脑性瘫痪的定义、诊断条件及分型[J]. 中华儿科杂志, 2005, 43(4):262. |
| [6] | 马良, 孟令丹, 郑春辉, 等. 影响婴儿全身运动质量的高危因素[J]. 中国当代儿科杂志, 2014, 16(9):887-891. |
| [7] | 苏允鹏, 杨红, 史惟, 等. 全身运动质量评估对足月脑损伤儿脑瘫发育结局的预测价值[J]. 中国儿童保健杂志, 2014, 22(7):680-682. |
| [8] | Yang H, Einspieler C, Shi W, et al. Cerebral palsy in children: movements and postures during early infancy, dependent on preterm vs. full term birth[J]. Early Hum Dev, 2012, 88(10): 837-843. |
| [9] | Batstra L, Neeleman J, Hadders-Algra M. The neurology of 1earning and behavioural problems in pre-adolescent children[J]. Acta Psychiatr Scand, 2003, 108(2):92-100. |
| [10] | Ferrari F, Todeschini A, Guidotti I, et al. General movements in full-term infants with perinatal asphyxia are related to Basal Ganglia and thalamic lesions[J]. J Pediatr, 2011, 158(6):904-911. |
| [11] | Aylward GP. Neurodevelopmental outcomes of infants born prematurely[J]. J Dev Behav Pediatr, 2005, 26(6):427-440. |
| [12] | 史明靖, 温晓红, 黄金华, 等. 全身运动质量评估对高危儿神经发育结局的预测效度研究[J]. 中国妇幼保健, 2011, 26(36): 5714-5717. |
| [13] | 杨红, 史惟, 邵肖梅, 等. 全身运动质量评估对高危新生儿神经学发育结局信度和预测效度的研究[J]. 中国循证儿科杂志, 2007, 2(3):172-180. |
| [14] | Groen SE, de Bléocurt AC, Postema K, et al. General movements in early infancy predict neuromotor development at 9 to 12 years of age[J]. Dev Med Child Neurol, 2005, 47(11): 731-738. |
| [15] | Nakajima Y, Einspieler C, Marschik PB, et al. Does a detailed assessment of poor repertoire general movements help to identify those infants who will develop normally?[J]. Early Hum Dev, 2006, 82(1):53-59. |
| [16] | Hadders-Algra M. General movements:A window for early identification of children at high risk for developmental disorders[J]. J Pediatr, 2004, 145(2 Suppl):S12-S18. |
| [17] | Mutlu A, Livanelio?lu A, Korkmaz A. Assessment of ""general movements"" in high-risk infants by Prechtl analysis during early intervention period in the first year of life[J]. Turk J Pediatr, 2010, 52(6):630-637. |
 2015, Vol. 17
2015, Vol. 17