Alving等[1]于1993年首次发现支气管哮喘(AS)患者呼出气一氧化氮(fraction exhaled nitric oxide, FeNO)水平较正常健康对照组升高2~3倍。Lex等[2]发现气道多种细胞中的左旋精氨酸在烟酰胺腺嘌呤二核苷酸(NADPH)和O2在一氧化氮合成酶催化下形成左旋瓜氨酸,继之形成一氧化氮(NO)。气道炎症刺激一氧化氮合酶产生,使得NO合成增加,最终导致FeNO增加。经近20年的研究,FeNO测定作为一种简单、理想而有效的评估气道炎症性疾病的无创检查方法,逐渐被国际呼吸学界普遍应用。有研究表明FeNO水平与诱导痰、支气管肺泡灌洗液、支气管内膜活检等检查中的嗜酸性粒细胞(EOS)计数及外周血EOS计数呈正相关[3],提出EOS增高可以反映AS患者的气道嗜酸性炎症水平[4]。肺功能检测是评价AS患儿病情严重程度的主要方法之一,有学者曾提出FeNO水平与AS的控制水平相关[5],那么1~3岁AS患儿FeNO水平是否与EOS计数及肺功能相关,是否能反映气道炎症的水平有待探讨。本研究旨在探讨1~3岁AS患儿FeNO平均水平,分析其与外周血EOS计数、肺功能的相关性。
1 资料与方法 1.1 研究对象研究对象为2014年4~8月就诊于我院呼吸一科门诊治疗的1~3岁AS患儿111例,其中男79例,女32例,平均年龄2.2±1.0岁,诊断符合2008年中华医学会儿科学分会呼吸学组修订的《儿童支气管哮喘诊断与防治指南》[6],并排除合并其他感染的AS患儿[7]。
根据患儿临床症状,将11l例AS患儿分为急性期组(n=62)和缓解期组(n=49)。另选取同龄健康儿童60例作为对照组,该组儿童无临床症状,无过敏性疾病病史,无喘息史,近4周无呼吸道感染史且无激素使用史,无基础疾病及慢性疾病。其中男40例,女20例;平均年龄2.1±0.9岁。对照组与哮喘组性别、年龄差异无统计学意义(P>0.05)。
1.2 FeNO测定方法采用无锡尚沃生物科技有限公司生产的Sunvou-D100纳库仑呼气一氧化氮分析仪,选用离线潮气呼气测定技术。被测儿童需在自然睡眠或水合氯醛镇静催眠,平静呼吸状态下,将潮气面罩通过潮气采样器与气体采样袋连接好,扣紧受试者口鼻,防止漏气,潮气呼吸30~60 s至气袋半满后,将收集好气体的气袋密封,通过干燥盒与仪器连接,测定离线一氧化氮水平(sNO),100 s机器自动读取数值,测试结果单位以ppb(十亿分之一单位)表示。
1.3 潮气肺功能测定方法采用德国JAEGER公司生产的Master Screen肺功能仪,清除受试者鼻咽分泌物,保持上呼吸道通畅。在安静睡眠状态下连续做5次测试,每次记录20次潮气呼吸,取其平均值。测定指标包括:最大呼气流速峰值(PEF)、25%、50%、75%潮气量时呼气流速(TEF75、TEF50、TEF25)。
1.4 EOS计数检查方法采用日本Sysmex公司全自动血液分析仪检查血常规,记录EOS绝对值。
1.5 统计学分析采用SPSS 13.0统计软件进行统计学分析,符合正态分布的计量资料采用均数±标准差( x±s)表示,非正态分布的计量资料采用P50(P25,P75)表示,两组间比较采用两样本t检验或非参数Kruskal-Wallis H检验。计数资料的组间比较采用卡方检验。各指标间的相关性采用Spearman相关分析法。P<0.05为差异有统计学意义。
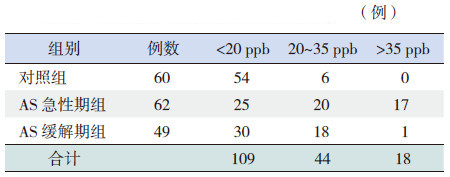
2 结果 2.1 各组FeNO及EOS测定结果AS急性期组、缓解期组及对照组3组间FeNO水平差异有统计学意义(P<0.05),其中AS急性期组高于缓解期组及对照组,缓解期组高于对照组;3组间EOS计数比较差异无统计学意义(表 1)。FeNO水平>35 ppb的患儿AS急性期组有17例,AS缓解期组仅1例,对照组无一例(表 2)。
| 表 1 各组FeNO 值与EOS 计数结果 |
| 表 2 不同水平FeNO 值在各组的分布 |
3组间肺功能检测结果差异无统计学意义(P>0.05),见表 3。
| 表 3 各组肺功能参数结果 |
Spearman相关分析显示,3组儿童的FeNO平均水平与外周血EOS计数绝对值、肺功能参数PEF、TEF75、TEF50、TEF25均无相关性,相关系数分别为-0.08、-0.09、-0.06、0.08,均P>0.05。
3 讨论 国外学者将AS根据诱导痰嗜酸性粒细胞≥2%及<2%分为嗜酸细胞性AS及非嗜酸细胞性AS两个亚型[8],其中嗜酸细胞性AS对激素敏感,FeNO水平作为气道嗜酸性炎症标记物可以帮助评价AS患儿气道炎症的严重程度及对皮质激素的反应性,在嗜酸细胞性AS的监测管理方面有着不可替代的作用。美国胸科学会(ATS)/欧洲呼吸学会(ERS)根据FeNO水平将儿童嗜酸性气道炎症分为3级[9, 10]:<20 ppb为炎症轻或炎症控制良好,吸入性糖皮质激素(ICS)可以考虑减量或停药,20~35 ppb为气道炎症部分控制或结合临床确定气道炎症的存在与否,需继续目前ICS剂量或结合临床慎重考虑,>35 ppb为气道炎症持续存在或炎症未控制、ICS抵抗或剂量不足[11]。本研究结果示AS急性期组FeNO水平>35 ppb的患儿例数明显高于缓解期组,而对照组无一例>35 ppb,由此可见FeNO水平在一定程度上可反映哮喘炎症控制程度。本研究显示,AS组FeNO水平高于对照组,与国内外的观点相一致[5, 10],且AS急性期组FeNO水平高于缓解期组,提示FeNO水平随着气道炎症的减轻而降低。向莉等[5]曾指出FeNO水平与AS的控制水平相关。因此,测定FeNO水平可以辅助评价AS的控制水平。国内外关于1~3岁AS患儿FeNO水平的报道较少。有研究报道,1~3岁健康婴幼儿FeNO参考值中位数<15 ppb,ATS将儿童FeNO界值定为<20 ppb[9, 10]。但本研究中极少部分健康幼儿FeNO值能达到15 ppb,该标准是否适用于1~3岁幼儿有待探讨。最新文献将儿童FeNO参考值定为<15~20 ppb[12]。需进一步扩大样本研究健康幼儿FeNO水平的界值。
Hammermann等[13]认为EOS 产生的主要是碱性蛋白,抑制细胞对L-精氨酸的吸收,并且减少内源性NO在肺泡巨噬细胞和气管上皮细胞的合成,说明EOS 在哮喘发病中起重要作用。而本研究显示FeNO水平与EOS计数绝对值不相关,且本研究示AS急性期组与AS缓解期组的EOS计数绝对值差异无统计学意义,提示EOS计数与AS病情无相关性。相关文献曾提出在反映嗜酸性炎症方面FeNO测定比痰EOS计数测定更敏感[12],且证实FeNO水平与诱导痰、肺泡灌洗液、黏膜活检的EOS计数呈正相关。本研究显示FeNO水平与EOS计数不相关,考虑可能原因有:本研究样本量不够大;入组的患儿可能为非嗜酸性AS患儿;部分入组患儿可能为早期一过性AS。FeNO水平与外周血EOS计数的相关性有待进一步大样本研究,可结合诱导痰、肺泡灌洗液或支气管黏膜活检EOS计数检测进行研究。
本研究显示AS急性期、缓解期及健康儿童的肺功能参数差异无统计学意义,肺功能参数与AS病情不存在相关性,但目前肺功能是评估AS严重程度的主要方法之一,考虑与AS患儿年龄小、肺发育不完善,肺潮气量低有关。目前1~3岁幼儿AS的诊断仍存在争议,该组患儿可能为早期一过性喘息患儿,至学龄期可能不发展为AS,可进一步随访。目前也有报道FeNO水平与肺功能参数PEF、TEF75、TEF50、TEF25不相关的报道[14, 15]。因此,FeNO水平与肺功能的相关性有待进一步探讨。
2005年ATS与ERS规范了FeNO测定操作标准[16, 17, 18],单次在线呼气测定技术视为金标准,至少6岁以上儿童能掌握该技术[19],限制了在婴幼儿中的应用。近年衍生出另外两种测定技术:在线潮气呼气测定技术及离线潮气呼气测定技术,两项测定技术已得到国际认可,但研究中尽量选用同一种测定仪器,减少误差,不同仪器测得的FeNO值不同[12]。本研究采用的是无锡尚沃生物科技有限公司生产的纳库仑一氧化氮分析仪,运用离线潮气呼气测定技术,该技术适用于婴幼儿及不能完成在线测定的儿童,但离线潮气呼气技术尚未大范围推广应用。
总之,本研究显示1~3岁AS 患儿的FeNO水平高于健康幼儿,FeNO水平随着气道炎症的减轻而降低,提示测定FeNO水平可以辅助评价AS的控制水平。但本研究未观察到FeNO水平与外周血EOS及肺功能参数的相关性,需扩大样本量进一步研究。
| [1] | Alving K, Weitzberg E, Lundberg JM. Increased amount of nitric oxide in exhaled air of asthmatics[J]. Eur Respir J, 1993, 6(9): 1368-1370. |
| [2] | Lex C, Ferreira F, Zacharasiewicz A, et al. Airway eosinophilia in children with severe asthma: predictive values of noninvasive tests[J]. Am J Respir Crit Care Med, 2006, 174(12): 1286-1291. |
| [3] | Holz O, Mücke M, Zarza P, et al. Freezing of homogenized sputum samples for intermittent storage[J]. Clin Exp Allergy, 2001, 31(8): 1328-1331. |
| [4] | 葛春龙, 郝创利, 唐宁波, 等. 哮喘患儿呼出气一氧化氮及外周血嗜酸粒细胞的变化[J]. 中国当代儿科杂志, 2009, 11(12): 986-988. |
| [5] | 向莉, 付亚南, 李珍, 等. 不同控制水平的哮喘患儿呼出气一氧化氮浓度水平及其临床意义[J]. 中国当代儿科杂志, 2013, 15(1): 29-32. |
| [6] | 中华医学会儿科学分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童支气管哮喘诊断与防治指南[J]. 中华儿科杂志, 2008, 46(10): 745-753. |
| [7] | 李昌崇. 支气管哮喘[M]//沈晓明, 王卫平. 儿科学. 第七版. 北京: 人民卫生出版社, 2008: 266-272. |
| [8] | Douwes J, Gibson P, Pekkanen J, et al. Non-eosinophilic asthma: importance and possible mechanisms[J]. Thorax, 2005, 57(7): 643-648. |
| [9] | Paro Heitor ML, Bussamra MH, Saravia Romanholo BM, et al. Exhaled nitric oxide for monitoring childhood asthma inflammation compared to sputum analysis, serum interleukin sand pulmonary function[J]. Pediatr Pulmonol, 2008, 43(2): 134-141. |
| [10] | Dweik RA, Boggs PB, Erz urum SC, et al. An official ATS clinical practice guideline: interpretation of exhaled nitirc oxide levels(FENO) for clinical applications[J]. Am J Respir Crict Care Med, 2011, 184(5): 602-615. |
| [11] | Global Initiative for Asthma (GINA). Global strategy for asthma management and prevention[EB/OL]. Updated 2011, URL: Http://www.gina asthma.org. |
| [12] | Bjermer L, Alving K, Diamant Z, et al. Current evidence and future research needs for FeNO measurement in respiratory diseases[J]. Respir Med, 2014, 108(6): 830-841. |
| [13] | Hammermann R, Hirschmann J, Hey C, et al. Cationic proteins inhibit L-arginine uptake in rat alveolar macrophages and tracheal epithelial cells.Implications for nitric oxide synthesis[J]. Am J Respir Cell Mol Biol, 1999, 21(2): 155-162. |
| [14] | 张晗, 尚云晓, 舒林华, 等. 6-14 岁健康儿童呼出气体一氧化氮水平及其与肺功能的相关性[J]. 实用儿科临床杂志, 2012, 27(11): 854-886. |
| [15] | Covar RA, Szefler SJ, Martin RJ, et al. Relations between exhaled nitric oxide and measures of diseases activity among children with mild-to-moderate asthma[J]. J Pediatr, 2003, 142(5): 469-475. |
| [16] | American Thoracic Society; European Respiratory Society. ATS/ERS recommendations for standardized procedures for the online and offline measurement of exhaled lower respiratory nitric oxide and nasal nitric oxide, 2005[J]. Am J Respir Crit Care Med, 2005, 171(8): 912-930. |
| [17] | Horvath I, de Jongste JC. Exhaled nitric oxide in infants: a marker of inflammation[J]. Eur Respir Soc Mon, 2010, 49: 56- 70. |
| [18] | Cobos Barroso N, Pérez-Yarza EG, Sardón Prado O, et al. Exhaled nitric oxide in children: a noninvasive marker of airway inflammation[J]. Arch Bronconeumol, 2008, 44(1): 41-51. |
| [19] | Hylke H, Marianne L, Franka H, et al. Reference values of exhaled nitric oxide in healthy children 1-5 years using off-line tidal breathing[J]. Pediatr Pulmonol, 2014, 49(3): 291-295. |
 2015, Vol. 17
2015, Vol. 17