冠状动脉瘘(coronary artery fistulae, CAF)是最常见的冠状动脉先天性畸形[1],其发生部位可在冠状动脉主干或分支与任何左右侧心腔及胸腔大血管之间[2, 3]。根据造影结果可将CAF分为远端型和近端型,其中远端型常可见多支正常冠脉分支、术后易出现血栓并发症,导致不同类型CAF的封堵方法、术后血栓发生率及术后抗凝方案的选择均存在区别[4]。我国已有数家大型心血管中心开展CAF的介入封堵治疗[5, 6, 7],然尚无根据CAF类型进行封堵治疗和差异化抗凝治疗的报道。本研究回顾性分析单中心介入封堵治疗CAF患儿的临床资料,以研究不同类型CAF介入封堵治疗近中期疗效和差异化抗凝治疗的必要性。
1 资料与方法 1.1 研究对象选取2006年1月至2014年1月在我院确诊并接受介入封堵治疗的CAF患儿12例为研究对象,年龄均≤14岁(范围1~158个月),其中男8例,女4例。CAF诊断标准参考文献[8]。合并需胸外科手术治疗的其他先天性心血管疾病患儿除外。本研究获得医院医学伦理委员会批准和家长书面知情同意。
1.2 研究资料收集收集入组患儿的以下临床资料:(1)术前术后病历、手术记录、门诊病历;(2)术前术后心脏彩超、心电图、胸片、心肌酶学检查结果。
根据术前病历资料录入各患儿年龄、性别、呼吸道感染病史、纽约心功能分级[9]、心脏杂音的性质、心电图改变和合并症。从术前心脏彩超、胸片检查结果中收集术前左心室射血分数、病变冠状动脉起始段直径、肺动脉收缩压和心胸比。
根据术中造影结果将CAF进行分型,并记录CAF累及血管的形态、最大直径、瘘口直径、起源、注入心腔或大血管;根据手术记录收集肺循环/体循环血流量比值(Qp/Qs)、封堵材料、封堵部位和导管封堵途径。
术后24 h、1月、3月、6月、12月规律随访,之后12~24月随访1次,收集患儿介入封堵术后抗凝方案,包括药物选择、剂量、用药途径、疗程、不良反应。血栓形成相关随访项目包括胸痛等症状、心电图改变、心脏彩超室壁运动、心肌酶谱、冠脉造影。记录左心室射血分数、病变冠状动脉起始段直径、肺动脉收缩压和心胸比。
1.3 CAF分型标准近端型CAF起源于冠状动脉主干前1/3段,远端型CAF起源于冠状动脉主干中1/3段和后1/3段[4];CAF病变血管最大直径≤5 mm者为细小型,病变血管最大直径≥10 mm为大型,病变血管最大直径6~9 mm为中型[10]。
1.4 统计学分析采用SPSS 13.0统计软件对数据进行统计分析,计量资料用均数±标准差( x±s)表示,多组比较采用单因素方差分析,组间两两比较采用SNK-q检验,P<0.05为差异有统计学意义。
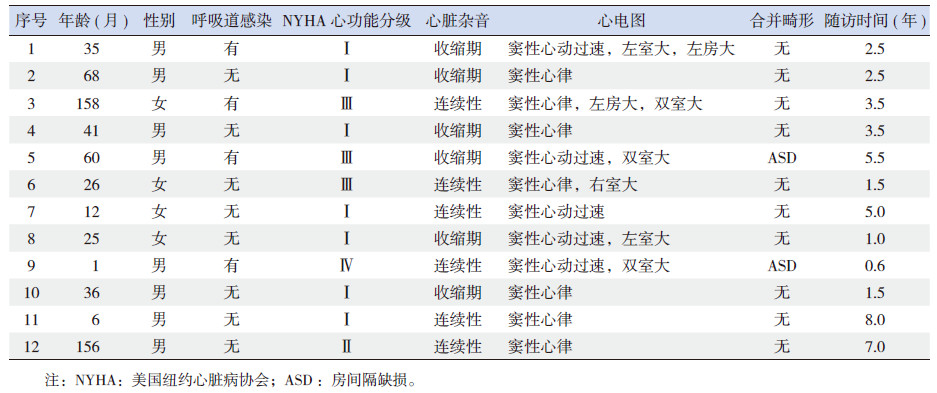
2 结果 2.1 术前评估12例患儿体查均可闻及心脏杂音;就诊原因包括呼吸困难合并反复呼吸道感染(3例)、反复呼吸道感染(1例)、呼吸困难(2例)、发育迟缓(3例)、体查发现心脏杂音(3例)。纽约心脏病协会(NYHA)心功能分级[9]分别为Ⅰ级(7例)、Ⅱ级(1例)、Ⅲ级(3例)、Ⅳ级(1例)。病历中无心前区疼痛、心肌酶升高等异常描述。心电图显示窦性心动过速5例,左房增大并左室增大1例,左房增大并双室增大1例,双室增大2例,左室增大1例,右室增大1例(表 1)。心脏彩超均可见注入心腔异常血流信号,病变冠状动脉起始端增粗、扩张,左室射血分数增高;超声测得肺动脉收缩压35±20 mm Hg(范围26~55 mm Hg);胸片示心胸比0.64±0.10。见表 2。
| 表 1 患儿临床资料 |
| 表 2 患儿心脏彩超、胸片结果 |
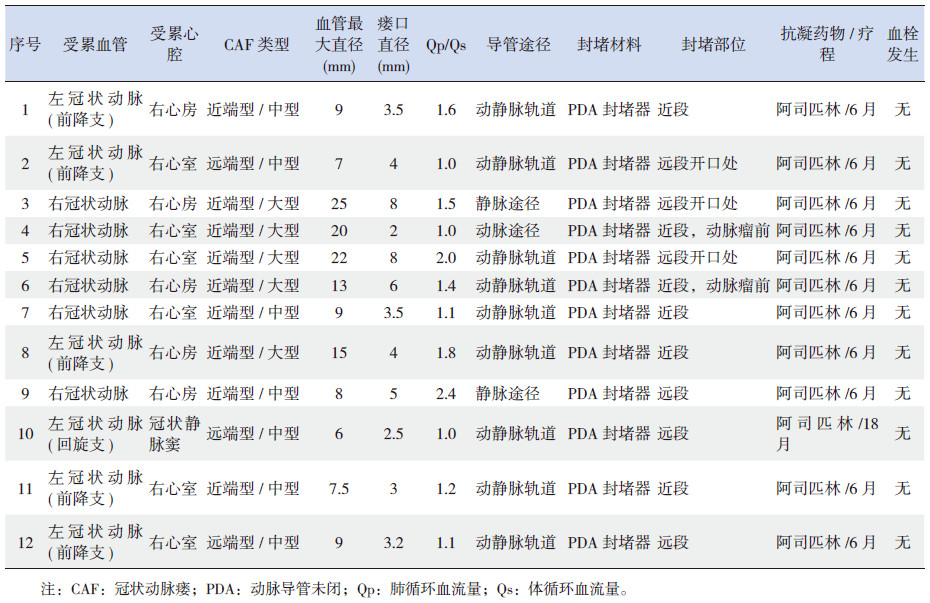
入选患儿均在全麻下接受心导管造影术。手术过程主要包括穿刺股动、静脉,肝素化(100 u/kg),升主动脉和/或选择性冠状动脉造影,根据造影结果分型,2例左冠状动脉(前降支)-右心房瘘,3例左冠状动脉(前降支)-右心室瘘,3例右冠状动脉-右心房瘘,3例右冠状动脉-右心室瘘,1例左冠状动脉(回旋支)-冠状静脉窦瘘。冠状动脉瘘口直径4.4±2.0 mm(范围2~8 mm),冠状动脉瘘最大直径12.5±6.5 mm(范围6.0~25.0 mm)。联合分型结果示近端型/中型4例,近端型/大型5例,远端型/中型3例。见表 3,图 1~3。
| 表 3 CAF 解剖形态及心导管资料 |
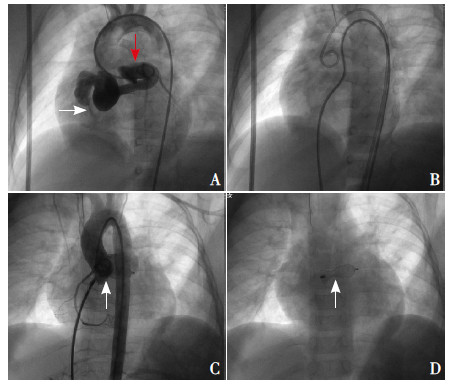 |
图 1 近端型/ 大型左冠状动脉前降支- 右心房瘘 病例8,患儿女,25 个月。A:正位主动脉根部造影,左冠状动脉 前降支(红色箭头)迂曲、扩张、动脉瘤形成,瘘口位于右心房(白 色箭头);B:建立动静脉轨道;C:封堵前降支近端(箭头所示), 复查造影无残余瘘;D:封堵器(箭头所示)释放后正位片。 |
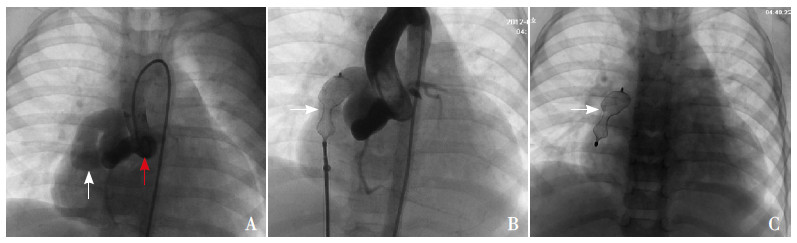 |
图 2 近端型/ 大型右冠状动脉- 右心房瘘 病例6,患儿女,26 个月。A:正位主动脉根部造影,右冠状动脉(红 色箭头)扩张、迂曲,动脉瘤形成,近端有分支血管发出,瘘口位于右心房(白色箭头);B:封堵右冠状动脉远端(箭头所示), 复查造影无残余瘘,近端分支显影良好;C:封堵器(箭头所示)释放后正位片。 |
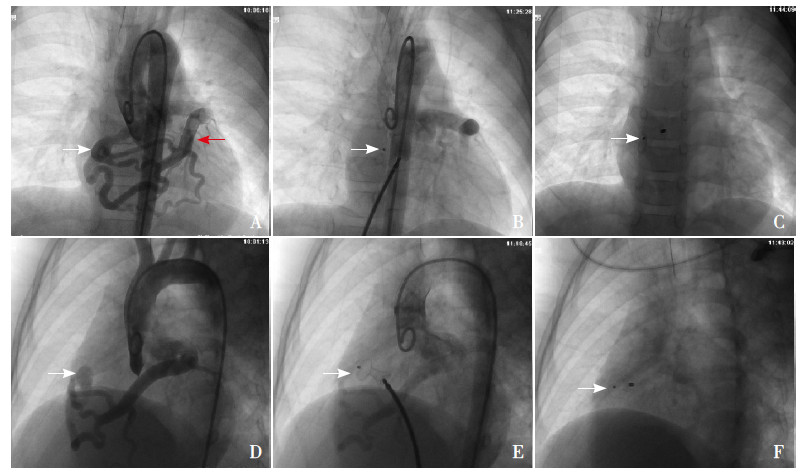 |
图 3 远端型/ 中型左冠状动脉前降支- 右心室瘘并右冠状动脉缺如 病例2,患儿男,68 个月。A:正位主 动脉根部造影,冠状动脉瘘起源于左冠状动脉前降支(红色箭头),瘘口前多个分支血管,瘘口位于右心室(白色箭头);B: 封堵后正位升主动脉造影;C:封堵器(箭头所示)释放后正位片;D :侧位主动脉根部造影,三条分支血管远端连接瘘口(箭 头所示);E:封堵后升主动脉造影,前降支远端分支无栓塞,封堵器(箭头所示)处无残余瘘;F:封堵器(箭头所示)释 放后侧位片。 |
封堵前肺动脉平均压31±12 mm Hg(范围21~53 mm Hg),Qp/Qs为1.4±0.5(1.0~2.4)。根据分型选择封堵位置,9例近端型CAF分别封堵近段(6例,其中2例封堵近端动脉瘤前狭窄段)(图 1)、远段(3例,其中 2例封堵远段开口于心腔处)(图 2);远端型CAF分别封堵远段(2例)和远段开口于心腔处(1例)(图 3)。根据封堵部位血管直径选择封堵器型号,封堵器直径较封堵部位血管直径大50%至100%。根据CAF大小及轨道建立的可及性选择封堵途径,12例患儿分别经动静脉轨道途径(9例)、静脉途径(2例)、动脉途径(1例)封堵。 2例患儿合并房间隔缺损,1例手术过程中同时行房间隔缺损封堵术,1例暂不需手术治疗。封堵后复查肺动脉平均压23±13 mm Hg(范围15~34 mm Hg)。封堵即刻造影显示1例患儿存在微量残余瘘,余11例患儿均无血流通过封堵器,即刻封堵成功率92%。见表 3。
2.3 随访结果平均随访时间3.5±2.4年(0.6~8.0年)。所有患儿术后当天开始口服阿司匹林,剂量每日3~5 mg/kg,每日顿服,近端型/大型、近端型/中型、远端型/中型CAF患儿疗程均为6个月,病例10为左冠状动脉(回旋支)-冠状静脉窦瘘,联合分型为远端型/中型,术后口服阿司匹林18个月。所有患儿随访过程中无胸痛、呼吸困难表现;心电图未显示ST-T改变、Q波、心律失常;心脏彩超未发现室壁运动异常;术后各随访时间点常规复查心肌酶未见异常。服用阿司匹林期间随访病历未见皮肤瘀点瘀斑、胃肠道出血、恶心、呕吐、肝肾功能异常、过敏等药物不良反应记录。
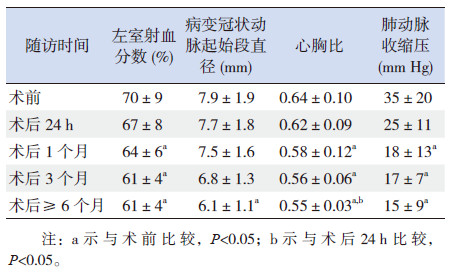
胸片、心脏彩超未显示封堵器移位、脱落,心脏彩超未显示心腔异常血流信号;术前反复呼吸道感染患儿术后发病次数明显减少;4例合并心功能Ⅱ~Ⅳ级患儿术后心衰症状改善。术后1个月左心室射血分数、心胸比较术前明显下降(P<0.05),术后6个月及以后接近正常值;术后6个月后病变冠状动脉起始段直径与术前相比有下降(P<0.05),术前至术后3个月各时间点测量值差异无统计学意义(P>0.05);术后1个月及以后各时间点肺动脉收缩压较术前下降,差异有统计学意义(P<0.05)。见表 2。
3 讨论CAF多样化的临床表现主要取决于病变血管大小、注入心腔、年龄等因素[11, 12],中型和大型CAF常合并心衰、胸痛等建议予以闭合治疗[2]。介入封堵治疗因其创伤小、恢复快等特点已成为大部分CAF患儿治疗的首选方式。CAF介入封堵并发症主要包括冠脉血栓、残余瘘、复发瘘和介入治疗并发症等,其中冠脉血栓已成为CAF术后的重要随访项目,其高危因素主要包括远端型、大型、注入冠状静脉窦、高龄[4, 13, 14, 15]。
Gowda等[14]的研究结果总结了16例CAF闭合术后随访结果,患者年龄1月至56岁,4例远端型/大型CAF患者有3例分别于术后12 h、10月、41年发生急性心肌梗死,复查造影发现闭合相关血管出现血栓形成甚至完全闭塞;远端型/中型CAF闭合术后病变血管逐渐恢复至正常形态,未见血栓形成;部分近端型CAF闭合术后造影显示近端血管血栓形成,但尚未见血栓逆行封堵病变血管开口前血管;提示远端型/大型CAF闭合术后血栓事件的风险高于其他类型CAF。本组病例年龄1~158个月,9例近端型,3例远端型(中型病变),术后口服阿司匹林抗凝,11例持续用药6个月,1例远端型左冠状动脉回旋支-冠状静脉窦瘘患儿术后一直服用阿司匹林,所有患儿随访期间无血栓事件、无阿司匹林相关不良反应表现。对比以上研究结果显示近端型、远端型/中型CAF介入封堵治疗血栓事件风险低于远端型/大型CAF,儿童期予闭合治疗近中期血栓事件率低。
封堵位置可能是远端型CAF闭合后血栓事件的高危因素之一,为避开病变冠脉的正常分支,远端型CAF推荐封堵病变血管远端[14],远端封堵可导致近端血管腔血流速度减慢、血流瘀滞,封堵近端血管扩张明显时血流瘀滞更为严重,导致远端型/大型CAF封堵后出现血栓事件发生率明显高于其他类型CAF,封堵时正常细小分支的误闭则可能是远端型CAF出现围术期血栓事件的重要因素[4]。近端型CAF极少发出分支,常可选择近端封堵,术后随访造影显示封堵近端血栓形成[4, 14],但未见血栓逆行封堵病变血管开口前血管,推测与封堵后流入病变血管血液减少、开口前血管内血流速度增快不易出现血流瘀滞相关。注入冠状静脉窦是CAF闭合术后血栓事件的高危因 素 [16] ,本研究1例回旋支-冠状静脉窦瘘,长期阿司匹林治疗,无血栓发生。以上结果提示儿童期行CAF介入封堵术需抗凝治疗和长程规律随访,然而抗凝药物的选择、疗程目前尚需进一步研究。
儿童期CAF分流部位在右心系统且瘘口较大时,常合并心力衰竭表现[17],部分此期无症状患儿到20岁后常开始出现心衰、胸痛等症状[2, 16]。本研究均为大中型CAF,采用不同封堵方式和位点进行封堵后随访显示心衰症状改善、呼吸道感染频次下降、血流动力学指标改善,术后随访未出现残余瘘、复发瘘、介入相关并发症。提示儿童期CAF封堵治疗对于近中期心衰症状、呼吸道感染症状、血流动力学指标改善有明确效果。
综上所述,儿童期近端型和远端型/中型CAF封堵治疗近中期疗效确切,术后阿司匹林治疗可预防近中期血栓事件,但阿司匹林用药疗程需进一步研究;不同类型 CAF封堵术后远期血栓事件发生率及原因需进一步明确。
| [1] | De Wolf D, Vercruysse T, Suys B, et al. Major coronary anomalies in childhood[J]. Eur J Pediatr, 2002, 161(12): 637- 642. |
| [2] | Latson LA. Coronary artery fistulas: how to manage them[J]. Catheter Cardiovasc Interv, 2007, 70(1): 110-116. |
| [3] | 刘建平, 汪钢, 王伟宪, 等. 儿童先天性冠状动脉心腔瘘的诊断及外科治疗[J] . 中国当代儿科杂志, 2002, 4(6): 482-484. |
| [4] | Gowda ST, Forbes TJ, Singh H, et al. Remodeling and thrombosis following closure of coronary artery fistula with review of management: large distal coronary artery fistulato close or not to close?[J]. Catheter Cardiovasc Interv, 2013, 82(1): 132-142. |
| [5] | 高伟, 周爱卿, 余志庆, 等. 儿童先天性冠状动脉瘘- 介入治疗和结果[J] . 介入放射学杂志,2006, 1(51): 648-651. |
| [6] | 徐亮, 徐仲英, 蒋世良, 等. 十三例小儿先天性冠状动脉瘘的介入治疗[J] . 中国介入心脏病学杂志, 2010, 19(4): 195- 199. |
| [7] | 王树水, 张智伟, 李渝芬, 等. 经导管介入法治疗小儿先天性冠状动脉瘘9 例[J]. 中国实用儿科杂志, 2005, 20(10): 591- 593. |
| [8] | 朱鲜阳. 先天性冠状动脉瘘的介入治疗[M]//戴汝平, 高伟. 先天性心脏病与瓣膜病介入治疗. 沈阳: 辽宁科技出版社, 2007:103-109. |
| [9] | Yancy CW, Jessup M, Bozkurt B, et al. 2013 ACCF/AHA guideline for the management of heart failure: executive summary: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines[J]. Circulation, 2013, 128(16): 1810-1852. |
| [10] | 姚青, 宋治远. 先天性冠状动脉瘘的介入治疗现状[J] . 心血管病学进展, 2010, 31(3): 659-661. |
| [11] | Bartoloni G, Giorlandino A, Calafiore AM, et al. Multiple coronary artery-left ventricular fistulas causing sudden death in a young woman[J]. Hum Pathol, 2012, 43(9): 1520-1523. |
| [12] | Majidi M, Shahzamani M, Mirhoseini M. Clinical features of coronary artery fistula[J]. J Tehran Heart Cent, 2011, 6(3): 158- 162. |
| [13] | Jama A, Barsoum M, Bjarnason H, et al. Percutaneous closure of congenital coronary artery fistulae: results and angiographic follow-up[J]. JACC Cardiovasc Interv, 2011, 4(7): 814-821. |
| [14] | Gowda ST, Latson LA, Kutty S, et al. Intermediate to long-term outcome following congenital coronary artery fistulae closure with focus on thrombus formation[J]. Am J Cardiol, 2011, 107(2): 302-308. |
| [15] | Latson L. Taking the high road to a coronary artery fistula[J]. Catheter Cardiovasc Interv, 2013, 81(4): 738-739. |
| [16] | Valente AM, Lock JE, Gauvreau K, et al. Predictors of longterm adverse outcomes in patients with congenital coronary artery fistulae[J]. Circ Cardiovasc Interv, 2010, 3(2): 134-139. |
| [17] | Khan MD, Qureshi SA, Rosenthal E, et al. Neonatal transcatheter occlusion of a large coronary artery fistula with Amplatzer duct occlude[J]. Catheter Cardiovasc Interv, 2003, 60(2): 282-286. |
 2015, Vol. 17
2015, Vol. 17