新生儿败血症是指新生儿期病原体侵入血循 环并在其中生长繁殖,产生毒素所造成的全身严 重感染性疾病。新生儿败血症起病急,早期无特 异性临床表现,常被误诊和漏诊,其发生率约占 活产婴儿的1‰ ~5‰,病死率占新生儿败血症患 儿的5%~20%[1]。目前微生物培养仍然是诊断新生儿败血症的金标准,但需时较长(48~72 h),血 培养阳性率低[2],样本量不足,给新生儿败血症 早期诊断带来一定的困难。国内外学者致力于探 索更加敏感的败血症早期诊断指标,如降钙素原 (PCT)、白介素-6(IL-6)、肿瘤坏死因子(TNF) 等,但其在临床中的广泛应用受到一定的限制。
在发展中国家,诊断新生儿败血症的指标仍 以外周血白细胞(WBC)计数和分类、C 反应蛋 白(CRP)及血培养为主。许多资料证明CRP 是 目前应用较广泛的感染标志物,但对于新生儿败 血症而言,仍是一个非特异性指标,且需建立胎龄、 年龄相应的CRP 参考值[3]。中性粒细胞是WBC 的 重要组成成分,全身细菌感染时,WBC 计数与中 性粒细胞百分比常升高,但在新生儿阶段,日龄 7 d 后,中性粒细胞百分比随日龄增加而减小,尚 不能建立一个相对恒定的参考值来诊断新生儿败 血症,故对中性粒细胞百分比在新生儿败血症中 价值的研究较少。在新生儿败血症中,血小板大 量活化和消耗,巨核细胞被反馈激活,产生更多 新生未成熟的血小板,此类血小板体积大,因而 导致平均血小板体积(MPV) 增大。有研究表明 MPV 对新生儿败血症的早期诊断有重要意义,但 其灵敏度较CRP 低[4]。对于经济相对落后的地区, 经济、快捷、简便的实验室检测指标是相对实用 的,中性粒细胞百分比及MPV 是血常规中常规检 测项目,本文通过回顾性分析中性粒细胞百分比 及MPV 的水平变化,旨在寻找多个实验室检测指 标,为临床诊断新生儿败血症提供一定的线索。 1 资料与方法 1.1 研究对象
选取2010 年1 月至2014 年5 月重庆医科大 学附属儿童医院新生儿诊治中心收治的败血症患 儿315 例为研究对象,日龄7~30 d,所有患儿发 病时间超过7 d 且院外未使用抗生素治疗,除外有 严重先天畸形者。依照诊断依据不同将315 例败 血症患儿分为血培养阳性组(n=207) 和临床诊断 组(n=108);另选取同期于本院新生儿诊治中心 收治的非感染性疾病患儿(无感染症状及临床指 标为阴性)132 例为对照组。 1.2 诊断标准
根据2003 年中华医学会儿科学分会新生儿学 组制定的新生儿败血症诊疗方案[5],(1)确定诊断: 具有临床表现并符合下列任1 条:①血培养或无 菌体腔内培养出致病菌;②如果血培养标本培养 出条件致病菌,则必须与另1 次(份)血,或无 菌体腔内,或导管头培养出同种细菌。(2)临床 诊断:具有临床表现且符合以下任1 条:①非特 异性检查≥ 2 项;②血标本病原菌抗原或DNA 检 测阳性。 1.3 方法
各组患儿在抗生素使用前,无菌法采集外周 静脉血2~3 mL,用于血常规、CRP 及血培养检测。 采用散射比浊法检测血清中CRP 水平;血常规采 用美国雅培全自动血液分析仪(AbbottCD-1600、 AbbottCD-1700) 进行检测; 血培养使用 MicroscanwalkAWAY-40 全自动细菌鉴定仪及法国 miniVITAL 全自动血液培养仪检测。记录所有研究 对象的易感因素、临床表现、血培养及血常规结果。 1.4 统计学分析
采用SPSS 17.0 统计软件对数据进行统计学分 析。正态性分布计量资料采用均数± 标准差(x±s) 表示,多组间比较采用方差分析,组间两两比较 采用SNK-q 检验;计数资料采用例数表示,多组 间比较采用卡方检验。采用受试者工作特征曲线 (receiver operating characteristic curve,ROC 曲线) 对CRP、中性粒细胞百分比和MPV 对新生儿败血 症的诊断价值进行分析。P<0.05 为差异有统计学 意义。 2 结果 2.1 各组患儿一般情况
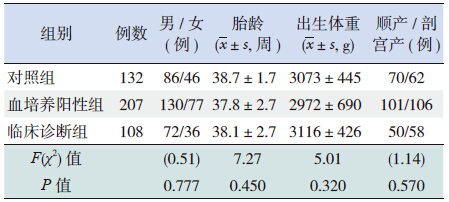
各组患儿在性别、胎龄、出生体重和分娩方式 等方面比较差异均无统计学意义(P>0.05),见表 1。
| 表 1 各组患儿一般资料比较 |
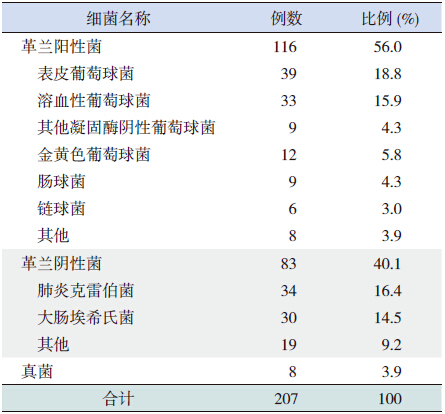
在血培养阳性组207 例患儿中,检出革兰阳 性菌116 例(56.0%),革兰阴性菌83 例(40.1%), 真菌8 例(3.9%)。其中常见的细菌有表皮葡萄 球菌(39 例,18.8%)、肺炎克雷伯菌(34 例, 16.4%)、溶血性葡萄球菌(33 例,15.9%)和大肠埃希氏菌(30 例,14.5%)。见表 2。
| 表 2 207 例血培养阳性患儿检出结果 |
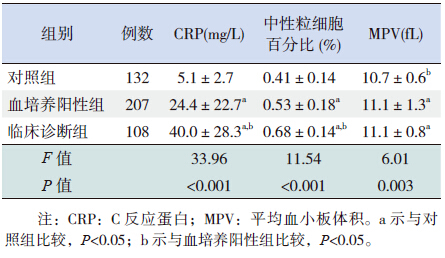
血培养阳性组和临床诊断组CRP 水平、中性 粒细胞百分比及MPV 均较对照组增高(P<0.05); 临床诊断组患儿CRP 水平及中性粒细胞百分比较 血培养阳性组增高(P<0.05)。见表 3。
| 表 3 各组CRP 水平、中性粒细胞百分比及MPV 结果比较 |
ROC 曲线分析结果显示:CRP 的最佳诊断 截点为8.5 mg/L 时,敏感度为74.6%,特异度为 92.0%,曲线下面积(AUC)为0.892;中性粒细 胞百分比的最佳诊断截点为0.53 时,敏感度为 64.4%,特异度为83.8%,AUC 为0.776;MPV 的 最佳诊断截点为11.4 fL 时,敏感度为40.5%,特 异度为88.4%,AUC 为0.635。见图 1。
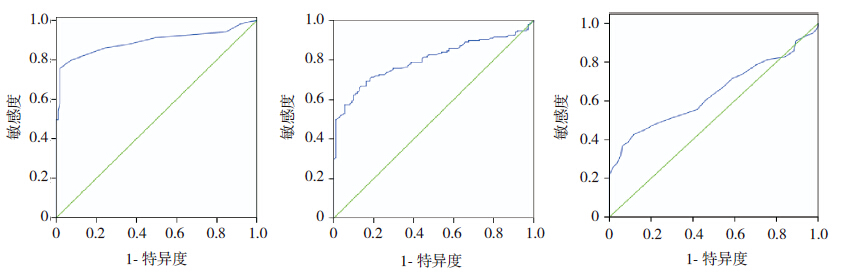 |
图 1 ROC 曲线分析从左至右依次为C 反应蛋白、中性粒细胞百分比及平均血小板体积对诊断新生儿败血症的ROC 曲线分析图。 |
新生儿败血症起病急,临床表现不典型,病 原菌培养阳性是诊断的金标准,但其结果受培养技 术、污染、样本量及抗生素应用等因素影响而受限。 在病原菌结果出来以前就已经根据经验加用了抗 生素,从而增加了不必要的抗生素应用和耐药菌 株的出现,早期确诊、治疗对改善患儿预后有极大帮助。多中心研究表明,凝固酶阴性葡萄球菌 都是发达国家和发展中国家新生儿晚发型败血症 的主要病原菌[6-8],其构成比有逐年上升的趋势[9]。 本研究检出的血培养病原菌中革兰阳性菌(56.0%) 较革兰阴性菌(40.1%)和真菌(3.9%)比例高, 主要的致病菌为凝固酶阴性葡萄球菌(39.0%)和 肺炎克雷伯菌(16.4%)。而在Watson 等[10] 的研 究中真菌的构成比相对较高,为10%。
各种实验室指标在新生儿败血症中的敏感度 范围波动在30%~90%[11],其中CRP 广泛应用于临 床,对诊断新生儿败血症有较好的指导意义,CRP 是一种急性时相蛋白,能激活补体系统、促进吞 噬并具有其他的免疫调控作用。在IL-1、TNF,尤 其是在IL-6 的刺激下CRP 急剧上升,24~48 h 达 峰值后,随着炎症的控制而下降[12-14]。有研究显示 CRP 在诊断新生儿严重细菌感染时,敏感度、特 异度较PCT 低[15],在败血症患儿疾病早期,CRP 含量与血中PCT 呈明显的正相关[16],因CRP 检测 在临床上相对经济实用,故应用较为广泛,动态 观察CRP 的变化可反映炎症的强度和组织受累的 程度,对监测药物的疗效及发现并发症是很有用 的[8, 17]。国外Kocabas 等[18] 报道当CRP 取10 mg/L 时,其敏感度、特异度分别为80.8% 和100%。本 文通过绘制ROC 曲线,得到CRP 的最佳截断值为 8.5 mg/L,其敏感度度、特异度分别为74.6% 和 92.0%,结果显示CRP 检测是一种快捷、经济的监 测感染的方法,实用性强,但不能作为诊断新生 儿败血症的唯一实验室指标。
在新生儿期间,生后4~6 d 时中性粒细胞比例 与淋巴细胞比例约相等,然后,中性粒细胞百分 比继续下降,至1~2 岁时淋巴细胞约占0.60,中 性粒细胞约占0.35。在正常婴儿中,日龄为7 d、 14 d 及1 个月时的中性粒细胞百分比均值分别为 45%、40% 及35%,因中性粒细胞百分比随着日 龄有着动态的变化,所以国内外对其在新生儿败 血症中的诊断价值研究较少。本研究中分析日龄 7 d 后的新生儿败血症患儿的中性粒细胞百分比水 平变化,取中性粒细胞百分比为0.53 时,其敏感度、 特异度分别为64.4% 和83.8%。从数值上看,中性 粒细胞百分比的敏感度、特异度较CRP 低,诊断 价值不如CRP。但血常规是一项基层医疗机构可 开展的廉价、简单的检查方法,一旦考虑诊断新生儿败血症,几乎都会有血常规的检测,中性粒 细胞百分比也是其中的必备项目,有需血量少, 可重复性强等优点。陈小杰等[19] 报道血CRP 与中 性粒细胞百分比显著相关,提示两者均为诊断细 菌感染的较好指标。由于炎症产物的作用,可使 骨髓内储存的中性粒细胞大量释放而使外周血中 性粒细胞数目显著增高[20-21],有利于更多的中性 粒细胞进入炎症区域。日龄大于7 d 的正常新生儿 中性粒细胞百分比随着时间的增加而减小,当以 0.53 作为一个诊断线索时,可以相对提高新生儿 败血症的特异度,减少误诊率。然而,中性粒细 胞减少可出现在下列情况:任何细菌感染都可导 致急性中性粒细胞减少,其为短暂(6~12 h)、正 常的反应;胎儿生长受限和/ 或母亲高血压或糖尿 病是早产儿中性粒细胞减少最常见的病因;在严 重感染时,由于骨髓耗尽,混合形态的形成有限。 这些因素都会对研究结果造成一定影响,临床医 生需结合患儿基本情况综合考虑。
MPV 的测定起始于20 世纪70 年代,现已成 为临床常规检测项目,在健康人群中PLT 和MPV 呈非直线负相关关系[22]。在骨髓功能正常时, MPV 增大提示周围PLT 破坏增加及骨髓代偿性增 生,从而形成大量的新生PLT 释放入血液循环中, 进而可以评估PLT 的代谢状态。本研究结果得到 MPV 的最佳截断值为11.4 fL,其敏感度、特异度 分别为40.5% 和81.2%。Guclu 等[23] 报道:MPV 的最佳截断值为8 fL,其敏感度为53.47%,特异 度为87.41%。Catal 等[24] 也有研究显示,在MPV 取10.35 fL 时,其在诊断新生儿败血症的敏感度、 特异度分别为97.8% 和78.7%;在区分败血症患 儿严重程度上,MPV 取10.75 fL,敏感度、特异度 分别为95.2% 和84.9%。国内也有类似的实验研 究,但敏感度、特异度都较高,分别为66.67% 和 91.67%[25]。相比而言,本研究结果MPV 的敏感度、 特异度都较低,可能与本研究为非多中心前瞻性 研究且选取的对照组患儿为非正常新生儿有关。 研究结果虽得到感染组患儿MPV 较对照组患儿增 高,但其敏感度低,漏诊不可避免。MPV 结果的 获得相对简便、经济、快捷,临床医师在全面评 估患儿临床表现的同时,可结合MPV 水平变化, 为新生儿败血症的早期诊治提供一定线索。
本研究的局限性在于:(1)新生儿期间,中性粒细胞百分比在日龄7 d 后,随着时间的增加而 减少,单用一个截断值,只能为新生儿败血症提 供线索,不能作为一个诊断界值,其临床应用受 到限制;(2)本研究样本量有限,缺乏同日龄试 验组与对照组新生儿的中性粒细胞百分比的比较, 不能得出不同日龄的败血症患儿中性粒细胞百分 比的诊断值,尚需进一步扩大样本量进行分析; (3)本研究是基于单中心的回顾性病例对照研究, 对照组患儿为非正常新生儿,其研究结果和适用 性仍值得推敲,尚有待多中心、前瞻性的研究进 一步求证。
新生儿败血症是新生儿死亡的主要原因之一, 早期诊断和治疗对于改善患儿预后有极大帮助, 许多研究已经深入分子水平,但其广泛应用于临 床尚需进一步研究。CRP 是临床广泛应用的实验 室指标,对新生儿败血症的诊断及治疗都有很大 的指导意义。同时,中性粒细胞百分比及MPV 对 于血容量相对小的新生儿,因其简便易行,需血 量少,可重复性强,基层医院也具备检测能力等 优点,虽不能作为新生儿败血症的实验室诊断指 标,但可以为临床医师诊断新生儿败血症提供一 定的线索,减少新生儿败血症的误诊、漏诊率。
| [1] | Rodwell RL, Taylor KM, Tudehope DI, et al. Hematologic scoring system in early diagnosis of sepsis in neutropenic newborns[J]. Pediatr Infect Dis J, 1993, 12(5): 372-376. |
| [2] | Stefanovic IM. Neonatal sepsis[J]. Biochem Med (Zagreb), 2011, 21(3): 276-281. |
| [3] | Chiesa C, Natale F, Pascone R, et al. C reactive protein and procalcitonin: reference intervals for preterm and term newborns during the early neonatal period[J]. Clin Chim Acta, 2011, 412 (11-12): 1053-1059. |
| [4] | Aydin B, Dilli D, Zenciroglu A, et al. Mean platelet volume and uric acid levels in neonatal sepsis[J]. Indian J Pediatr, 2014, 81(12): 1342-1346. |
| [5] | 中华医学会儿科学会新生儿学组. 新生儿败血症诊疗方案[J]. 中华儿科杂志, 2003, 41(2): 897-899. |
| [6] | Isaacs D; Australasian Study Group For Neonatal Infections. A ten year, multicentre study of coagulase negative staphylococcal infections in Australasian neonatal units[J]. Arch Dis Child Fetal Neonatal Ed, 2003, 88(2): F89-F93. |
| [7] | Hira V, Sluijter M, Estevao S, et al. Clinical and molecular epidemiologic characteristics of coagulase-negative staphylococcal bloodstream infections in intensive care neonates[J]. Pediatr Infect Dis J, 2007, 26(7): 607-612. |
| [8] | Tallur SS, Kasturi AV, Nadgir SD, et al. Clinico-bacteriological study of neonatal septicemia in Hubli[J]. Indian J Pediatr, 2000, 67(3): 169-174. |
| [9] | Stroll BJ, Hansen NI, Sanchez PJ, et al. Early onset neonatal sepsis: the burden of group B Streptococcal and E.coli disease continues[J]. Pediatrics, 2011, 127(5): 817-826. |
| [10] | Watson RS, Carcillo JA, Linde-Zwirble WT, et al. The epidemiology of severe sepsis in children in the United States[J]. Am J Respir Crit Care Med, 2003, 167(5): 695-701. |
| [11] | Hofer N, Zacharias E, Muller W, et al. An update on the use of C-reactive protein in early-onset neonatal sepsis: Current insights and new tasks[J]. Neonatology, 2012, 102(1): 25-36. |
| [12] | Zimmerman MA, Selzman CH, Cothren C, et al. Diagnostic implications of C-reactive protein[J]. Arch Surg, 2003, 138(2): 220-224. |
| [13] | Lee KH, Hui KP, Tan WC. Thrombocytopenia in sepsis: a predictor of mortality in the intensive care unit[J]. Singapore Med J, 1993, 34(3): 245-246. |
| [14] | Xavier SL, Franciscols LS. 儿童细菌感染的急性期反应及其临床表现[J]. 国外医学(儿科学分册), 1993, 12(1): 83-87. |
| [15] | National Collaborating Centre for Women's and Children's Health, Commissioned by the National Institute for Health and Clinical Excellence. Feverish illness in children: assessment and initial management in children younger than 5 years[M]. London: RCOG Press, 2013: 168-173. |
| [16] | 刘雪漫, 余健, 罗莉漫. 新生儿败血症血清降钙素原的动态改变[J].中国当代儿科杂志, 2001, 6(3): 221-223. |
| [17] | Lobo SM, Lobo FR, Bota DP, et al. C-reactive protein levels correlate with mortality and organ failure in critically ill patients[J]. Chest, 2003, 123(6): 2043-2049. |
| [18] | Kocabas E, Sarikcioglu A, Aksaray N, et al. Role of procalcitonin, C-reactive protein interleukin-6, interleukin-8 and tumor necrosis factor-alpha in the diagnosis of neonatal sepsis[J]. Turk J Pediatr, 2007, 49(1): 7-20. |
| [19] | 陈小杰, 汪相武, 汪天林. 非细菌性肺炎血CRP临床意义[J]. 中国微生态杂志, 2003, 15(4): 230-231. |
| [20] | Demetri GD, Griffin JD. Granulocyte colony-stimulating factor and its receptor[J]. Blood, 1991, 78(11): 2791-2808. |
| [21] | Chirico G, Loda C. Laboratory aid to the diagnosis and therapy of infection in the neonate[J]. Pediatr Rep, 2011, 3(1): e1. |
| [22] | Hande A, Nihal P, Deniz A, et al. Platelet and mean platelet volume kinetics in adult patiants with sepsis[J]. Platelets, 2012, [Epub ahead of print]. |
| [23] | Guclu E, Durmaz Y, Karabay O. Effect of severe sepsis on platelet count and their indices[J]. Afr Health Sci, 2013, 13(2): 333-338. |
| [24] | Catal F, Tayman C, Tonbul A, et al. Mean platelet volume(MPV) may simply predict the severity of sepsis in preterm infants[J]. Clin Lab, 2014, 60(7): 1193-1200. |
| [25] | 孙晓, 秦桂秀. 血小板计数、血小板体积及血清降钙素原在新生儿败血症中的临床意义[J]. 中国药物与临床, 2014, 3(14): 340-342. |
 2015, Vol. 17
2015, Vol. 17