近年来,随着新生儿重症监护病房的建立及 新生儿生命支持技术在临床上的应用,早产儿, 特别是危重早产儿的救治成功率得到了显著提高。 但是由于早产儿宫内营养储备不足,且脏器功能 不成熟,生后营养摄入不足及容易并发各种疾病 等因素,使许多早产儿在出院时存在宫外生长发 育迟缓(extrauterine growth restriction,EUGR)。 EUGR 指小儿出院时生长发育计量指标在相应宫内 生长速率期望值的第10 百分位水平以下,不仅影 响体重,而且影响头围和身长[1]。EUGR 不仅影响 婴儿期和儿童期的体格发育[2, 3],更重要的是引起 神经系统发育迟缓[4, 5] 以及远期发生慢性代谢性疾 病[6, 7]。本研究对<34 周的早产儿住院期间的生长 发育状况及其相关影响因素进行了回顾性分析, 以了解EUGR 发生的相关因素,为减少EUGR 的 发生、促进早产儿正常的生长发育,提高其生存 质量提供参考。 1 资料与方法 1.1 研究对象
选取2004 年3 月至2014 年2 月在我院NICU 住院且存活出院的<34 周的早产儿共694 例为研 究对象,其中男399 例(57.5%),女295 例(42.5%)。 入选标准:在我院NICU 住院;入院胎龄<34 周; 入院日龄<24 h;住院时间≥ 7 d。排除标准:外 观有畸形;有影响生长发育的先天性遗传代谢病、 先天性胃肠道畸形;住院期间放弃治疗或死亡。 1.2 资料的收集
本研究采用回顾性分析方法。所有数据均来 源于住院病历资料,包括围生期资料(出生体重、 出生胎龄、宫内生长情况等)、住院期间生长(恢 复至出生体重时间、日均体重增长、体重下降幅 度等)、营养摄入(静脉营养持续天数、全肠内 营养日龄等)及生后疾病发生情况(呼吸暂停、 坏死性小肠结肠炎、败血症等)等。 1.3 评价标准
参照“Fenton 生长曲线2003—胎儿、婴儿生 长曲线(供早产儿参考)(WHO 生长标准版)[8]”, 将出生体重小于生长曲线的第10 百分位定义为宫 内生长发育迟缓(IUGR),其中出生体重小于生 长曲线的第3 百分位定义为严重IUGR;将出院时体重小于生长曲线的第10 百分位定义为EUGR, 其中出院时体重小于生长曲线的第3 百分位定义 为严重EUGR。
出院胎龄(周)= 入院胎龄+ 住院天数/7; 生后体重下降幅度(%)=(出生体重-最低体重) / 出生体重×100%;日均体重增长(g/d)=(出院 体重- 出生体重)(g)/ 住院天数(d)。 1.4 统计学分析
采用SPSS 17.0 统计软件对数据进行处理。正 态分布的计量资料用均数± 标准差(x±s)表示, 两组间比较采用成组t检验;非正态分布的计量资 料用中位数和四分位间距[M(Q)] 表示,组间比 较采用秩和检验;计数资料用例数和百分率(%) 表示,组间比较采用卡方检验。单因素分析有统 计学意义的变量进入logistic 多元回归分析以确定 EUGR 发生的独立危险因素。P<0.05 为差异有统 计学意义。 2 结果 2.1 EUGR 和IUGR 的发生情况
694 例早产儿中,发生EUGR 284 例(40.9%), 其中严重EUGR 119 例。
IUGR 患儿共60 例(8.6%),其中严重 IUGR 20 例。IUGR 组EUGR 的发生率为98.3% (59/60),严重EUGR 为75.0%(45/60); 非 IUGR 组EUGR 的发生率为35.5%(225/634),严 重EUGR 为11.7%(74/634)。IUGR 组与非IUGR 组间EUGR 与严重EUGR 发生率差异均有统计学 意义(P<0.001)。
极低出生体重儿发生EUGR 的比例为82.8% (130/157),严重EUGR 的比例为49.7%(78/157); 非极低出生体重儿发生EUGR 的比例为28.7% (154/537),严重EUGR 的比例为7.6%(41/537)。 极低出生体重儿EUGR 与严重EUGR 的发生比例 均显著高于非极低出生体重儿,差异有统计学意 义(P<0.001)。 2.2 不同出生胎龄的早产儿EUGR 发生率
趋势卡方检验显示,胎龄越小,EUGR 的 发生率越高(χ2=92.548,P<0.001),见图 1。 其中胎龄<27 周的早产儿EUGR 的发生率为 100%,胎龄27~31 周的早产儿EUGR 的发生率为50%~70%,胎龄32~34 周的早产儿EUGR 的发生 率为30%~40%。
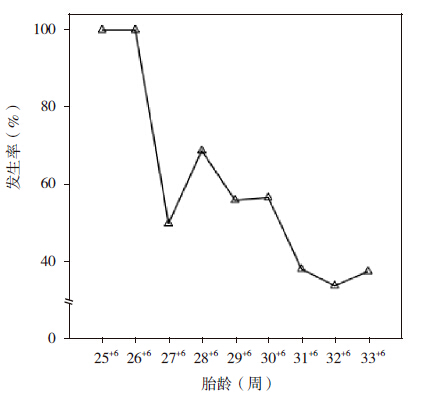 |
图 1 不同胎龄早产儿EUGR 发生率 |
趋势卡方检验显示,出生体重越小,EUGR 的发生率越高(χ2=191.448,P<0.001),见图 2。 其中出生体重<1 000 g 的早产儿EUGR 的发生率 为100%,1 000~1 499 g 的早产儿EUGR 的发生率 为70%~90%,1 500~1 999 g 的早产儿EUGR 的发 生率为30%~60%,≥ 2 000 g 的早产儿EUGR 的发 生率为0~20%。
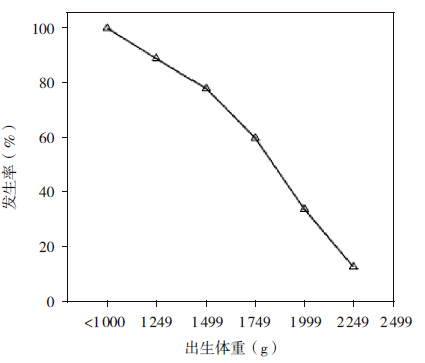 |
图 2 不同出生体重早产儿EUGR 发生率 |
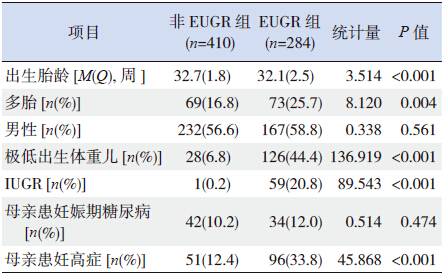
EUGR 组早产儿的出生胎龄小于非EUGR 组, 而多胎、极低出生体重儿、IUGR 及母亲妊高症的 发生率高于非EUGR 组(均P<0.05),两组间性 别及母亲是否患有妊娠期糖尿病的比例差异无统 计学意义(均P>0.05),见表 1。
| 表 1 EUGR 组和非EUGR 组早产儿围生期资料的比较 |
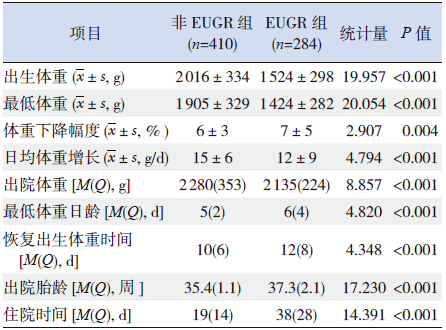
EUGR 组早产儿的出生体重、最低体重、日 均体重增长、出院体重均明显低于非EUGR 组(均 P<0.001),而体重下降幅度、最低体重日龄、恢 复出生体重时间、出院胎龄、住院时间均大于非 EUGR 组(均P<0.05),见表 2。
| 表 2 EUGR 组和非EUGR 组早产儿住院期间生长资料 等的比较 |
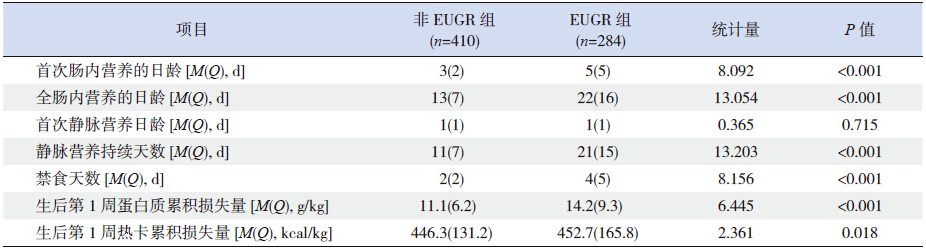
EUGR 组早产儿首次肠内营养日龄、全肠 内营养日龄均晚于非EUGR 组(均P<0.001); EUGR 组早产儿静脉营养持续天数、禁食天数均长 于非EUGR 组(均P<0.001);EUGR 组早产儿生 后第1 周蛋白质累积损失量与热卡累积损失量均 大于非EUGR 组(均P<0.05),而两组间首次静 脉营养日龄差异无统计学意义(表 3)。
| 表 3 EUGR 组和非EUGR 组早产儿住院期间营养摄入情况的比较 |
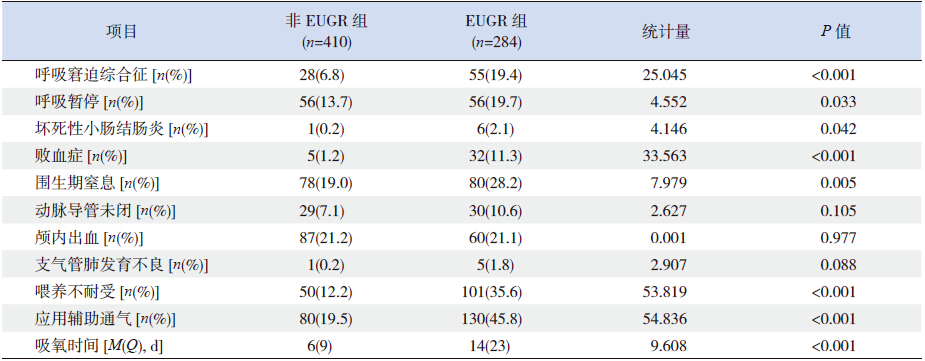
EUGR 组早产儿呼吸窘迫综合征、呼吸暂停、 坏死性小肠结肠炎、败血症、围生期窒息、喂养 不耐受的发生率及应用CPAP 或呼吸机等辅助通 气的比例均高于非EUGR 组( 均P<0.05),且 EUGR 组早产儿吸氧时间显著长于非EUGR 组(均 P<0.001),见表 4。
| 表 4 EUGR 组和非EUGR 组早产儿住院期间疾病发生等情况的比较 |
以上单因素分析显示出生胎龄、多胎、极低 出生体重儿、IUGR、母亲患妊高症、出生体重、 最低体重、体重下降幅度、日均体重增长、出院 体重、最低体重日龄、恢复出生体重时间、出院 胎龄、住院时间、首次肠内营养的日龄、全肠内 营养的日龄、静脉营养持续天数、禁食天数、后第1 周蛋白质累积损失量、生后第1 周热卡累积 损失量、合并呼吸窘迫综合征、呼吸暂停、坏死 性小肠结肠炎、败血症、围生期窒息、喂养不耐 受比例及应用辅助通气、吸氧时间为EUGR 发生 的相关危险因素,将这些因素纳入多因素logistic 回归方程,结果显示出生体重、出生胎龄及IUGR 是发生EUGR 的独立危险因素(表 5)。 3 讨论
2003 年,Clark 等[1] 首先提出了EUGR 的概念, 研究组对美国124 个ICU 的大样本统计表明,以 体重计出院时EUGR 发生率为28%。2008 年我国 早产儿营养调查协作组对国内不同地区10 所三级 甲等医院974 例存活出院早产儿进行EUGR 发生 率的流行病学调查,以体重计出院时EUGR 的发 生率为60.0%[9]。单红梅等[10] 对上海5 家三甲医院 的1 196 例早产儿做了类似的统计,结果显示以体 重计出院时EUGR 的发生率为49.7%。本研究中 <34 周的早产儿EUGR 的发生率为40.9%,明显高 于美国的EUGR 发生率,但是相对于国内其他医 院以及上海2003~2004 年的EUGR 发生率来说有 显著的下降。这可能与人们对EUGR 这一问题越 来越多的重视以及对早产儿早期积极的营养支持 有关。
本研究发现,存在IUGR 的早产儿发生EUGR 的比例显著高于非IUGR 的早产儿。IUGR 的患儿 往往存在各器官系统发育不完善,导致生后患病 率和病死率较高,且存活者可伴有体格和智力发 育落后[11]。IUGR 的发生与母亲妊娠期产科疾病如 妊高症、流产、产前出血及利用辅助生殖技术受 孕等有密切关系[11]。故加强产前检查,积极防治 妊娠期产科疾病对降低IUGR 的发生率有重大意 义,从而减少EUGR 的发生。此外,本研究还发 现出生体重和胎龄越小,EUGR 的发生率越高,这 可能是因为这部分早产儿器官发育水平及生后生 活能力较差,容易出现喂养不耐受及并发各种疾 病,较难获得足够的营养进行生长发育。因此避 免早产与低出生体重对减少EUGR 的发生有重大 意义。
早产儿生后第1 周通常会发生“生理性体重 下降”,1 周后开始恢复,至第2~3 周末恢复到出 生体重。Steward 等[12] 认为早产儿恢复出生体重的天数对生长结果有显著影响。本研究亦显示EUGR 组早产儿的体重下降时间、恢复出生体重时间、 住院时间均显著延长,体重下降幅度加大,日均 体重增长减少。部分早产儿由于疾病、喂养不耐 受、营养支持不力等原因不能尽快得到足够热卡, 使其体重下降时间延长,增加了EUGR 的发生。 因此,应当尽早给予早产儿适当的喂养以及足够 的热卡,缩短生理性体重下降的时间及幅度,进 而减少EUGR 的发生。
近年来虽然早产儿营养支持方法有很大改善, 但是NICU 中的早产儿普遍存在营养不良,究其原 因主要是推迟和限制肠内营养,引起肠内营养支 持不足,另一方面,不合理不规范使用肠外营养 所致并发症,均有可能导致EUGR 的发生。关于 肠外营养的标准国内外有很大差别,国外肠外营 养较国内积极,多于生后第1 天即添加氨基酸和 脂肪。目前国外已有多项临床研究证实了早期积 极肠外营养可减少生后体重下降幅度,降低EUGR 的发生率,且该方法可被刚出生的早产儿耐受, 并未增加氮质血症、胆汁淤积、高胆红素血症的 发生[13, 14, 15]。国内亦进行了相关研究,结果证实早产 儿低出生体重儿采用早期肠外营养比传统肠外营 养摄入热卡多、体重增长快,可避免发生早产儿 早期营养不良,并且不会增加营养相关并发症的 发生[16]。对于出生胎龄<34 周的早产儿来说,为 保证生后仍能按照早产儿理想体重增长速率生长, 合理的营养保障十分重要[17]。英国的Embleton 等[18] 在2001 年对105 例进入NICU 的早产儿营养摄入 的研究显示,早产儿EUGR 发生原因中有45% 是 由于热量和蛋白质供给不足导致。本研究亦发现 EUGR 组早产儿生后第1 周能量、蛋白质累积损失 均大于非EUGR 组早产儿,首次肠内营养的日龄、 达到全肠内营养的日龄、禁食天数均大于非EUGR 组。根据既往的临床经验,由于早产儿各器官发 育不成熟,生后不可能迅速建立肠内营养,生后 几天内常仅给予葡萄糖输注而不给予氨基酸和脂 肪乳剂,这种滞后的肠内外营养限制营养素和热 卡的摄入,导致了体重增长减慢,达到全肠内营 养的时间延长。我院早产儿多于生后第1 天即开 始静脉营养,早期给予氨基酸和脂肪乳剂,并早 期开始经胃肠道微量喂养,营养支持较好,这可 能是我院EUGR 发生率较国内其他医院减少的原因之一。早期经胃肠道微量喂养的目的并不在于 给早产儿提供足量的热卡,而是促进胃肠动力和 胃肠激素分泌,从而减少坏死性小肠结肠炎及晚 发型败血症的发生率[19, 20]。
国内外文献均报道生后并发症是发生EUGR 的危险因素[1, 12, 21]。生后有并发症的患儿机体处于 高分解状态,能量消耗增加,容易出现负氮平衡, 发生EUGR 的危险性增加。本研究证实,EUGR 组生后呼吸窘迫综合征、呼吸暂停、坏死性小肠 结肠炎、败血症、围生期窒息及喂养不耐受的发 生率高于非EUGR 组,并且EUGR 组早产儿应用 辅助通气的比例较高,时间较长。疾病状态使早 产儿有更高的代谢需要,对能量和蛋白质的需求 增加,但他们常常比正常早产儿更容易发生喂养 困难,其营养需求更难得到满足,从而造成了营 养不良和生长缓慢。
本研究中logistic 回归分析发现出生体重、出 生胎龄、IUGR 是发生EUGR 的独立危险因素,提 示良好的宫内生长发育情况对减少早产儿生后发 生EUGR 有重要意义。因此应该做好围生期保健, 密切监测胎儿宫内生长发育情况,避免IUGR 及早 产的发生将会降低生后EUGR 的发生率。
总之,EUGR 是一个亟待解决的问题,其相 关危险因素涉及多个方面。因此,应加强孕期保 健,减少IUGR 的发生,实施积极的营养策略,早 期静脉输注氨基酸和脂肪乳,尽早开始肠内营养, 加强危重早产儿的早期识别,减少生后各种并发 症的发生,从而减少EUGR 的发生,以提高早产 儿远期的生存质量。
| [1] | Clark RH, Thomas P, Peabocy J. Extrauterine growth restriction remains a serious problem in prematurely born neonates[J]. Pediatrics, 2003, 111(5): 986-990. |
| [2] | Hack M, Taylor HG, Klein N, et al. School-age outcomes in children with birth weights under 750g [J]. New Engl J Med, 1994, 331(12): 753-759. |
| [3] | Hack M, Fanaroff AA. Outcomes of children of extremely low birth weight and gestational age in the 1990's[J]. Early Hum Dev, 1999, 53(3): 193-218. |
| [4] | Dusick AM, Poindexter BB, Ehrenkranz RA, et al. Growth failure in the preterm infant, can we catch up?[J]. Semin Perinatol, 2003, 27(4): 302-310. |
| [5] | Ehrenkranz RA, Das A, Wrage LA, et al. Early nutrition mediates the influence of severity of illness on extremely LBW infants [J]. Pediatr Res, 2011, 69(6): 522-529. |
| [6] | Barker DJ. The developmental origins of well-being[J]. Philos Trans R Soc Lond B Biol Sci, 2004, 359(1449): 1359-1366. |
| [7] | De Curtis M, Rigo J. Extrauterine growth restriction in very-low-birthweight infants[J]. Acta Paediatr, 2004, 93(12): 1563-1568. |
| [8] | Fenton TR. A new growth chart for preterm babies: Babson and Benda's chart updated with recent data and a new format[J]. BMC Pediatr, 2003, 3(1): 13. |
| [9] | 早产儿营养调查协作组. 新生儿重症监护病房中早产儿营养相关状况多中心调查974例报告[J]. 中华儿科杂志, 2009, 47(1): 12-17. |
| [10] | 单红梅, 孙建华, 蔡威, 等. 早产儿宫外生长发育迟缓及相关因素分析[J]. 中华儿科杂志, 2007, 45(3): 183-188. |
| [11] | 中华医学会儿科学分会新生儿学组. 我国小于胎龄儿现状分析[J]. 中国实用儿科杂志, 2009, 24(3): 177-180. |
| [12] | Steward DK, Pridham KF. Growth patterns of extremely low-birth-weight hospitalized preterm infants[J]. J Obst Gynecol Neonatal Nur, 2002, 31(1): 57-65. |
| [13] | Ehrenkranz RA. Early nutritional support and outcomes in ELBW infants [J]. Early Human Devel, 2010, 86(1): 21-25. |
| [14] | Collins CT, Chua MC, Rajadurai VS. Higher protein and energy intake is associated with increased weight gain in preterm infants[J]. J Paediatr Child Health, 2010, 46(3): 96-102. |
| [15] | Martin CR, Brown YF, Ehrenkranz RA, et al. Extremely low gestational age newborns study investigators. Nutritional practices and growth velocity in the first month of life in extremely premature infants[J]. Pediatrics, 2009, 124(2): 649-657. |
| [16] | 白雪梅, 刘正娟, 李述君, 等. 早产儿低出生体重儿两种静脉营养方式的对比研究[J]. 中国当代儿科杂志, 2005, 7(4): 325-328. |
| [17] | Fanaro S. Which is the ideal target for preterm growth?[J]. Minerva Pediatr, 2010, 62(3): 77-82. |
| [18] | Embleton NE, Pang N, Cooke RJ. Postnatal malnutrition and growth retardation:an inevitable consequence of current recommendations in preterm infants?[J]. Pediatrics, 2001, 107(2): 270-273. |
| [19] | Berseth CL, Bisquera JA, Paje VU. Prolonging small feeding volumes early in life decreases the incidence of necrotizing enterocolitis in very low birth weight infants[J]. Pediatrics, 2003, 111(3): 529-534. |
| [20] | Rønnestad A, Abrahamsen TG, Medbø S, et al. Late-onset septicemia in a Norwegian national cohort of extremely premature infants receiving very early full human milk feeding[J]. Pediatrics, 2005, 115(3): 269-276. |
| [21] | 王莉, 张军. 早产儿宫外生长迟缓发生情况及危险因素[J]. 中国新生儿科杂志, 2007, 22(3): 136-138. |
 2015, Vol. 17
2015, Vol. 17