发热是儿科临床最常见的症状之一,且儿童的疾病表现多不典型,因此儿科病房常见院外病史较长且诊断不明确的患儿,尤其多见的是发热待查,而感染性疾病、风湿性疾病和恶性肿瘤是此类病症常见的三大原因[1]。感染性疾病是儿科常见病,其诊断和治疗大多比较简单,但对于病程较长者亦难以诊断;随着医学的进步和发展,小儿风湿性疾病以及恶性肿瘤的检出率越来越高,但由于临床表现多不典型,亦难以鉴别,因此临床上对于这三类疾病的明确诊断及鉴别诊断存在一定的困难。C-反应蛋白(CRP)、血沉(ESR)是临床比较常用的两项检查指标,但其特异性不够高,随着医学知识及医学检验技术的发展,其他检查指标如乳酸脱氢酶(LDH)、血清铁蛋白(SF)等也逐渐在临床上普及使用。本研究旨在探讨CRP、ESR联合LDH、SF检测对于儿科这三大类疾病的诊断及鉴别诊断价值,以期尽早明确病程较长、发热原因不明患儿的诊断方向。
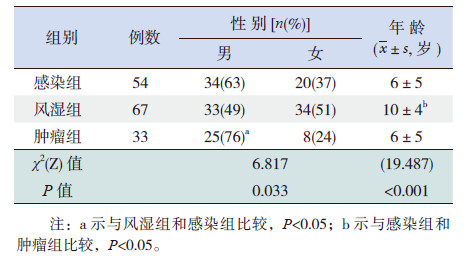
1 资料与方法 1.1 研究对象通过在我院病案室查询2006年9月至2014年9月0~16岁年龄段患儿的出院病历,筛选出有CRP、ESR、LDH、SF 4项检查且出院诊断明确的患儿154例,其中男92例,女62例,年龄2个月至16岁,平均年龄8±5岁;入院前热程均在2周以上且无明显其他伴随症状(表 1)。
| 表 1 3 组病例年龄及性别构成的比较 |
根据病史、症状、体征及辅助检查并结合出院诊断将患儿分为3组:感染组(54例,其中重症感染6例)、风湿组(67例,幼年特发性关节炎28例,系统性红斑狼疮9例,川崎病7例,血清阴性脊柱关节病7例,其他16例)、肿瘤组(33例,神经母细胞瘤8例,白血病8例,淋巴瘤6例,嗜血细胞综合症5例,其他恶性肿瘤6例)。
与感染组和肿瘤组相比,风湿组患儿年龄相对较大;肿瘤组男性病例比例较高(表 1)。
1.2 方法所有病例CRP、ESR、LDH、SF检测值均为入院后首次检查的结果。CRP采用免疫速率比浊法,主要仪器为韩国生产的i-CHROMA,正常参考值范围为0~10 mg/L;ESR采用魏式法,仪器为VITAL DIAGNOSTICS生产的检测仪,正常参考值范围:男0~15 mm/h,女0~20 mm/h;LDH采用酶促法,仪器为西门子BN Ⅱ全自动蛋白分析仪,正常参考值范围为91~180 IU/L;SF检测方法是化学发光法,采用美国雅培公司生产的A2000及配套试剂,正常参考值范围:男22~322 ng/mL,女10~292 ng/mL。
1.3 统计学分析采用SPSS 17.0统计软件包对数据进行分析,数据以均数±标准差( x±s)表示,经正态性检验后各组数据符合正态分布,经方差齐性检验后,各组方差不齐,故3组间均数的比较采用多个独立样本秩和检验,两两比较采用扩展的t检验;通过ROC曲线分析CRP、ESR、LDH、SF各指标及其联合检测对发热待查病因诊断的灵敏度、特异度、约登指数。以α=0.05作为检验水准,P< 0.05为差异有统计学意义。
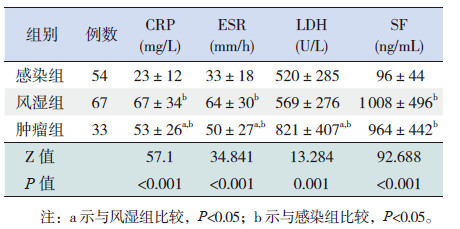
2 结果 2.1 3组4项指标水平的比较CRP、ESR在3组间的差异均有统计学意义,其中风湿组较肿瘤组高,肿瘤组较感染组高(P < 0.05)。肿瘤组LDH高于感染组和风湿组(P <0.05),而LDH在感染组和风湿组间的差异无统计学意义。风湿组和肿瘤组SF均明显高于感染组(P <0.05),而风湿组和肿瘤组间的SF差异无统计学意义(表 2)。
| 表 2 各疾病组4 项指标水平比较 |
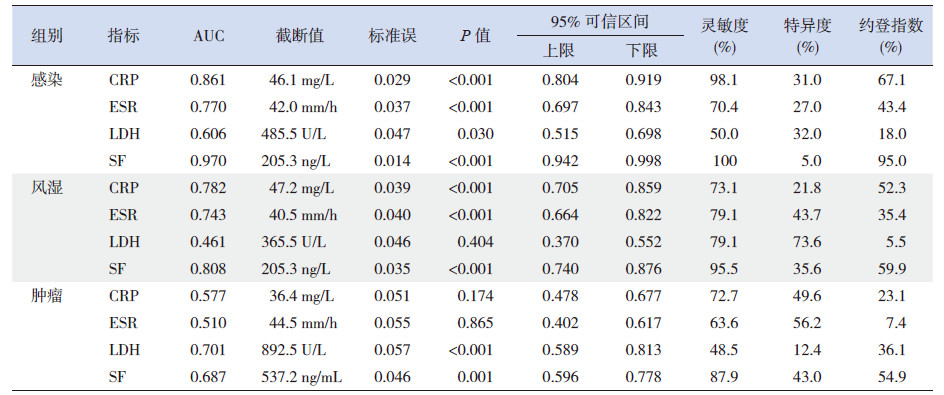
ROC曲线分析显示,LDH对风湿性疾病、CRP和ESR对恶性肿瘤的诊断无统计学意义(P>0.05);CRP在感染组的曲线下面积(AUC)、灵敏度、约登指数均为最高;ESR在感染组和风湿组的AUC相差不大,但在风湿组的灵敏度和特异度均较感染组高;LDH在感染组和肿瘤组的AUC、灵敏度和特异度及约登指数均较低;SF在感染组中的AUC、灵敏度、约登指数均为最高,但特异度最低,在风湿组的AUC、灵敏度和特异度、约登指数都较高,在肿瘤组的AUC较低,见图 1和表 3。
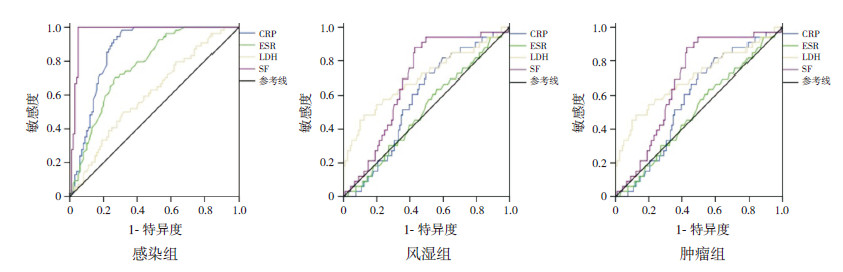 |
图 1 3 组4 项指标检测的ROC 曲线 感染组以较小值表示更明确的检验,而风湿组和肿瘤组以较大值表示。 |
| 表 3 3 组4 项指标ROC 曲线分析结果及特征参数 |
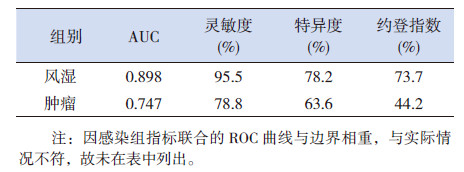
4项指标联合检测在感染组没有统计学意义,见图 2;结合表 3、表 4及图 2可以看出,4项指标联合检测对诊断风湿性疾病和恶性肿瘤的AUC、灵敏度、特异度都比单独检测时高。
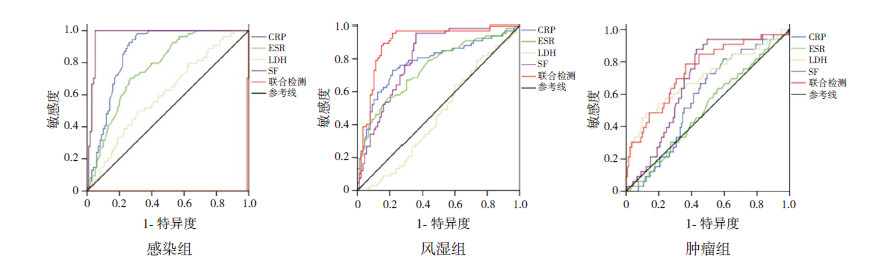 |
图 2 3 组4 项指标联合检测的ROC 曲线 感染组以较小值表示更明确的检验,而风湿组和肿瘤组以较大值表示。 |
| 表 4 4 项指标联合检测ROC 曲线的特征参数 |
本研究中风湿组患儿年龄相对较大,可能由于小年龄儿童免疫系统功能尚不成熟,对病原体的抵抗力较弱,因此易患感染性疾病,而儿科恶性肿瘤疾病构成以神经母细胞瘤及急性白血病居多,其中神经母细胞瘤多见于婴幼儿,儿童白血病多见于小年龄儿童[2],故而总体上感染组和肿瘤组患儿平均患病年龄较风湿组小。肿瘤组男性病例较多,可能与疾病构成有关,因神经母细胞瘤和急性白血病多见于男孩[2]。
CRP是临床中最常用的一种急性时相反应蛋白,可反映疾病严重程度及转归情况。感染或非感染性炎症时血CRP明显升高,因此常常作为诊断感染的生物学指标[3]。Sanders等[4]分析研究显示,CRP升高是感染过程中重要的一项血液学指标,严重细菌感染升高尤为明显,对于发热患儿,CRP可作为严重细菌感染的诊断指标之一,但其敏感性并不高,因此应用价值有限。恶性肿瘤和风湿性疾病如类风湿性关节炎、川崎病等也可导致CRP升高。本研究中3个疾病组患儿CRP均明显升高,说明CRP是反映疾病状态的比较敏感且客观的指标,其中风湿组CRP升高最为明显,这与多数文献报道一致[3, 5]。有临床研究发现,类风湿性关节炎患者关节滑液和血清CRP水平显著升高,且升高的程度与病情严重程度、关节破坏程度均呈显著正相关[6]。本研究的ROC曲线显示,CRP对于感染性疾病和风湿性疾病有一定诊断价值,两疾病组截断值分别为46.1 mg/L和47.2 mg/L,即对于病史较长、临床感染症状不明显且诊断困难的发热待查患儿,若血清CRP升高<46.1 mg/L,则诊断为感染性疾病的可能性较大,与Zeft等[7]报道的1例发热待查患儿血CRP为37 mg/L是相符的;同理,若升高>47.2 mg/L,则诊断为风湿性疾病的可能性较大。Flood等[8]的一项涵盖1 230名患儿的Meta分析显示,与非细菌性肺炎相比,细菌性肺炎患儿血清CRP有更大的可能超过35~60 mg/L,两者的差异有统计学意义,因此认为肺炎患儿血CRP >40~60 mg/L可在一定程度上提示细菌感染。本研究结果与之不一致,可能与所选病例的疾病构成不同有关,本研究选择的是病史较长、感染症状不明显且病原学不明确的感染病例。对于肿瘤,有学者认为,CRP是区分良恶性肿瘤极为敏感的指标,对恶性肿瘤的早期诊断和鉴别有一定临床价值,也可作为急性白血病、淋巴瘤、神经母细胞瘤等恶性肿瘤的诊断和监测指标[9],但本研究中虽然肿瘤组CRP升高也很明显,其单独检测的诊断价值却不高(0.5
ESR的升高和降低均比CRP、铁蛋白等其他急性时相指标慢,可能更有利于监测慢性疾病的感染情况,与体格检查和其他实验室指标相比,ESR更益于对疾病及其并发症进行筛查,协助疾病诊断、评估疾病活动性以及对治疗的反应[10]。ESR极度升高(如>100 mm/h)常表示存在严重的疾病。有研究者对其医院1年的ESR测定值进行统计分析,发现有3.9%的ESR测定值大于100 mm/h,其中感染是导致ESR极度增高最常见的原因,其次是结缔组织病[11]。Zeft等[7]报道了1例6岁的发热待查患儿,ESR明显升高,达130 mm/h。有研究显示,对于儿科常见的风湿性疾病--川崎病,ESR明显升高,可作为诊断指标之一[12]。Pelegrín等[13]也证明,ESR在幼年类风湿性关节炎的诊断方面有较大优势。ESR还可作为儿童霍奇金淋巴瘤诊断及监测治疗效果的指标,即使患儿的临床症状不利于疾病的诊断,ESR仍有明显的升高[14],Bień等[15]也认为ESR可作为急性白血病、淋巴瘤、神经母细胞瘤等恶性肿瘤的诊断和监测指标。本研究显示,各疾病组ESR均升高,风湿组升高最明显,ROC曲线分析结果显示,ESR单独检测对肿瘤的诊断没有明显价值,对感染性疾病的诊断价值略高于风湿性疾病,但其敏感性和特异性较低。ESR在感染组和风湿组的诊断界值分别为42.0 mm/h和40.5 mm/h,说明入院前病史较长、诊断不明的患儿,尤其是发热待查者,ESR升高<42 mm/h时诊断为感染性疾病的可能性较大,>40.5 mm/h时诊断为风湿性疾病的可能性较大。这与有些文献报道[7, 11]不一致,可能与地区差异、疾病构成不同等有关。
LDH是一种糖酵解酶,广泛存在于机体各种组织中,其中以心肌、骨骼肌和肾脏含量最为丰富,当组织细胞受到炎症等损伤时会释放到细胞外,导致血中含量明显增加。有研究报道指出,血清LDH可反映神经母细胞瘤的疾病进程,因此可用于诊断和随访[16]。黄爽等[17]分析报道18例并发急性肿瘤溶解综合征的成熟B细胞淋巴瘤患儿中有11例患儿血清LDH超过1 000 IU/L。Tamashiro等[18]也指出,白血病患儿血清LDH比幼年特发性关节炎全身型患儿高;同样,霍奇金淋巴瘤患儿血LDH也明显升高[14]。本研究结果显示,3个疾病组患儿血LDH均升高,证明了LDH也是反映疾病状态比较敏感的指标;风湿组升高程度明显比感染组和肿瘤组高,差异显著。ROC曲线分析结果显示,LDH对风湿性疾病没有诊断价值,对恶性肿瘤有一定诊断价值(AUC>0.7),对感染性疾病的诊断价值有限(0.5
SF也是一种急性时相反应蛋白,是去铁蛋白与铁核心Fe3+形成的复合物。SF升高不仅见于铁负荷增加,也常见于感染或非感染性炎症如风湿性疾病以及肿瘤等。VanWagner等[19]研究指出,不论是细菌感染还是病毒感染,SF均有所升高,且能持续数周。Zeft等[7]报道的1例以发热为主诉的患儿SF测定值为1 427 ng/mL。许多研究表明,SF在风湿性疾病患儿中显著升高,并可作为疾病活动性及治疗效果的观察指标[20, 21, 22]。Bebeshko等[23]对54名急性白血病患儿SF进行分析,结果显示有81.5%患儿SF达到正常值2.3~2.5倍,因此认为SF可作为儿童急性白血病的诊断指标。Zhang等[24]研究指出,白血病细胞可促使SF合成和释放增加,且分化程度越低SF升高越明显;SF升高程度与疾病活动性呈正相关,病情缓解后SF则降低,复发或进展时又上升,因此认为SF可作为未成熟粒细胞白血病的一个肿瘤标志。此外,SF还与肿瘤预后有关。Meany等[25]指出,神经母细胞瘤患儿SF越高其预后越差,恶性淋巴瘤患者也是如此[26]。本研究中,风湿组和肿瘤组SF明显升高,均达到正常值上限的3倍以上,两者升高的程度相当,结合ROC曲线分析结果可认为,SF对感染性疾病有很好的诊断价值,选取最佳诊断界值为205.3 ng/mL,即SF升高程度低于该值时患感染性疾病的可能性较大,但其特异性很差(仅5%),因此应用价值有限;SF对风湿性疾病也有较好的诊断价值(AUC>0.7),对恶性肿瘤的诊断价值一般(0.5
本研究显示4项指标联合检测对风湿性疾病的诊断价值明显比单项指标高,对恶性肿瘤的诊断价值也有所提高。但根据各ROC曲线分析参数可以看出,各指标单独或联合诊断的价值和截断值的确定,其正确指数(即约登指数)都不是很高,因此结果也不是很理想,尤其是感染组,可能是其病例的疾病构成差异较大所致。此外,本研究为回顾性分析研究,病例选择受限,对于ROC曲线分析,病例数显得不足。因此,本研究的结果可能只能作为参考,需在以后的工作中逐渐累积病例数,并进行多中心的前瞻性研究,以求更可靠的结果和诊断界值。
| [1] | 徐保平, 申昆玲, 江载芳, 等. 744 例儿童发热待查的临床分 析[J]. 中华儿科杂志, 2000, 38(9):549-552. |
| [2] | 曾慧敏, 郭晔, 衣晓丽, 等. 1236 例儿童急性白血病住院病 例分析[J]. 中国实验血液学杂志, 2011, 19(3):692-695. |
| [3] | Standage SW, Wong HR. Biomarkers for pediatric sepsis and septic shock[J]. Expert Rev Anti Infect Ther, 2011, 9(1):71-79. |
| [4] | Sanders S, Barnett A, Correa-Velez I, et al. Systematic review of the diagnostic accuracy of C-reactive protein to detect bacterial infection in nonhospitalized infants and children with fever[J]. J Pediatr, 2008, 153(4):570-574. |
| [5] | Keshet R, Boursi B, Maoz R, et al. Diagnostic and prognostic significance of serum C-reactive protein levels in patients admitted to the department of medicine[J]. Am J Med Sci, 2009, 337(4):248-255. |
| [6] | Wu JJ, Rowan CG, Bebchuk JD, et al. Association between tumor necrosis factor inhibitor (TNFi) therapy and changes in C-reactive protein (CRP), blood pressure, and alanine aminotransferase (ALT) among patients with psoriasis, psoriatic arthritis, orrheumatoid arthritis[J]. J Am Acad Dermatol, 2015, 72(5):917-919. |
| [7] | Zeft A, Yaish H, Prince J, et al. A 6-year-old child with fever of unknown origin, anemia, and abdominal pain[J]. J Pediatr, 2008, 153(2):283-286. |
| [8] | Flood RG, Badik J, Aronoff SC. The utility of serum C-reactive protein in differentiating bacterial from nonbacterial pneumonia in children:a meta-analysis of 1230 children[J]. Pediatr Infect Dis J, 2008, 27(2):95-99. |
| [9] | Sklavou R, Karavanaki K, Critselis E, et al. Variation of serum C-reactive protein (CRP) over time in pediatric cancer patients with febrile illness and its relevance to identified pathogen[J]. Clin Biochem, 2012, 45(15):1178-1182. |
| [10] | Ramsay ES, Lerman MA. How to use the erythrocyte sedimentation rate in paediatrics[J]. Arch Dis Child Educ Pract Ed, 2015, 100(1):30-36. |
| [11] | Abbag FI, Al Qahtani JM. Extreme elevation of the erythrocyte sedimentation rate in children[J]. Ann Saudi Med, 2007, 27(3):175-178. |
| [12] | Song XY, Huang JY, Hong Q, et al. Platelet count and erythrocyte sedimentation rate are good predictors of Kawasaki disease:ROC analysis[J]. J Clin Lab Anal, 2010, 24(6):385-388. |
| [13] | Pelegrín L, Casaroli-Marano R, Antón J, et al. Predictive value of selected biomarkers, polymorphisms, and clinical features for oligoarticular juvenile idiopathic arthritis-associated uveitis[J]. Ocul Immunol Inflamm, 2014, 22(3):208-212. |
| [14] | Bień E, Balcerska A. Serum soluble interleukin-2 receptor, beta2-microglobulin, lactate dehydrogenase and erythrocyte sedimentation rate in children with Hodgkin's lymphoma[J]. Scand J Immunol, 2009, 70(5):490-500. |
| [15] | Bień E, Balcerska A.Clinical significance of erythrocyte sedimentation rate, C-reactive protein and serum lactate dehydrogenase levels in the diagnosis, prognosis and treatment monitoring of children suffering from cancer[J]. Med Wieku Rozwoj, 2004, 8(4 Pt 2):1081-1089. |
| [16] | 马晓莉, 宫丽平, 周春菊, 等. 神经母细胞瘤患儿N-myc 基 因拷贝数及其临床意义的分析[J]. 中国实验血液学杂志, 2012, 20(6):1447-1451. |
| [17] | 黄爽, 杨菁, 张蕊, 等. 儿童成熟B 细胞淋巴瘤并发急性肿 瘤溶解综合征18 例临床分析[J]. 中华儿科杂志, 2011, 49(8):622-625. |
| [18] | Tamashiro MS1, Aikawa NE, Campos LM, et al. Discrimination of acute lymphoblastic leukemia from systemic-onset juvenile idiopathic arthritis at disease onset[J]. Clinics (Sao Paulo), 2011, 66(10):1665-1669. |
| [19] | VanWagner LB, Green RM. Elevated serum ferritin[J]. JAMA, 2014, 312(7):743-744. |
| [20] | Moore C Jr, Ormseth M, Fuchs H. Causes and significance of markedly elevated serum ferritin levels in an academic medical center[J]. J Clin Rheumatol, 2013, 19(6):324-328. |
| [21] | 殷蕾, 周纬, 金燕糅, 等. 血清铁蛋白在幼年特发性关节炎 全身型的诊断价值[J]. 中华风湿病学杂志, 2009, 13(8):563-565. |
| [22] | 肖群文, 李琪, 贺湘英, 等. 血清铁蛋白在全身型幼年特发 性关节炎中的诊断价值[J]. 实用儿科临床杂志, 2011, 26(9):667-668. |
| [23] | Bebeshko VG, Bruslova KM, Cvjetkova NM, et al. Effect of RBC concentrate transfusions on serum ferritin content in children with acute leukaemia[J]. Probl Radiac Med Radiobiol, 2013, 8(18):173-179. |
| [24] | Zhang XZ, Su AL, Hu MQ, et al. Elevated serum ferritin levels in patients with hematologic malignancies[J]. Asian Pac J Cancer Prev, 2014, 15(15):6099-6101. |
| [25] | Meany HJ, London WB, Ambros PF, et al. Significance of clinical and biologic features in Stage 3 neuroblastoma:a report from the International Neuroblastoma Risk Group project[J]. Pediatr Blood Cancer, 2014, 61(11):1932-1939. |
| [26] | Yamazaki E, Tomita N, Koyama S, et al. Serum ferritin level is prognostic of patient outcome in extranodal NK/T cell lymphoma, nasal type[J]. Med Oncol, 2014, 31(9):149. |
| [27] | Hara S, Kawada J, Kawano Y, et al. Hyperferritinemia in neonatal and infantile human parechovirus-3 infection in comparison with other infectious diseases[J]. J Infect Chemother, 2014, 20(1):15-19. |
 2015, Vol. 17
2015, Vol. 17