2. 中南大学湘雅医院儿科, 湖南 长沙 410008
体表心电图是常用的无创性检测方法。在临床实践中,一次心电图难以捕捉到有效的诊断依据,特别是心律失常的诊断。动态心电图监测可以连续观察患者心率变化,有利于心律失常、传导阻滞等的诊断和药物治疗后的疗效判断。由于心电监护是连续监测,需要患者有很高的依从性,且电极放置位置正确才能获得比较满意的图形。然而在实际临床工作中,会经常遇到儿童这类相对依从性较差的病人,或者胸口放置电极位置有外伤或感染不能使用传统电极位置的病人,针对这部分病人,如何改良电极位置取得最佳心电图形显得尤为重要。最近文献中,Nedios等[1]选取 16个胸前电极位置,两两组合排列测出每个组合所得的P波、f波以及QRS波的振幅,最后选出能获得最大信号且距离最短的电极位置(图 1)。文中指出:电极在成人左心室上间距8.7 cm,QRS波振幅有最大值1.9 mV;在成人心房上间距 8 cm,P波振幅有最大值为0.98 mV和f波最大值为1.45 mV2/s,即与心脏长轴平行,在相关心脏腔上方电极间最短距离8 cm时,可获得最大信号值。由此我们推测沿着心脏长轴、心脏除极方向放置电极,可以在最短的距离获得最大信号,根据这个原则可以改良某些特殊病人的电极位置。由于成人与儿童体型不一样,电极放置位置不同所得的图形情况尚不十分清楚。本研究参考该文献的结果,沿着心脏长轴方向改良了电极位置,将改良后的电极位置与传统位置所测出的心电图形进行对比,探索儿童最佳心前区心电电极位置及合适的放置原则。该研究是一项自身前后对照的前瞻性研究,在国内外尚属首次。
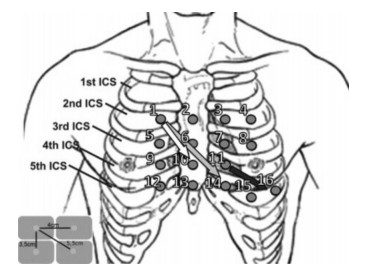 |
图 1 文献中胸前 16 个电极位置 图片来源于参考文献[1]。文献结果显示:1~10,1~14,11~16三个导联可以在最短 间距获得最强心电信号。ICS即肋间隙(intercostal space),1st ICS为第一肋间隙,2nd ICS为第二肋间隙,如此类推。 |
选择2015年3~7月我院门诊和住院的能够接受体位变换的儿童50例,告知受试者检查内容后获得其监护人签署的知情同意书。其中男孩 29例,女孩21例,年龄2.5~12岁,平均年龄6.4岁。身高89~145 cm,平均身高117.2 cm。体重 13~30 kg,平均体重20.1 kg。
1.2 电极放置位置(1)传统电极位置:① MV5导联:正极(红色)置于左腋前线平第5肋间(即V5位置),负极(黄色)置于右锁骨下窝内侧;② MV1导联:正极(蓝色)置于胸骨右缘第4肋间(即V1位置),负极(白色)置于左锁骨下窝1/3处;③ MF导联:正极(绿色)置于剑突下,负极(棕色)置于右锁骨下外侧; ④无关电极(黑色):置于右侧肋弓6肋间腋前线,见图 2。(2)改良电极位置:① MV5导联:正极(红色)置于左腋前线平第五肋间(即V5位置),负极(黄色)置于胸骨左侧第4肋间胸骨中线与锁骨中线连线的1/2处;② MV1导联:正极(蓝色)置于胸骨中线平第4肋间,负极(白色)置于胸骨右侧第2肋间胸骨中线与锁骨中线连线的1/2处; ③ MF导联:正极(绿色)置于胸骨左侧第5肋间胸骨中线与锁骨中线连线的1/2处,负极(棕色)置于胸骨右侧第2肋间胸骨中线与锁骨中线连线的1/2处;④无关电极(黑色):置于右侧肋弓6肋间腋前线(图 3)。
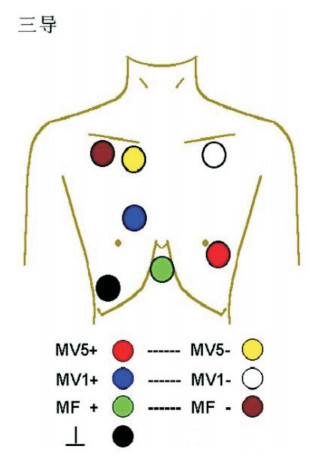 |
图 2 传统三导连接位置图 MV5+(红色)为心电监测模拟V5导联的正极,MV5-(黄色)为心电监测模拟V5导联的负极;MV1+(蓝色)为心电监测模拟V1导联的正极,MV1-(白色)为心电监测模拟V1导联的负极;MF+(绿色)为心电监测模拟avF导联的正极,MF-(棕色)为心电监测模拟avF导联的负极;黑色为无关电极。 |
 |
图 3 改良后三导连接位置图 MV5+(红色)为心电监测模拟V5导联的正极,MV5-(黄色)为心电监测模拟V5导联的负极;MV1+(蓝色)为心电监测模拟V1导联的正极,MV1-(白色)为心电监测模拟V1导联的负极;MF+(绿色)为心电监测模拟avF导联的正极,MF-(棕色)为心电监测模拟avF导联的负极;黑色为无关电极。 |
暴露患儿胸前部位,用酒精和磨砂片处理放置电极位置的皮肤,按传统位置和改良位置分别贴好电极,将七根电极导联线分别按传统位置(图 2)所示的颜色、位置接好,按下动态心电图记录盒开始键记录5 min。再将7根电极导联线取下按照改良位置(图 3)所示的颜色、位置接好,嘱患儿平卧位和站立位各记录5 min。结束后将导联线取下,撕下电极片。将每位患儿的记录结果导入电脑进行分析。
1.4 测量的内容(1) QRS波振幅的测量:由于MV5记录的 QRS波振幅最高便于分析,也是最常用分析导联,故QRS波振幅的测量以MV5导联为主,测量正向波和负向波的总振幅。(2) P波振幅的测量: MV1显示的P波最清晰,是分析心律失常时常用的导联,故P波振幅的测量以MV1导联为主,测量正向波和负向波的总振幅。以上测量均由同一名专业人员操作并进行图谱分析。
1.5 统计学分析采用SPSS l7.0统计软件进行统计学分析,计量资料采用均数±标准差(x±s)表示,两组间比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果 2.1 不同电极位置对P波和QRS波振幅的影响两种方式测量下的心电图P波、QRS波振幅差异无统计学意义(P>0.05),见表 1、图 4。
| 表 1 传统电极位置和改良电极位置测出的P波和QRS 波振幅值比较(n=50,x±s,mV) |
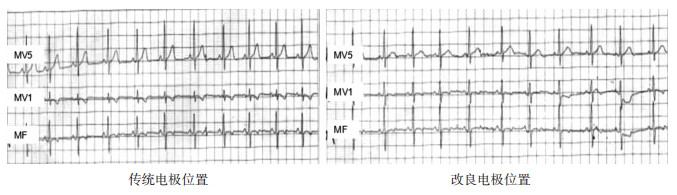 |
图 4 传统电极位置与改良电极位置时立位心电图比较 传统电极位置与改良电极位置两者心电图P波和QRS波振幅未见明显差异。MV5为心电监测时模拟的心电图V5导联;MV1为心电监测时模拟的心电图V1导联;MF为心电监测时模拟的心电图avF导联。 |
使用改良电极位置后,平卧体位与站立体位时P波、QRS波振幅值的差异无统计学意义 (P>0.05),见表 2、图 5。
| 表 2 改良电极位置后平卧体位和站立体位P波和QRS波振幅值的比较(n=50,x±s,mV) |
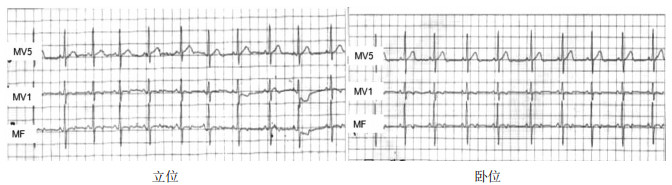 |
图 5 改良电极位置时立位和卧位心电图比较 改良电极位置时立位和卧位心电图P波和QRS波振幅未见明显差异。MV5为心电监测时模拟的心电图V5导联;MV1为心电监测时模拟的心电图V1导联;MF为心电监测时模拟的心电图avF导联。 |
导联是将心脏产生的电流引导至心电图机的连接线路,若将导联线放置在体表能形成电位差的任意两点,均能记录出心电图,故心电图可有无数个导联,由于众多导联不规范,也无正常值可供参考,不便于交流,所以大多数导联未被采用[2]。但是在特殊情况下(如外伤、手术、截肢等),传统导联不能很好地被应用时,需要探索更多接近与传统导联的电极位置,以便取得最理想的波形。国外有研究将"Lund "电极位置、" Mason-Likar电极位置与传统电极位置进行对比,比较在不同方式下,QRS波电轴的测量、下壁心梗分类、噪音耐受情况的不同[3]。也有研究利用这三种电极位置比较了ST-T的相似点[4],探索更多可以用于临床实践的电极位置。
Nedios等[1]将胸前16个电极位置(图 1)进行了排列组合比较,取得了最短距离获得最大心电信号的电极位置。本研究参照此文献结果改良了电极位置,并与传统电极位置测出的图形进行比较,结果显示两者测量出的图形基本一致。由于MV5记录的QRS波振幅最高,MV1显示的P波最清晰,便于分析,也是心电监护、分析心律失常时常用的导联,所以本研究采用胸前模拟三导联。从电极位置整体来看,改良电极位置比传统电极位置更集中,占用范围小,远离双上肢,这样可以减少上肢活动造成的肌肉干扰,而且病人感觉更加舒适,提高了病人的依从性。由于心电监测时间久,病人在日常活动中会处在各种不同的体位,最常见的卧位、坐位和站立位,这些体位的改变是否会对心电图波形造成影响值得进一步探讨。国外有人比较了站立位和平卧位时心电图参数的变化,结果显示:大部分参数未见明显改变[5]。为了能使改良电极位置更好地应用于临床,本研究也比较了不同体位下(站立位和平卧位)的心电图P波和QRS波振幅的变化,结果显示两种体位下无显著差异。这就提示使用改良电极位置后,病人处在不同体位仍然可以记录到比较满意的波形,对分析图形结果无影响。
总之,本研究使用改良电极位置获得的体表心电图与传统电极位置获得的一致,且不受体位影响,适合于儿童患者,也适应于一些特殊患者,如依从性差的病人、传统电极位置有伤口或感染的病人等。患者使用改良电极位置较传统电极位置更加舒适方便,同时保证了临床检测的心电图波形清晰,结果真实可靠。但是本研究样本量少,测量内容有限(主要观测指标为P波和QRS波的振幅),被检对象范围小,有待更大样本量、更全面的分析指标的研究进一步证实。
| [1] | Nedios S, Romero I, Gerds-Li JH, et al.Precordial electrode placement for optimal ECG monitoring:implications for ambulatory monitor devices and event recorders[J].J Electrocardiol, 2014, 47(5):669-676. |
| [2] | 宋米英,刘环,谢凝华.标准I导联电极位置改变创新连接临床应用探讨[J].实用心电学杂志, 2010, 19(6):421-422. |
| [3] | Welinder A, Wagner GS, Maynard C, et al.Differences in QRS axis measurements, classification of inferior myocardial infarction, and noise tolerance for 12-lead electrocardiograms acquired from monitoring electrode positions compared to standard locations[J].Am J Cardiol, 2010, 106(4):581-586. |
| [4] | Tragardh-Johansson E, Welinder A, Pahlm O, et al.Similarity of ST and T waveforms of 12-lead electrocardiogram acquired from different monitoring electrode positions[J].J Electrocardiol, 2011, 44(2):109-114. |
| [5] | Madias JE.Comparability of the standing and supine standard electrocardiograms and standing sitting and supine stress electrocardiograms[J].J Electrocardiol, 2006, 39(2):142-149. |
 2015, Vol. 17
2015, Vol. 17