2. 中国医学科学院北京协和医学院北京协和医院 妇产科, 北京 100730;
3. 中国医学科学院北京协和医学院北京协和医院 检验科, 北京 100730;
4. 北京大学第三医院临床流行病中心, 北京 100191
维生素D可由皮肤经紫外线照射产生,亦可经特定食物或维生素D补充剂补充。25(OH)D是循环中主要的维生素D形式,半衰期长,是检测维生素D水平的最佳参数,常用于维生素D缺乏高危人群的检测。维生素D主要以25(OH)D的形式通过胎盘转运给新生儿,在胎儿肾脏转化成1,25(OH)2D[1]。因此脐血25(OH)D是新生儿维生素D储备的主要来源[2]。孕母25(OH)D水平与新生儿25(OH)D水平呈正相关,但其具体相关关系仍不明确。虽然有文献指出可以通过监测孕母维生素D水平来避免新生儿维生素D缺乏的发生,但由于两者具体关系不明确导致监测孕母维生素D水平时缺少可参考的界值,无法实现预防新生儿维生素D缺乏发生的目的。目前有多种检测25(OH)D水平的方法。本研究拟通过采用准确性较高的同位素稀释超高效液相色谱串联质谱法检测同一季节出生的足月单胎新生儿脐静脉血及其孕母静脉血25(OH)D水平,初步了解新生儿25(OH)D水平与孕母25(OH)D水平的关系,并探索孕母维生素D监测的界值。
1 资料与方法 1.1 研究对象连续入组2015年6月1日至2015年7月10日在北京协和医院(北纬39°)分娩的孕妇及其分娩的新生儿作为研究对象。入选标准:(1)孕周≥37周;(2)单胎;(3)排除甲状旁腺疾病、肝肾疾病;(4)排除新生儿出生时有先天畸形、窒息及遗传代谢性疾病。本研究通过北京协和医院伦理委员会审查(批件号:ZS-842),并获得研究对象的知情同意。
1.2 资料及标本收集(1)孕妇入院待产时(分娩前5 d内)常规留取用于化验肝肾功能的静脉血4 mL,分离血清化验肝肾功能后,剩余血清留存;分娩时留取脐血2 mL,血标本离心后取血清,-80℃冷冻储存,1个月内检测25(OH)D。(2)记录母亲分娩时年龄、新生儿胎龄、性别,测量并记录新生儿出生体重。
1.3 检测方法同位素稀释超高效液相色谱串联质谱法(ID-UPLC/MS/MS)测定血清25(OH)D2和25(OH)D3,二者总和为总25(OH)D。采用NIST有证标物SRM 972a进行准确度验证,25(OH)D2和25(OH)D3与靶值的偏倚分别为<3.03%和<3.46%;定量限(limit of quantification, LOQ)分别为1.25和1.0 ng/mL,具有较高的灵敏度[3]。
1.4 诊断标准孕母血清总25(OH)D≤20 ng/mL为维生素D缺乏;>20 ng/mL但≤30 ng/mL为维生素D不足;>30 ng/mL为维生素D充足[4]。新生儿血清总25(OH)D≤15 ng/mL为维生素D缺乏;>15 ng/mL但≤20 ng/mL为维生素D不足;>20 ng/mL为维生素D充足[4]。不同胎龄早产儿体格发育评价参照中国15城市不同胎龄新生儿出生体重值[5],体重小于同胎龄第10百分位为小于胎龄儿(SGA),位于同胎龄儿体重第10至90百分位之间的为适于胎龄儿(AGA),大于同胎龄儿体重第90百分位为大于胎龄儿(LGA)。
1.5 统计学分析应用SPSS 16.0统计软件进行统计学分析。计数资料用例数和百分率(%)表示;符合正态分布的计量资料以均值±标准差(x±s)表示,组间方差不齐者采用秩和检验;不符合正态分布的计量资料以中位数(四分位数)[M(P25,P75)]表示。二变量相关分析用Pearson相关分析;新生儿维生素D水平与孕母维生素D水平的关系曲线估计采用多种回归模型进行拟合,选择决定系数R2最高的;使用ROC曲线法探索孕母维生素D水平对新生儿维生素D缺乏的预测价值,参考各切点灵敏度和特异度,确定最佳临界点。双侧P<0.05为差异有统计学意义。
2 结果 2.1 一般情况研究期限内共120例符合入选标准,4例拒绝参加研究,共收集116例新生儿脐血标本,102例孕母静脉血标本。102例孕母年龄23~43岁,中位年龄32岁。与孕母对应的102例新生儿中,男孩51例,女孩51例,胎龄37~41周,平均39.3±1.2周;出生体重2 400~4 520 g,平均3 308±418 g。
2.2 维生素D状况102例孕母静脉血血清总25(OH)D水平为26.9±9.8 ng/mL(范围5.6~48.9 ng/mL),其中维生素D充足者38例(37.3%),不足者39例(38.2%),缺乏者25例(24.5%)。102例新生儿脐静脉血血清总25(OH)D水平为13.1±5.0 ng/mL(范围3.0~28.8 ng/mL),其中维生素D充足者9例(8.8%),不足者27例(26.5%),缺乏者66例(64.7%)。
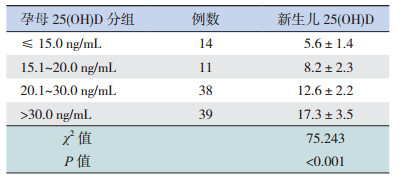
2.3 新生儿25(OH)D水平与孕母25(OH)D水平的关系(1)方差齐性检验示孕母不同25(OH)D水平各组间新生儿25(OH)D水平方差不齐(F=3.211,P=0.026),遂用秩和检验比较各组间新生儿血清25(OH)D水平的差异,显示各组间新生儿25(OH)D水平差异有统计学意义(表 1)。
| 表 1 孕母不同水平 25(OH)D 组间新生儿 25(OH)D 水平 比较 |
(2)新生儿25(OH)D水平为孕母25(OH)D 水平的(44.8±7.7)%(范围17%~67%)Pearson 相关分析显示,脐血25(OH)D水平与母血25(OH)D 水平呈正相关(r=0.914,P<0.001),见图 1。曲线拟合显示,11种模型拟合均有统计学意义(P<0.001),以幂模型决定系数R2最高,为0.843,F=538.292,回归方程为y=0.515x0.979。
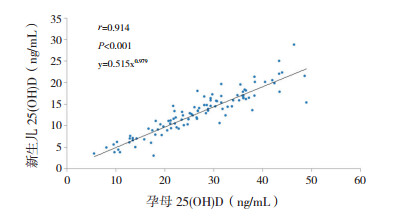 |
图 1 新生儿 25(OH)D 水平与孕母 25(OH)D 水平的 关系 |
(3)孕母25(OH)D ROC曲线预测新生儿维生素D缺乏(图 2),曲线下面积0.962,95%CI:0.930~0.994,标准误0.016,P<0.001。以母血25(OH)D水平27.55 ng/mL为预测新生儿维生素D缺乏的界值,对应的灵敏度为97.2%,特异度80.3%。
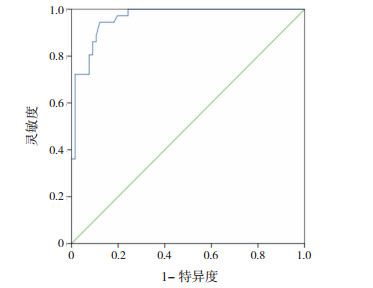 |
图 2 孕母维生素 D 水平的 ROC 曲线预测新生儿维 生素 D 缺乏 |
2011美国内分泌协会定义维生素D充足或适宜为25(OH)D水平>75 nmo/L(30 ng/mL),维生素D缺乏为≤50 nmo/L(20 ng/mL),二者之间为维生素D不足[6]。以上为目前通常使用的成人标准[4],因此本研究作为孕母维生素D水平的评价标准。2014年中华医学会儿科分会儿童保健学组制定的《儿童微量营养素缺乏防治建议》指出儿童适宜的25(OH)D水平>50 nmo/L(20 ng/mL),37.5~50 nmo/L(15~20 ng/mL)为维生素D不足,< 37.5 nmo/L(15 ng/mL)为维生素缺乏[4]。本研究新生儿维生素D水平的评价参照此标准。2015年7月全国佝偻病防治科研协作组、中国优生科学协会小儿营养专业委员会发布的《维生素D缺乏及维生素D缺乏性佝偻病防治建议》指出血清25(OH)D水平达到50~250 nmol/L(20~100 ng/mL)范围认定为适宜的儿童维生素D营养状况[7]。本研究虽然在夏季,仍有24.5%的孕母和64.7%的新生儿维生素D缺乏。
本研究显示,不同25(OH)D水平孕母组间新生儿25(OH)D水平差异有统计学意义,且孕母25(OH)D水平与新生儿维生素D水平呈正相关(r=0.914,P<0.001),提示孕期监测25(OH)D浓度不仅关系到孕妇健康,对预防新生儿维生素D缺乏及维生素D缺乏性佝偻病亦有较大意义[7]。
庄学玲等[8]对浙江省499名孕妇孕晚期(30~37周)静脉血及其新生儿脐血采用酶联免疫法(ELISA)检测25(OH)D水平,直线相关分析显示二者呈正相关(r=0.45,P<0.001)。吴嘉婴等[9]对上海市100例新生儿脐血与20例产前1 d孕母静脉血采用ELISA检测25(OH)D水平,结果显示两者呈显著正相关(r=0.84,P<0.001)。Lee等[10]对波士顿(北纬42°)40个足月产妇静脉血及其新生儿生后24~48 h静脉血用高效液相色谱法(HPLC)检测25(OH)D水平,显示母婴25(OH)D水平呈线性相关(P<0.001,R2=0.68)。本研究曲线估计:11种模型拟合均有显著性意义,决定系数R2最高的幂模型的指数为0.979,接近1,因此从曲线形态上看接近线性,提示新生儿维生素D水平与孕母维生素D水平呈线性相关。
有文献指出可以通过监测孕母维生素D水平来避免新生儿维生素D缺乏的发生,但由于缺少明确的界值导致临床可操作性不强。本研究试图通过绘制孕母25(OH)D ROC曲线来预测新生儿维生素D缺乏(≤15 ng/mL)的发生,结果显示曲线下面积为0.962(>0.9),说明有较高的诊断价值。选择母血25(OH)D水平≤27.55 ng/mL为界值来预测新生儿维生素D缺乏(≤15 ng/mL),其灵敏度为97.2%,特异度为80.3%。说明可通过监测母血25(OH)D水平并根据以上界值来判断胎儿是否发生维生素D缺乏,及时指导孕母补充外源性维生素D,具有较高的临床使用价值。2011年美国内分泌学会指出孕期维生素D每日需要量至少600 IU,如维持血25(OH)D水平>30 ng/mL则需1 500~2 000 IU[6]。2015年《维生素D缺乏及维生素D缺乏性佝偻病防治建议》中指出,为预防维生素D缺乏及维生素D缺乏性佝偻病,可于妊娠后3个月补充维生素D 800~1 000 IU/d,如有条件,孕妇应检测血25(OH)D浓度[7]。
总之,本研究显示孕母维生素D水平与新生儿维生素D水平正相关,孕母维生素D水平可预测新生儿是否维生素D缺乏。建议孕妇血清25(OH)D水平保持在27.55 ng/mL以上,可预防新生儿维生素D缺乏的发生。
| [1] | Dokos C, Tsakalidis C, Tragiannidis A, et al. Inside the "fragile" infant: pathophysiology, molecular background, risk factors and investigation of neonatal osteopenia[J]. Clin Cases Miner Bone Metab, 2013, 10(2): 86-90. |
| [2] | Kovacs CS. Vitamin D in pregnancy and lactation: maternal, fetal, and neonatal outcomes from human and animal studies[J]. Am J Clin Nutr, 2008, 88(2): 520S-528S. |
| [3] | 禹松林,韩建华,张江涛, 等. 同位素稀释超高效液相色谱 串联质谱法快速测定血清25-羟维生素D2 和25-羟维生素 D3 临床方法的建立[J]. 中华检验医学杂志, 2014, 37(8): 617-621. |
| [4] | 中华医学会儿科学分会儿童保健学组; 《中华儿科杂志》编 辑委员会. 儿童微量营养素缺乏防治建议[J]. 中华儿科杂志, 2010, 48(7): 502-509. |
| [5] | 张宝林, 冯泽康, 张丽辉, 等. 中国15 城市不同胎龄新生儿 体格发育调查研究[J]. 中华儿科杂志, 1988, 26(4): 206-208. |
| [6] | Institute of Medicine(US) Committee to Review Dietary Reference Intakes for Vitamin D and Calcium. Dietary Reference Intakes for Calcium and Vitamin D[M]. Washington, DC: The National Academies Press, 2011(www.ncbi.nlm.nih. gov/books/NBK56070/). |
| [7] | 全国佝偻病防治科研协作组; 中国优生科学协会小儿营养专 业委员会. 维生素D 缺乏及维生素D 缺乏性佝偻病防治建 议[J]. 中国儿童保健杂志, 2015, 23(7): 781-782. |
| [8] | 庄学玲, 竺智伟, 朱东坡, 等. 孕母和新生儿维生素D 水平 及其相关因素的分析[J]. 中华儿科杂志, 2012, 50(7): 498-503. |
| [9] | 吴嘉婴, 周小健, 洪建国. 脐血25(OH)D 水平及其与孕母外 周血25(OH)D 水平的相关性[J]. 临床儿科杂志, 2014, 32(11): 1069-1071. |
| [10] | Lee JM, Smith JR, Philipp BL, et al. Vitamin D deficiency in a healthy group of mothers and newborn infants[J]. Clin Pediatr (Phila), 2007, 46(1): 42-44. |
 2016, Vol. 18
2016, Vol. 18