喘息是婴幼儿常见的呼吸道症状之一,部分患儿喘息反复发作发展成哮喘,对患儿的身心健康造成危害,对其家庭造成沉重的经济负担和心理压力。婴幼儿喘息的发病机制尚不明确,目前研究提示与呼吸道感染、遗传因素、环境与行为因素关系密切,近年来关于肥胖与儿童喘息性疾病的关系得到关注,国外有研究显示[1],超重与儿童哮喘及喘息样症状相关,且儿童肥胖与哮喘控制不良和反复急性发作有关,但肥胖是否影响喘息婴幼儿的治疗效果目前鲜见报道。
Kaup指数是用于评价学龄前儿童体格和营养状况的一种方法[2],本研究对208例哮喘预测指数(API)阳性的喘息婴幼儿给予吸入性糖皮质激素(ICS)规范治疗半年,按Kaup指数分组,观察肥胖组与非肥胖组的治疗效果,为婴幼儿喘息的个体化治疗提供依据。
1 资料与方法 1.1 研究对象选取2012年6月至2015年6月在我院儿科门诊就诊或住院,既往未使用激素治疗的喘息患儿208例,其中男性112例,女性96例,年龄6个月至3岁,平均年龄1.4±0.6岁。所有患儿均为API阳性[3]:在过去1年喘息≥4次,具有1项主要危险因素或2项次要危险因素,主要危险因素包括:(1)父母有哮喘病史;(2)经医生诊断为特应性皮炎;(3)有吸入变应原致敏的依据。次要危险因素包括:(1)有食物变应原致敏的依据;(2)外周血嗜酸性粒细胞≥4%;(3)与感冒无关的喘息。入选病例均给予ICS规范治疗,并坚持完成半年的随访。排除患先天性气道畸形、喉软骨发育不全、气道异物、胃食管反流、睡眠呼吸障碍、肺结核、营养不良等疾病的喘息婴幼儿。本研究治疗方案经我院伦理委员会批准及家长知情同意。
1.2 资料收集收集患儿年龄、性别、身高、体重等基本资料。身高、体重的测量采用统一的测量仪,身高精确到0.1 cm,体重精确到100 g。计算Kaup指数[Kaup=体重(kg)/身高(cm)2×104],并根据国内Kaup指数常模确定肥胖界值为18 kg/cm2×104[4],将患儿分为肥胖组(Kaup指数>18 kg/cm2×104,93例)与非肥胖组(Kaup指数≤18 kg/cm2×104,115例)。
1.3 治疗方法所有患儿在喘息急性发作时根据临床症状采取综合治疗,包括联合ICS及支气管舒张剂雾化吸入,必要时静脉应用抗菌药物、激素和氨茶碱,口服抗组胺药物治疗;缓解期给予欧姆龙压缩泵雾化器NE-C801在家吸入布地奈德混悬液(澳大利亚阿斯利康公司生产,注册证号为H20090903)雾化治疗。治疗初始剂量为布地奈德混悬液每日1 mg,加生理盐水1 mL,分2次吸入,治疗2周后随访1次评估疗效。喘息症状控制后按初始剂量维持1个月,之后每月随访1次,根据临床控制情况调整治疗用量,逐渐减量至0.25 mg/d,连续治疗6个月。
1.4 观察指标观察两组患儿喘息症状得到控制所需要的时间。喘息症状控制是指喘息发作次数<2次/周,短暂应用1次速效支气管舒张剂后缓解,无活动受限,无日间夜间咳嗽、喘息症状[3];并观察维持治疗过程中有无喘息发作,有无因喘息发作导致的急诊就诊及住院治疗,比较两组的治疗效果有无差异。
1.5 统计学分析采用SPSS 13.0统计软件进行统计学分析,呈正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用两独立样本的t检验;计数资料用例数和百分率(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
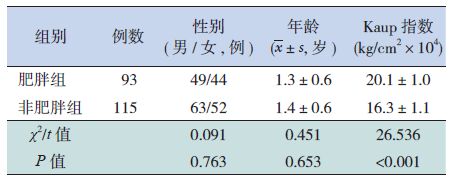
2 结果 2.1 两组基本资料的比较肥胖组与非肥胖组患儿的年龄、性别分布差异无统计学意义;肥胖组Kaup指数显著高于非肥胖组,见表 1。
| 表 1 两组患儿基本资料的比较 |
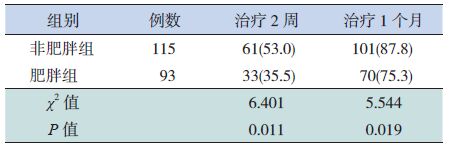
2.2 两组患儿治疗后喘息症状缓解率的比较
治疗2周及1个月后,肥胖组喘息症状缓解率均低于非肥胖组,差异有统计学意义,见表 2。
| 表 2 两组患儿喘息症状缓解率的比较 [n(%)] |
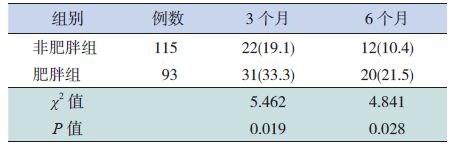
2.3 两组患儿维持治疗过程中喘息发生率及急诊就诊/住院率的比较
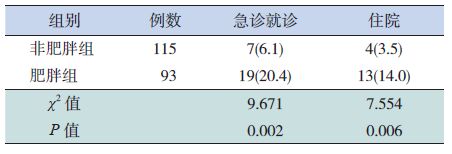
在随访3个月及6个月内,肥胖组的喘息发生率高于非肥胖组,差异有统计学意义,见表 3。在随访6个月内,肥胖组因喘息而需急诊就诊或住院率均高于非肥胖组,差异有统计学意义,见表 4。
| 表 3 随访6个月内两组患儿喘息发生率的比较 [n(%)] |
| 表 4 随访6个月内两组急诊就诊/住院率的比较 [n(%)] |
3 讨论
喘息是婴幼儿时期的常见症状,国外研究报道,近1/3的儿童在3岁以前至少有过1次喘息发作[5]。近年来婴幼儿喘息的发病率呈逐年上升趋势,在其发病机制的研究中,环境和行为因素的影响越来越受到国内外专家的关注[6]。流行病学调查显示儿童超重和肥胖的发生率呈逐年增长,也有研究显示肥胖和超重增加了哮喘发生的发病风险及喘息症状的严重程度,还会影响哮喘控制药物的反应性[7-8]。
ICS为目前国内外哮喘指南[3, 9-10]推荐用于API阳性喘息婴幼儿控制治疗的首选药物,雾化吸入ICS可以有效减轻气道炎症和气道高反应性,控制哮喘症状,改善生命质量,改善肺功能,减少哮喘发作,降低哮喘病死率[11]。本组病例均按2014版 《糖皮质激素雾化吸入疗法在儿科应用的专家共识》 建议[12]使用压缩泵雾化器雾化吸入美国食品药品管理局批准唯一可用于≤4 岁儿童的雾化用 ICS布地奈德混悬液,按规范剂量吸入治疗6个月。结果显示,治疗后2周、1个月肥胖组的临床症状缓解率分别为35.5%及75.3%,明显低于非肥胖组的53.0%和87.8%,差异有统计学意义;随访6个月发现肥胖组患儿在3个月、6个月的喘息发生率及因喘息引起的急诊就诊/住院率均明显高于非肥胖组,这些结果提示肥胖喘息儿童对ICS治疗相对不敏感,与美国Forno等[13]的研究结果一致。
肥胖喘息患儿对ICS治疗不敏感的机制尚未明确,国内外研究提示肥胖引发的炎症和免疫失衡是其中重要机制之一,瘦素可能介导肥胖患儿/小鼠哮喘气道内中性粒细胞的炎性浸润,参与气道重塑,在肥胖患儿/小鼠哮喘激素抵抗中发挥了重要作用[14-15]。肥胖与哮喘本身的炎症反应相互促进,形成恶性循环,加重了气道炎症反应及气道重塑,并引起了代谢紊乱,使肥胖喘息儿童的临床表现更加严重,治疗反应性降低[16]。ICS虽能有效抑制气道炎症,部分逆转气道重塑,但可能加重代谢紊乱,还能抑制中性粒细胞的凋亡,进一步加重肥胖哮喘患儿气道中性粒细胞性炎症反应[17]。因此有效管理肥胖喘息儿童最有效的方法除适当的药物治疗之外,需鼓励患儿控制体重和饮食调整[18]。
综上所述,肥胖可抑制API阳性喘息婴幼儿对ICS治疗的反应,针对肥胖喘息患儿家长可给予健康教育,控制体重可能有利于提高肥胖喘息患儿治疗的敏感性。
| [1] | Visness CM, London SJ, Daniels JL. Association of childhood obesity with atopic and nonatopic asthma: results from the National Health and Nutrition Examination Survey 1999-2006[J]. J Asthma , 2010, 47 (7) : 822–829. DOI:10.3109/02770903.2010.489388 |
| [2] | 花静, 孟炜, 吴擢春, 等. 苏州城区幼儿园学龄前儿童发育 性运动协调障碍的环境影响因素研究[J]. 中华儿科杂志 , 2014, 52 (8) : 590–595. |
| [3] | 中华医学会儿科学分会呼吸学组, 中华儿科杂志编辑委员会. 儿童支气管哮喘诊断与防治指南[J]. 中华儿科杂志 , 2008, 46 (10) : 745–753. |
| [4] | 丁宗一, 杜丽蓉. 167065 名中国0-7 岁儿童BMI/Kaup 指数 研究[J]. 中华儿科杂志 , 2002, 40 (4) : 222–224. |
| [5] | Bouzas ML, Solé D, Cardoso MR, et al. Wheezing in infants: frequency, clinical characteristics and treatment[J]. J Pediatr (Rio J) , 2012, 88 (4) : 361–365. |
| [6] | 赵德育. 婴幼儿喘息流行病学及发展趋势[J]. 中国实用儿科 杂志 , 2014, 29 (6) : 401–404. |
| [7] | 孙晶, 黄美梦, 刘洋, 等. 肥胖和母乳喂养对儿童哮喘及哮 喘样症状影响的交互效应[J]. 国际儿科学杂志 , 2014, 41 (5) : 561–564. |
| [8] | Vo P, Bair-Merritt M, Camargo CA. The potential role of vitamin D in the link between obesity and asthma severity/control in children[J]. Expert Rev Respir Med , 2015, 9 (3) : 309–325. DOI:10.1586/17476348.2015.1042457 |
| [9] | 向莉, 许巍, 姚瑶, 等. 儿童哮喘国际共识[J]. 中华实用儿科 临床杂志 , 2014, 29 (1) : 67–79. |
| [10] | Pedersen SE, Hurd SS, Lemanske RF Jr, et al. Global strategy for the diagnosis and management of asthma in children 5 years and younger[J]. Pediatr Pulmonol , 2011, 46 (1) : 1–17. DOI:10.1002/ppul.21321 |
| [11] | 殷勇, 尚云晓. 家庭雾化吸入糖皮质激素治疗在儿科呼吸系 统疾病中的应用[J]. 临床儿科杂志 , 2014, 32 (9) : 898–900. |
| [12] | 申昆玲, 邓力, 李云珠, 等. 糖皮质激素雾化吸入疗法在儿 科应用的专家共识(2014 年修订版)[J]. 临床儿科杂志 , 2014, 32 (6) : 504–511. |
| [13] | Forno E, Lescher R, Strunk R, et al. Decreased response to inhaled steroids in overweight and obese asthmatic children[J]. J Allergy Clin Immunol , 2011, 127 (3) : 741–749. DOI:10.1016/j.jaci.2010.12.010 |
| [14] | Rasmussen F, Hancox RJ. Mechanisms of obesity in asthma[J]. Curr Opin Allergy Clin Immunol , 2014, 14 (1) : 35–43. DOI:10.1097/ACI.0000000000000024 |
| [15] | 苏毅, 杜雪梅, 郝月琴, 等. 吸入布地奈德对肥胖哮喘小鼠 气道炎症及瘦素水平的影响[J]. 中华实用诊断与治疗杂志 , 2015, 29 (11) : 1091–1094. |
| [16] | 钟慧, 洪建国. 儿童支气管哮喘与肥胖[J]. 中国循证儿科杂 志 , 2013, 8 (1) : 66–71. |
| [17] | 陈伟, 曲廷刚, 韩伟, 等. 不同糖皮质激素治疗对肥胖哮喘 小鼠全身和气道的影响[J]. 临床肺科杂志 , 2015, 20 (5) : 781–785. |
| [18] | 洪建国, 钟慧. 肥胖哮喘儿童的管理[J]. 中华儿科杂志 , 2012, 50 (10) : 750–752. |
 2016, Vol. 18
2016, Vol. 18