2. 郑州市儿童医院肾脏风湿科, 河南 郑州 450000
儿童过敏性紫癜(henoch-schonlein purpura,HSP)是儿童时期最常见的一种以小血管炎为主要病变的系统性血管病,紫癜性肾炎(HSPN)为HSP 最严重的并发症。
本病主要累及皮肤、消化道、关节和肾脏[1]。临床症状如肉眼血尿或镜下血尿及蛋白尿,或管型尿多发生于紫癜后2~4周,称为HSPN,肾脏受损程度是决定预后的关键[2, 3],而决定肾脏受损严重程度的金指标是肾脏穿刺术。
在临床上,很多患儿及患儿家长不愿或不能接受肾脏穿刺术,这就为临床上评判肾脏损伤严重程度带来了难度,胱抑素C(cystatin,CysC)、纤维蛋白原(fibrinogen,Fbg)和尿蛋白定量是临床上常用的检测指标,也是近年来新发现的判断肾脏损伤严重程度的指标。如果这三项指标与肾脏病理有明确的相关性,我们就可以根据这些指标大致判断肾脏病理损伤严重程度,在临床上为不能和不愿做肾脏穿刺的HSPN 患儿提供诊治依据。有关研究证实血清CysC 与肾脏损害的严重程度呈正相关[4]。雷晓燕等[5] 对急性期HSPN 患儿的研究发现,D- 二聚体值(D-dimer,D-D)越高,患儿的病情越重,预后相对更差,而D-D 水平较低的患儿,临床预后较好,提示HSPN 患儿D-D 水平越高,其凝血和纤溶性更强,肾脏损伤更严重。而D-D 是纤维蛋白单体经活化因子XIII 交联后,再经纤溶酶水解所产生的一种特异性降解产物,因此可以推出HSPN 患儿纤维蛋白原水平越高,肾脏损伤越严重。研究资料显示HSPN 患儿尿蛋白与肾小球病理分级相关,随着尿蛋白定量的加重,肾小球病理分级有加重的趋势[6]。国外研究报道HSPN 患儿尿蛋白水平与肾脏组织形态病理损害相关,尿蛋白越多,其组织病理改变越重[7]。本研究通过检测HSPN 患儿CysC、Fbg 和尿蛋白定量,分析其与肾脏病理之间的关系及三者的相关性,为临床上不能和不愿做肾脏穿刺的HSPN 患儿诊治提供依据。
1 资料与方法1.1 研究对象收集2011年1月至2015年1月在郑州市儿童医院治疗的48例经肾穿术确诊为HSPN 患儿的病历资料,所有入选对象均符合中华医学会儿科学分会肾脏病学组制定的HSPN 诊断标准[8],排除临床表现为肾病综合征型的HSPN 患儿,其中男23例,平均年龄8.2±1.6岁,女25例,平均年龄8.5±1.6岁。按照肾小球病理分级分为Ⅱ a 级及Ⅱ a 级以下、Ⅱ b 级、Ⅲ a 级、Ⅲ b 级及Ⅲ b 级以上,其中病理分级为Ⅱ a 级及Ⅱ a 级以下患儿12例,男9例,女3例,平均年龄8.0±1.9岁;Ⅱb级患儿12例,男4例,女8例,平均年龄8.1±1.5岁;Ⅲ a 级患儿17例,男9例,女8例,平均年龄8.5±1.3岁;Ⅲ b 级及Ⅲ b 级以上患儿7例,男3例,女4例,平均年龄9.0±1.4岁;4组患儿性别、年龄等一般情况比较差异均无统计学意义。
1.2 标本采集及测定方法行肾穿术前,所有患儿于清晨空腹抽取静脉血5 mL,离心20 min 后分离血清,采用乳胶增强散射免疫比浊法检测血清CysC(试剂盒购于四川省迈克科技有限责任公司),分离血浆后采用浊度法(纤维蛋白原含量测定试剂盒,上海太阳生物技术有限公司)测定Fbg。采用洁净容器留取24 h尿液,并记录尿量,混匀后取5 mL 送检,采用终点法(脑脊液与尿蛋白测定试剂盒,浙江夸克生物科技有限公司)检测尿蛋白定量。
1.3 统计学分析采用SPSS 17.0统计软件对数据进行统计学分析,计量资料用均数± 标准差(x±s)表示,多组间比较采用单因素方差分析,组间两两比较采用SNK-q 检验。对于双变量正态分布资料采用Pearson 相关系数分析;对于双变量等级资料,采用Spearman 相关分析。P<0.05为差异有统计学意义。
2 结果2.1 三项指标在各肾脏病理分级中的比较血清CysC、Fbg 水平及24 h尿蛋白定量在各肾脏病理分级患儿中比较差异均有统计学意义(P<0.05),且各指标水平均随病理分级严重程度增高而上升(P<0.05)。见表 1。
|
|
表 1 肾脏各病理分级HSPN 患儿中三项指标水平比较 (x±s) |
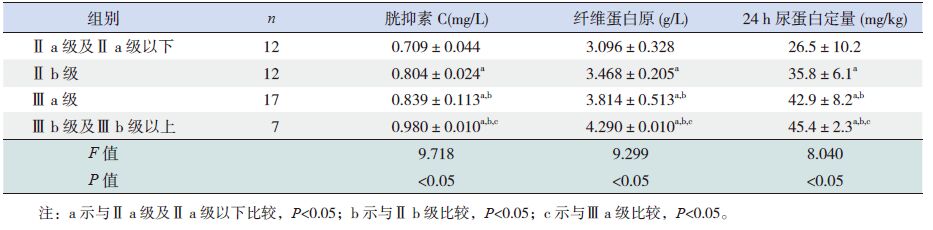
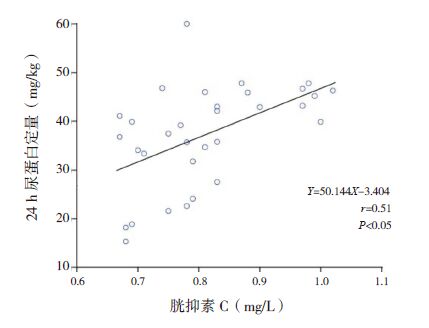
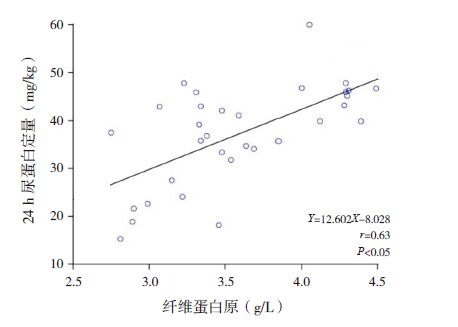
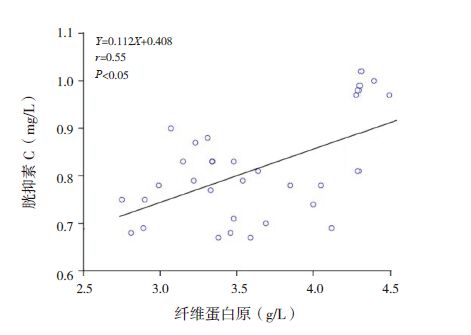
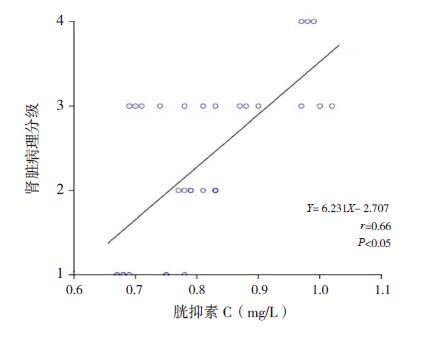
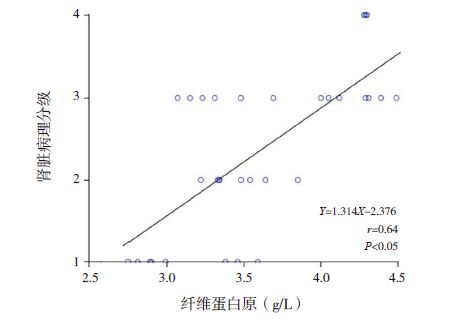
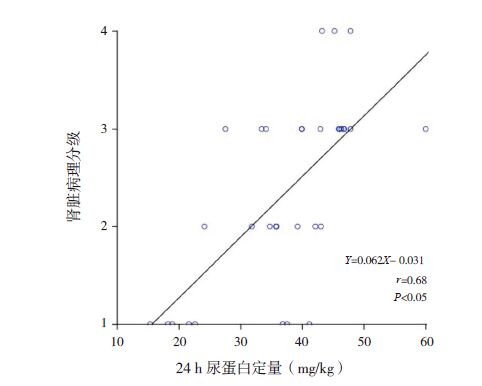
48例HSPN 患儿血清CysC 与24 h尿蛋白定量之间呈正相关(r=0.51,P<0.05);Fbg 与24 h尿蛋白定量之间呈正相关(r=0.63,P<0.05),血清CysC 与Fbg 之间呈正相关(r=0.55,P<0.05)。CysC、Fbg 及24 h尿蛋白定量与肾脏病理分级之间均呈正相关(分别r=0.66、0.64、0.68,均P<0.05)。如下图 1~6。
|
图 1 胱抑素C 与24 h尿蛋白定量之间的相关分析图 |
|
图 2 纤维蛋白原浓度与24 h尿蛋白定量之间的相关分析图 |
|
图 3 纤维蛋白原浓度与胱抑素C 之间的相关分析图 |
|
图 4 胱抑素C 与肾脏病理分级之间的相关分析图 |
|
图 5 纤维蛋白原浓度与肾脏病理分级之间的相关分析图 |
|
图 6 24 h尿蛋白定量与肾脏病理分级之间的相关分析图 |
HSPN 是HSP 最为严重的并发症,以肾小球系膜细胞增殖及不同程度的内皮细胞和上皮细胞增殖为肾损害部位,病理上以坏死性小血管炎为基本病变,同时伴有IgA 免疫球蛋白复合物沉着于肾小球系膜区及内皮下[9],可见肾小球系膜细胞和基质弥漫增生,局灶节段加重,伴不同程度的新月体形成和肾小球毛细血管袢纤维素样坏死,严重危害儿童健康。
HSPN 肾脏病理类型与临床关系密切,对指导治疗、判断预后皆有重要意义。但在临床上很多患儿家长很难接受肾脏穿刺活检术,我们只能根据临床表现及实验室结果指导治疗。CysC 是一种低分子量非糖基化碱性蛋白质,是一种半胱氨酸蛋白酶抑制剂,能在几乎所有的有核细胞内以恒定的速度持续地转录与表达,无组织学特异性,故在体内以恒定速度产生[10]。血清CysC 浓度由肾小球滤过功能决定,不受性别、年龄、饮食等外来因素的影响,是一种反映肾小球滤过率的理想标志[11, 12, 13, 14]。血液中CysC 由肾小球滤过后经肾小管重吸收回血液,并且肾小管不分泌CysC,肾脏是清除血液中CysC 的唯一器官[15, 16, 17],如果肾脏损伤越重,清除CysC 的能力下降,血清CysC 水平就会升高。本研究表明CysC 水平在各肾脏病理分级HSPN 患儿中比较差异有统计学意义,且随着CysC 的增高,肾脏病理分级越重。本研究结果与相关理论一致[18]。Fbg 是由肝细胞分泌的一种糖基化蛋白,其在凝血机制中占有重要地位,在HSP广泛的血管炎、血管壁纤维素样坏死及血小板填塞血栓形成等病理改变方面,Fbg 增高及分子功能增强是一种独立危险因素[19]。Fbg 浓度升高与肾小球进行性硬化、肾间质纤维化和系膜增生有关,是病情加重、复发及病情迁延的重要因素[20, 21],具体与肾脏病理方面的研究甚少。本研究表明Fbg水平在各肾脏病理分级HSPN 患儿中比较差异有统计学意义,即随着Fbg 浓度的增高,肾脏损伤也会越严重。蛋白尿可能通过促进肾小球系膜细胞、肾小管上皮细胞分泌炎性因子,激活单核巨噬细胞浸润,并表达分泌炎性因子等,促进肾小球肾小管病理进展,进而可影响肾脏疾病的发生发展。蛋白尿不仅是肾脏损伤的标志,更是一种促进肾脏病理进展的因素[22]。有研究认为尿蛋白程度越重,肾小球增殖性损害及节段损害的比例越高[23],即肾小球损害越严重,患者的蛋白尿程度在某种意义上与病理损害平行。本研究的相关性研究结果表明,血清CysC、纤维蛋白原与24 h尿蛋白定量间两两均呈正相关。
总之,血清CysC 水平、纤维蛋白原浓度及24 h尿蛋白定量随着肾脏损伤严重程度的增加而增加,在一定程度上可以反映肾脏损伤严重程度,协助临床诊治。但本研究病例数较少,还需要多中心、大样本的继续研究。
| [1] | 李玉飞, 鹿玲. 过敏性紫癜患儿血浆髓过氧化物酶、丙二醛、超氧化物歧化酶及总抗氧化能力水平变化[J]. 临床儿科杂志, 2015, 33(4): 357-360. |
| [2] | 赵建辉, 何红权. 过敏性紫癜肾炎诊治进展[J]. 中国中西医结合肾病杂志, 2013, 14(4): 363-365. |
| [3] | 丁佳锋, 蒋莉. 过敏性紫癜肾炎患儿t-PA 和PAI-1检测的临床意义[J]. 中国医师杂志, 2013, 15(5): 653-655. |
| [4] | 廖翠玲, 金红君. 胱抑素C 在过敏性紫癜早期肾损伤中应用价值探讨[J]. 重庆医学, 2014, 43(17): 2211-2213. |
| [5] | 雷晓燕, 张宏, 赛依帕, 等. 实验室系列检查指标在早期诊断过敏性紫癜肾损害的敏感度选择[J]. 实用儿科临床杂志, 2003, 18(1): 32-33. |
| [6] | 段玉燕, 赵凯姝, 李青梅, 等. 儿童紫癜性肾炎尿蛋白定量与肾脏病理相关性分析[J]. 中华临床医师杂志(电子版), 2014, 8(1): 91-95. |
| [7] | Nickavar A, Mehrazma M, Lahouti A. Clinicopathologic correlations in Henoch-Schonlein nephritis[J]. Iran J Kidney Dis, 2012, 6(6): 437-440. |
| [8] | 中华医学会儿科学分会免疫学组.《中华儿科杂志》编辑委员会. 儿童过敏性紫癜循证诊治建议[J]. 中华儿科杂志, 2013, 51(7): 502-507. |
| [9] | Ozden TA, Tekerek H, Baş F, et al. Effect of hypo-and euthyroid status on serum cystatin C levels[J]. J Clin Res Pediatr Endocrinol, 2010, 2(4): 155-158. |
| [10] | 朱慧琪, 杜佳. 四种生化指标检测早期诊断糖尿病肾病的价值[J]. 中国实用医刊, 2015, 42(8): 82-83. |
| [11] | 刘华杰, 沈云琳, 孙蕾, 等. 补体应答基因-32在儿童急性肾损伤中的早期预测价值[J]. 中华儿科杂志, 2014, 52(7): 494-499. |
| [12] | Vlaicu SI, Cudrici C, Ito T, et al. Role of response gene to complement 32 in diseases[J]. Arch Immunol Ther Exp (Warsz), 2008, 56(2): 115-122. |
| [13] | Vlaicu SI, Tegla CA, Cudrici CD, et al. Epigenetic modifications induced by RGC-32 in colon cancer[J]. Exp Mol Pathol, 2010, 88(1): 67-76. |
| [14] | Tegla CA, Cudrici CD, Azimzadeh P, et al. Dual role of Response gene to complement-32 in multiple sclerosis[J]. Exp Mol Pathol, 2013, 94(1): 17-28. |
| [15] | 唐红梅, 姜振伟, 廖国林. 胱抑素C 的临床应用[J]. 国际检验医学杂志, 2011, 32(2): 216-218. |
| [16] | 李培敏. 血清胱抑素C 在肾脏疾病早期诊断的临床价值[J]. 国际检验医学杂志, 2009, 30(2): 157-158. |
| [17] | 姚海林, 刘绍珍, 欧阳庆. 半胱氨酸蛋白酶抑制剂C(Cystatin C, Cys-C)测定在糖尿病肾功损伤中的应用[J]. 实验与检验医学, 2010, 28(3): 308-309. |
| [18] | 曹芳, 邓芳, 董扬, 等. 血清胱抑素C 水平在儿童过敏性紫癜肾损害评价中的意义[J]. 安徽医科大学学报, 2014, 49(10): 1517-1520. |
| [19] | 刘捷, 陈松盛, 陈银霞, 等. 紫癜性肾炎凝血筛选指标变化及纤维蛋白原分子功能观察[J]. 临床血液学杂志, 2002, 15(3): 130. |
| [20] | 周丽君, 卢国元. 血浆纤维蛋白原水平在肾小球疾病中的临床意义[J]. 中国血液流变学杂志, 2013, 23(4): 640-642, 644. |
| [21] | Garay RP, Hannaert P, Chiavaroli C. Calcium dobesilate in the treatment of diabetic retinopathy[J]. Treat Endocrinol, 2005, 4(4): 221-232. |
| [22] | 俞蕾, 刘磊, 赵桂臣. 儿童紫癜性肾炎55例临床与病理分析[J]. 临床儿科杂志, 2010, 28(7): 670-674. |
| [23] | 刘冬妍, 文熠冰, 李航, 等. 蛋白尿在成人紫癜性肾炎中的临床意义[J]. 中国医学科学院学报, 2005, 27(2): 237-240. |
 2016, Vol. 18
2016, Vol. 18