急性淋巴细胞白血病(acute lymphoblasticleukemia,ALL)是儿童时期发病率最高的恶性疾病,也是导致儿童死亡的主要原因。近年研究发现,儿童ALL的预后除了主要与发病年龄、初诊时白细胞数、基因分型、治疗反应等密切相关以外,患儿治疗后体内残存的微小残留病(minimalresidual disease,MRD)对于预后也有着至关重要的影响[1, 2]。染色体异常是白血病的关键致病因素,也是MRD监测的重要靶点,但对于无特殊重现染色体异常(即无TEL/AML1,MLL/AF4,E2A/PBX1,BCR/ABL等融合基因及对应染色体异常)的ALL患儿MRD的监测需要进一步寻找靶点。基因序列的突变、基因拷贝数的变异以及与淋巴系统发育、细胞周期、肿瘤抑制相关的基因杂合性缺失等都对ALL患儿的预后有重要的影响[3, 4],可以作为新的预后监测靶点。
PAX5属于高度保守的paired-box(PAX)结构家族,位于9号染色体短臂1区3带(9p13),是该家族中唯一在造血系统表达的成员,主要表达于B细胞分化发育的特定阶段,是B细胞分化和发育中起重要作用的转录因子[5, 6]。在ALL中,PAX5基因突变、表达特征及其对临床预后生存的意义报道不一,且主要集中于基础研究或成人[7, 8]。关于PAX5基因拷贝数异常在儿童无特殊重现染色体异常B-ALL中的发生情况及临床意义国内外鲜有报道。
为了解PAX5基因拷贝数异常在无特殊重现染色体异常B-ALL患儿中的异常情况及该变化对预后的影响,我们应用多重连接探针扩增(multiplexligation-dependent probe amplification,MLPA)技术,对2008年4月至2013年4月期间于我中心接受CCLG-2008方案治疗的86例非重现染色体异常B-ALL患儿初诊时的DNA标本进行检测,并回顾性分析该部分患儿的临床特点及预后。加深对我国非重现染色体异常B-ALL患儿发病特点的了解,寻找更加敏感实用的MRD监测指标,进一步提高儿童ALL的疗效。
1 资料与方法 1.1 一般资料选择2008年4月至2013年8月期间,我院初诊并可获得足够骨髓DNA量的无特殊重现染色体异常(即无TEL/AML1,MLL/AF4,E2A/PBX1,BCR/ABL等融合基因及对应染色体异常)的B-ALL患儿共86例。所有患儿均满足中国儿童白血病ALL2008方案(Chinese Children LeukemiaGroup,CCLG-ALL2008)纳入标准[9, 10, 11]。同时选取10例非血液系统疾病及肿瘤或者造血干细胞移植供体儿童作为对照。本研究获得研究对象监护人的知情同意。
1.2 诊断、分型及治疗反应评判诊断、分型及治疗反应标准参照1987年全国白血病化疗讨论会制定的标准及CCLG-2008化疗方案[10, 11, 12]。中枢神经系统(central nervous system,CNS)状态分级[10, 11]主要依据临床表现、影像学改变、脑脊液流式细胞术或细胞形态学(离心涂片法)检测,分为CNS1状态(无中枢神经系统白血病细胞,无中枢神经系统异常的临床表现,无中枢神经系统异常的影像学依据。)、CNS2状态(脑脊液可见明确的白血病细胞或初次腰穿脑脊液混有红细胞)及CNS3状态(中枢神经系统白血病)。强的松治疗试验[10, 11]:强的松治疗第8天外周血白血病细胞 < 1 000/μL为早期治疗反应好;反应不良:外周血白血病细胞≥ 1 000/μL。
1.3 MRD检测应用流式细胞检测技术检测患儿诱导治疗中(15 d),诱导治疗后(33 d)和巩固治疗期间(90 d)骨髓肿瘤细胞残留情况。
1.4 MLPA检测取肝素抗凝骨髓3~5 mL,经PBS稀释后,用Ficoll淋巴细胞分离液分离骨髓单个核细胞(mononuclar cell,MNC),1 100~1 200转/min,离心11~12 min。吸取中间细胞层,用磷酸盐缓冲液(phosphate buffered saline,PBS)洗涤2次,800~1 000转/min,离心7~8 min,弃上清。计数细胞后分装,-20℃冰箱冻存备用。按试剂盒步骤提取DNA。按照SALSA MLPA probemix P335-B2ALL-IKZF1试剂盒(荷兰MRC-Holland公司)说明书进行PAX5外显子(PAX5-1、PAX5-2、PAX5-5、PAX5-6、PAX5-7、PAX5-8、PAX5-10)拷贝数缺失情况检测。所得结果通过GeneMapper4.0软件和Coffalyser软件进行半定量分析[13]。根据有无PAX5缺失将86例患儿分成缺失组和非缺失组。PAX5基因7个待检外显子中任意1个或多个外显子发生缺失者进入“缺失组”;而PAX5基因无任何拷贝数缺失者进入“非缺失组”。
1.5 统计学分析所有统计学分析均应用SPSS 17.0软件完成。计量资料采用t检验;计数资料采用卡方检验,生存曲线采用Kaplan-Meier分析,多因素分析采用COX回归分析,P < 0.05为差异具有统计学意义。无病生存期(disease-free survival,DFS)指患者从获得CR开始至复发或死亡的时间。总生存(overallsurvival,OS)期:自诊断到死亡或末次随访的时间。随访截至2015年10月31日,失访者截止至失访日期。
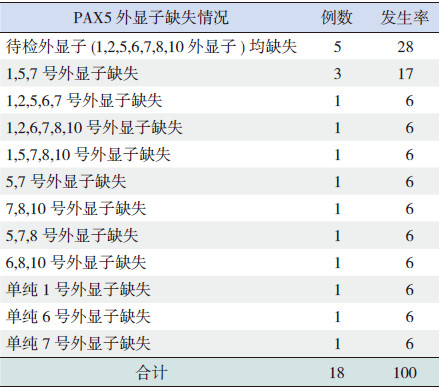
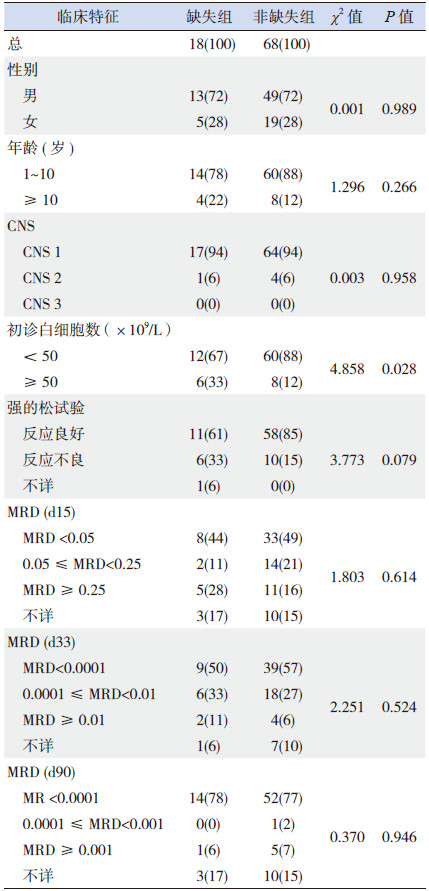
2 结果 2.1 临床特征及PAX5缺失情况比较86例患儿中男62例、女24例,中位年龄5.5(1.0~15.0)岁。18例(20.9%)发生了PAX5缺失,具体缺失类型见表 1。86例患儿中缺失组18例、非缺失组68例。缺失组患儿初诊时白细胞计数明显高于非缺失组(P < 0.05);而两组患儿在性别、年龄、初诊时脑脊液状态、强的松治疗试验以及第15天、33天、12周骨髓MRD等方面,差异均无显著性(P>0.05)。见表 2。
| 表 1 18例PAX5缺失患儿具体缺失情况一览表(%) |
| 表 2 缺失组与非缺失组临床特征比较[例(%)] |
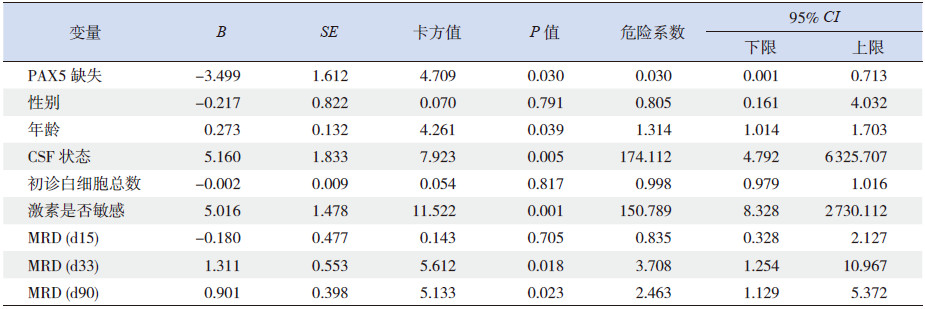
Kaplan-Meier法分析显示:缺失组的DFS明显低于非缺失组(0.69±0.12 vs 0.90±0.04,P=0.017),但两组的OS无明显差异(0.83±0.09vs 0.94±0.03,P=0.128),见图 1~2。Cox法分析显示,在排除了年龄、性别、初诊时白细胞总数、初诊时脑脊液状态、强的松试验以及第15天、第33天、第12周骨髓MRD等因素后,PAX5缺失仍为影响患儿DFS的不利因素(P=0.03),见表 3;但对患儿的OS无明显影响,P>0.05。
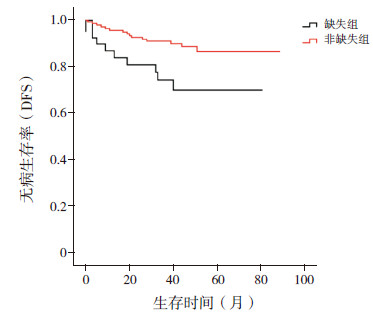 |
图 1 缺失组与非缺失组3年DFS比较 |
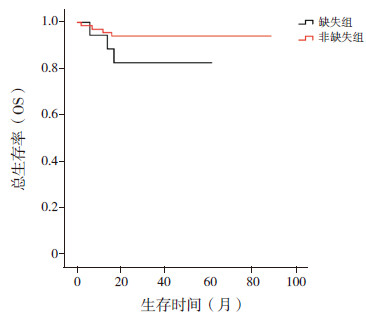 |
图 2 缺失组与非缺失组的3年OS比较 |
| 表 3 Cox法分析PAX5缺失对无特殊重现染色体异常B-ALL患儿DFS的影响 |
急性淋巴细胞白血病是儿童最常见的白血病类型,其发病机制目前尚未完全阐明。在B细胞的定向分化和发育中,PAX5是关键的转录因子,其可通过编码B细胞特异性激活蛋白激活多种B细胞特异性基因转录表达,并抑制非B系细胞基因,从而在B细胞早期定向分化发育中起着重要的调控作用。若PAX5失活,可导致成熟B细胞去分化至幼稚阶段,从而促进白血病发生[5]。因此,PAX5在儿童急性淋巴细胞白血病中的作用日益引起人们的关注。本研究显示,86例患儿中有18例发生了PAX5缺失,缺失率为20.9%,稍低于Ribera等[14]报道的成人及青年PAX5缺失率(34%),接近于Stasevich等[15]应用单核苷酸多态性检测的儿童无特殊融合基因异常的B-ALL患儿PAX5的缺失率(27.9%)。两组患儿临床特征比较显示,缺失组患儿初诊时白细胞计数明显高于非缺失组。提示PAX5缺失患儿的肿瘤细胞增殖速度可能高于非PAX5缺失患儿。那么,该部分患儿治疗是否宜选用更为紧凑的方案有待于进一步研究。两组患儿在性别、年龄、初诊时脑脊液状态、强的松治疗试验情况以及第15天、33天、12周骨髓MRD上均无明显差异。提示PAX5缺失对于无重现染色体异常B-ALL患儿可能是独立于上述因素之外的预后因素。应用Kaplan-Meier法及Cox法分析均显示PAX5的缺失不利于患儿的DFS,再次证实了PAX5缺失在无特殊重现染色体异常B-ALL患儿预后中的意义。但是它对于患儿OS的影响虽有一定趋势,但无显著性差异。可能与随访年限较短,病例数量有限及整体医疗水平提高导致复发患儿仍可以有较长时间的生存期有一定关系。延长随访时间、扩大研究样本有望得到关于OS的更加有指导意义的结论。另外,由于我国染色体检测存在一定的缺陷,不是所有存在染色体异常的患儿均能准确地被检测出来,因此,我们采用聚合酶链式反应、荧光原位杂交技术,及染色体核型分析等多种检测手段对患儿融合基因及染色体进行检测,均无特殊异常者方界定为无特殊重现染色体异常患儿,在一定程度上弥补了染色体异常检出率低的欠缺。
综上所述,无特殊重现染色体异常B-ALL患儿存在一定比例的PAX5缺失,该基因缺失往往提示患儿具有较高的白细胞水平及较短的缓解期。适当缩短化疗间期、加强化疗强度可能有望延长这部分患儿的缓解时间,为其争取更多的治疗机会,得到更加满意的治疗效果。
| [1] | Pui CH, Pei D, Campana D, et al. A revised definition for cure of childhood acute lymphoblastic leukemia[J]. Leukemia, 2014, 28(12): 2336-2343. |
| [2] | Conter V, Bartram CR, Valsecchi MG, et al. Molecular response to treatment redefines all prognostic factors in children and adolescents with B-cell precursor acute lymphoblastic leukemia: results in 3184 patients of the AIEOP-BFM ALL 2000 study[J]. Blood, 2010, 115(16): 3206-3214. |
| [3] | Mullighan CG, Goorha S, Radtke I, et al. Genome-wide analysis of genetic alterations in acute lymphoblastic leukaemia[J]. Nature, 2007, 446(7137): 758-764. |
| [4] | Zhang J, Mullighan CG, Harvey RC, et al. Key pathways are frequently mutated in high-risk childhood acute lymphoblastic leukemia: a report from the Children's Oncology Group[J]. Blood, 2011(11), 118: 3080-3087. |
| [5] | Shahjahani M, Norozi F, Ahmadzadeh A, et al. The role of Pax5 in leukemia: diagnosis and prognosis significance[J]. Med Oncol, 2015, 32(1):360. |
| [6] | Cozma D, Yu D, Hodawadekar S, et a1. B cell activator PAX5 promotes lymphomagenesis through stimulation of B cell receptor signaling[J]. J Clin Invest, 2007, 117(9): 2602-2610. |
| [7] | 郑积富, 董莎莎, 王谦, 等. 伴有9p 异常的急性B 淋巴细胞白血病患者PAX5基因重排及缺失的研究[J]. 中华医学遗传学杂志, 2013, 30(5): 549-552. |
| [8] | Teo AE, Chen Z, Miranda RN, et al. Differential PAX5 levels promote malignant B-cell infiltration, progression and drug resistance, and predict a poor prognosis in MCL patients independent of CCND1[J]. Leukemia, 2016, 30(3): 580-593. |
| [9] | 秘营昌, 卞寿庚. 急性淋巴细胞白血病[M]//张之南, 沈悌. 血液病诊断及疗效标准. 第3 版. 北京: 科学出版社, 2007: 116-121. |
| [10] | Gao C, Zhao XX, Li WJ, et a1. Clinical features, early treatment responses, and outcomes of pediatric acute lymphoblastic leukemia in China with or without specific fusion transcripts: a single institutional study of 1,004 patients[J]. Am J Hematol, 2012, 87(11):1022-1027. |
| [11] | 刘晓明, 邹尧, 王慧君, 等. CCLG-2008 方案治疗标危中危儿童急性淋巴细胞白血病中期随访结果[J]. 中华儿科杂志, 2014, 52(6): 449-454. |
| [12] | 秘营昌, 卞寿庚. 急性白血病[M]//张之南, 沈悌. 血液病诊断及疗效标准. 第3 版. 北京: 科学出版社, 2007: 131-134. |
| [13] | Dörge P, Meissner B, Zimmermann M, et al. IKZF1 deletion is an independent predictor of outcome in pediatric acute lymphoblastic leukemia treated according to the ALL-BFM 2000 protocol[J]. Haematologica. 2013, 98(3): 428-432. |
| [14] | Ribera J, Morgades M, Zamora L, et al. Prognostic significance of copy number alterations in adolescent and adult patients with precursor B acute lymphoblastic leukemia enrolled in PETHEMA protocols[J]. Cancer. 2015, 121(21): 3809-3817. |
| [15] | Stasevich I, Inglott S, Austin N, et al. PAX5 alterations in genetically unclassified childhood Precursor B-cell acute lymphoblastic leukaemia[J]. Br J Haematol, 2015, 171(2): 263-272. |
 2016, Vol. 18
2016, Vol. 18