儿童哮喘是一种常见的呼吸道慢性炎症性疾病,2000年和2010年全国儿童哮喘流调结果显示:昆明地区0~14岁儿童的哮喘患病率从0.89%上升到1.37%,严重影响儿童的身心健康和生活质量[1]。哮喘尽管不能治愈,但经过病情监测、评估、管理及规范化治疗是可以达到控制的[2]。哮喘控制水平评估是哮喘管理的重要环节,全面的哮喘评估更有利于提高当前儿童哮喘的控制水平。本研究分析了我院185例哮喘患儿的控制水平和危险因素,探讨第1秒用力呼气容积占预计值的百分比(forced expiratory volume in one second of the predicted value, FEV1%)、呼出气一氧化氮(fractional exhaled nitric oxide, FeNO)、儿童哮喘控制测试(asthma control test to children, C-ACT)及儿科哮喘生命质量调查问卷(pediatric asthma quality of life questionnaire, PAQLQ)等评估指标与控制水平的相关性,及其临床实用性和可行性。为制定良好的哮喘管理方案和提高哮喘控制水平提供依据,以达到GINA提出的未来5年哮喘住院率降低50%的目标。
1 资料与方法 1.1 研究对象选取2012年6月至2013年5月于昆明医科大学附属儿童医院哮喘专科门诊就诊和住院的哮喘患儿200例为研究对象。男132例,女68例;年龄5~12岁,平均年龄8.5±2.5岁。所有病例均符合《儿童支气管哮喘诊断与防治指南(2008年修订)》的支气管哮喘诊断标准[3],哮喘病程均≥3个月,以吸入糖皮质激素(inhaled corticosteroids, ICS)丙酸氟替卡松(每次125 μg,每日2次)为起始治疗。对符合标准的患儿,发放儿童哮喘控制水平调查表、C-ACT、PAQLQ问卷,每例患儿均发放上述3种问卷各1份。排除无效问卷病例15例,将3种问卷均有效的185例纳入研究,并根据文献[3],将其分为控制组139例、部分控组36例和未控制组10例。
所有患儿就诊时均处于非急性发作期,无处于急性期的过敏性疾病,诊断后规范化治疗时间≥3个月。本研究获得医院伦理委员会批准及患儿监护人知情同意。
1.2 研究方法所有患儿经副主任医师以上哮喘专科人员采集病史、体格检查,填写儿童哮喘控制水平调查表;发放C-ACT和PAQLQ问卷,由患儿和监护人分别填写,当场收回。所有患儿均采用常规伊红染色法检测外周血嗜酸性粒细胞绝对值。
肺功能检测采用比利时麦迪公司儿童肺功能测定仪,由肺功能室专业技术人员完成,每个患儿均行3次肺功能检查,变异率不超过5%,取最佳值。FEV1%以>80%为正常预计值。
通过入组前4周的ICS使用情况来判断吸入糖皮质激素的依从性,规范吸入糖皮质激素者作为吸入糖皮质激素组;将未规律使用ICS、仅在急性发作期或有症状时才吸入的患儿界定为未吸入糖皮质激素组。
FeNO的测定采用瑞士尼尔森呼出气一氧化氮测定仪NIOX MINO。测定方法参照骆海勤等[4]文献资料。受试者取端坐位,平静呼吸后,通过一次性滤器吸入不含一氧化氮的气体(NO < 5×10-9 mol/L)至接近肺总量,然后立即以50 mL/s的流速呼气,12岁以下儿童呼气时间为6 s。FeNO测定均在肺功能检查之前。判断标准:5~< 21 ppb为FeNO低水平;21~35 ppb为FeNO中水平;>35 ppb为FeNO高水平。
儿童哮喘控制测试问卷C-ACT[5-6]是根据哮喘患儿近4周的临床症状来评估哮喘控制情况的问卷,满分27分,1~4题由儿童独立完成、5~7题由家长完成,之后由医生进行总分。控制不佳:总分< 22分,部分控制:22~25分,完全控制:>25分。
PAQLQ量表[7]是专门针对儿童哮喘而设计的问卷,包括症状(10条目)、活动(5条目)、情感(8条目)3个维度,采用7分评分法,1分最差,7分最好,总分0~147分。< 48分为低水平生活质量;48~97分为中水平生活质量;> 97分为高水平生活质量。
1.3 统计学分析采用SPSS 17.0统计学软件进行数据处理。符合正态分布的计量资料以均数±标准差(x±s)表示,计数资料采用百分比表示。组间比较采用方差分析、独立样本t检验或非参数检验、χ2检验,并采用logistic回归方程进行多因素回归分析,相关分析采用Spearman相关分析。以P<0.05为差异有统计学意义。
2 结果本次调查发放儿童哮喘控制水平调查表、C-ACT、PAQLQ问卷,每例患儿发放3种问卷各1份,全部回收,回收率100%;3种问卷均有效的患儿为185例,有效率为92.5%。根据儿童哮喘控制水平分级标准[3]将185例患儿分为3组:完全控制139例(75.1%),部分控制36例(19.5%),未控制10例(5.4%)。
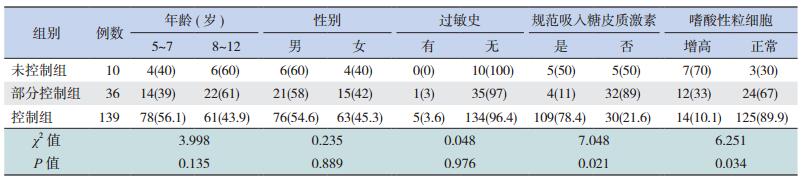
2.1 哮喘控制水平的影响因素分析控制组与部分控制组和未控制组在年龄、性别和过敏史的构成上差异无统计学意义(P>0.05);而在是否规范吸入糖皮质激素(χ2=7.048,P=0.021)和嗜酸性粒细胞增高(χ2=6.251,P=0.034)等方面的差异有统计学意义。见表 1。
| 表 1 小儿哮喘控制水平影响因素的分析[例(%)] |
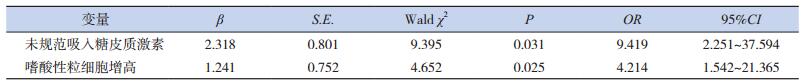
将完全控制组与部分控制组和未控制组中有统计学差异的单因素纳入二元logistic回归分析,得到2个影响儿童哮喘控制水平的因素:未规范吸入糖皮质激素(OR=9.419,P=0.031)和嗜酸性粒细胞增高(OR=4.214,P=0.025),见表 2。
| 表 2 儿童哮喘控制水平影响因素的logistic回归分析 |
2.2 哮喘控制水平与FEV1%、FeNO及C-ACT、PAQLQ得分比较
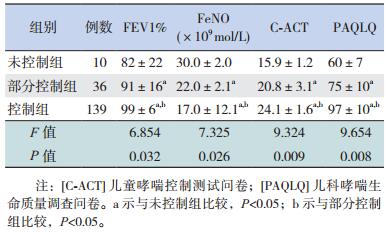
FEV1%、C-ACT、PAQLQ在控制组明显高于部分控制组与未控制组,而部分控制组又高于未控制组(P<0.05);FeNO在控制组明显低于部分控制组和未控制组,而部分控制组又低于未控制组(P<0.05)。见表 3。
| 表 3 不同哮喘控制组的FEV1%、FeNO、C-ACT及PAQLQ得分比较(x±s) |
2.3 肺功能参数FEV1%与FeNO、C-ACT、PAQLQ相关性分析
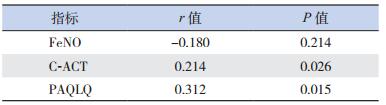
哮喘患儿FEV1%与C-ACT、PAQLQ呈正相关性(P<0.05),而与FeNO水平没有显著的相关性(P=0.214),见表 4。
| 表 4 FEV1%与FeNO、C-ACT、PAQLQ相关性分析 |
3 讨论
近年来,随着我国经济发展,工业化和城镇化进程加快,儿童哮喘患病率呈逐年上升趋势[1]。哮喘是一种遗传因素和环境因素相互作用导致的多基因遗传病[8-10],气道慢性炎症是哮喘发病的核心机制,糖皮质激素的吸入疗法是哮喘治疗的基石[2, 11]。随着哮喘防治知识的普及以及ICS的正确使用,儿童哮喘临床症状得到明显缓解、改善,但我国哮喘整体控制水平仍不容乐观[1, 11]。
本文对我院185例哮喘患儿的调查研究也发现,哮喘患儿完全控制率为75.1%,但是部分控制与未控制率仍有24.9%,与全国儿童哮喘流调及门诊儿童哮喘控制水平的多中心研究结果相近,与哮喘总体控制目标仍有差距[1]。故仍然需要分析导致哮喘控制不佳的危险因素并采取相应的策略,以提高哮喘的控制水平。本文对儿童哮喘控制水平的影响因素进行了调查,并通过二元logistic回归分析发现,吸入糖皮质激素治疗的依从性和嗜酸性粒细胞增高是儿童哮喘控制的影响因素。GINA2015指南也指出吸入ICS治疗的依从性以及嗜酸性粒细胞增多是哮喘控制的影响因素[2]。提示在临床诊疗中,需要关注嗜酸性粒细胞水平较高的哮喘患儿,指导糖皮质激素的规范吸入。
GINA2015表明,哮喘的临床症状、慢性气道炎症和可变性呼气气流受限构成哮喘发病的3个重要因素[2],是哮喘评估管理的重要环节。通过分析反映气流受限指标FEV1%,临床病情相关指标C-ACT、PAQLQ评分以及气道炎症相关指标FeNO与哮喘控制水平的相关性,发现FEV1%、FeNO、C-ACT及PAQLQ与哮喘控制水平有很好的相关性,提示这些指标可以一定程度反映哮喘的控制水平。
C-ACT与PAQLQ是目前国际上应用非常广泛的两套针对儿童哮喘的问卷表,C-ACT反映哮喘患儿近4周的临床症状,问卷由患儿和其父母共同完成,主要内容包括患儿对哮喘控制的感觉、是否活动受限、因哮喘而咳嗽以及日间症状、夜间症状及其频率等[5-6]。PAQLQ主要反映近1周哮喘患儿的生命质量,内容包括症状(10条目)、活动(5条目)、情感(8条目)等三个维度[7],这两个问卷可以很好地反映哮喘患儿的病情变化,对哮喘患儿的病情监测具有非常重要的意义[5-7]。本研究结果,C-ACT和PAQLQ评分不但与哮喘控制水平具有很好的相关性,与FEV1%也呈正相关,提示C-ACT与PAQLQ评分能一定程度地反映儿童哮喘的控制水平和肺功能状态。但PAQLQ过于繁琐,答卷费时,临床应用相对较少。而C-ACT通俗易懂,答卷耗时较少,临床上多用C-ACT评估哮喘患儿病情变化[6-7]。
FeNO水平是反映气道炎症的敏感可靠的无创性指标[12-13]。本研究发现FeNO水平在控制组低于部分控制组、部分控制组低于未控制组。提示气道慢性炎症的严重程度与儿童哮喘控制水平相关。气道慢性炎症是哮喘发病机制的核心,其严重程度决定了临床症状的严重性[2-3, 14],可根据FeNO水平指导治疗方案调整。
值得注意的是,本研究显示FeNO与FEV1%之间没有显著相关性。提示在临床工作中FEV1%检查具有一定的局限性,它只能反映气道的阻塞程度,不能直接反映气道炎症情况。已有的研究也显示,无论患儿是否有哮喘症状,FeNO与患儿气道反应性都具有线性相关性,可反映持续存在的气道慢性炎症,建议将FeNO与肺功能等指标相结合[15-16],以指导治疗方案的选择。
综上所述,我院儿童哮喘控制水平尚未达到全国儿童哮喘控制的总体目标,吸入性糖皮质激素治疗依从性不良及嗜酸性粒细胞高等是导致哮喘控制不佳的危险因素。联合FEV1%、FeNO水平以及C-ACT、PAQLQ评分,可以更全面客观地反映哮喘患儿的病情变化,更有利于提高儿童哮喘的控制水平。
| [1] | 全国儿科哮喘协作组, 中国疾病预防控制中心环境与健康相关产品安全所. 第三次中国城市儿童哮喘流行病学调查[J]. 中华儿科杂志 , 2013, 51 (10) : 729–735. |
| [2] | Global Initiative for Asthma. New tool to track and reduce asthma hospitalization[DB/OL]. (2015-05-06). http://www. ginasthma.org. |
| [3] | 中华医学会儿科分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童支气管哮喘诊断与防治指南(2008年修订)[J]. 中华儿科杂志 , 2008, 46 (10) : 745–753. |
| [4] | 骆学勤, 刘恩梅, 符州, 等. 呼出气一氧化氮与儿童哮喘控制测试和支气管激发试验指标相关性研究[J]. 中国实用儿科杂志 , 2013, 28 (7) : 533–536. |
| [5] | Pedersen S. From asthma severity to control:a shift in clinical practice[J]. Prim Care Respir J , 2010, 19 (1) : 3–9. |
| [6] | 顾希茜, 段红梅, 向莉. 儿童哮喘控制测试在门诊定期随访管理中的应用价值[J]. 中华护理杂志 , 2014, 49 (5) : 625–628. |
| [7] | 吴谨准, 张健民, 盛锦云, 等. 应用儿科哮喘生命质量调查问卷评估儿童哮喘吸入疗法[J]. 中华儿科杂志 , 2004, 42 (4) : 301–302. |
| [8] | Pinnock H, Fletcher M, Holmes S, et al. Setting the standard for routine asthma consultations:a discussion of the aims, process and outcomes of reviewing people with asthma in primary care[J]. Prim Care Respir J , 2010, 19 (1) : 75–83. DOI:10.4104/pcrj.2010.00006 |
| [9] | Tesse R, Pandey RC, Kabesch M. Genetic variations in toll-like receptor pathway genes influent asthma and atopy[J]. Allergy , 2011, 66 (3) : 307–316. DOI:10.1111/all.2011.66.issue-3 |
| [10] | Tischer CG, Hohmann C, Thiering E, et al. Meta-analysis of mould and dampness exposure on asthma and allergy in eight European birth cohorts:an ENRIECO initiative[J]. Allergy , 2011, 66 (12) : 1570–1579. DOI:10.1111/j.1398-9995.2011.02712.x |
| [11] | van de Griendt EJ, Verkleij M, Douwes JM, et al. Problematic severs asthma in children treated at high altitude:tapering the dose while improving control[J]. J Asthma , 2014, 51 (3) : 315–319. DOI:10.3109/02770903.2013.871557 |
| [12] | Wadsworth SJ, Sin D, Dorscheid D. Clinical update on the use of biomarkers of airway inflammation in the management of asthma[J]. J Asthma Allergy , 2011, 4 : 77–86. |
| [13] | Dodig S, Richter D, Zrinski-Topić R. Inflammatory markers in childhood asthma[J]. Clin Chem Lab Med , 2011, 49 (4) : 587–599. |
| [14] | Louis R, Lau LC, Bron AO, et al. The relationship between airways inflammation and asthma severity[J]. Am J Respir Crit Care Med , 2000, 161 (1) : 9–16. DOI:10.1164/ajrccm.161.1.9802048 |
| [15] | Waibel V, Ulmer H, Horak E. Assessing asthma control:symptom scores, GINA levels of asthma control, lung function, and exhaled nitric oxide[J]. Pediatr Pulmonol , 2012, 47 (2) : 113–118. DOI:10.1002/ppul.v47.2 |
| [16] | Malby Schoos AM, Chawes BL, Bønnelykke K, et al. Fraction of exhaled nitric oxide and bronchial responsiveness are associated and continuous traits in young children independent of asthma[J]. Chest , 2012, 142 (6) : 1562–1568. DOI:10.1378/chest.12-0658 |
 2016, Vol. 18
2016, Vol. 18