2. 新乡医学院基础医学院, 河南 新乡 453003;
3. 徐州医科大学护理学院, 江苏 徐州 221004
近年来我国新生儿低出生体重发生率呈下降趋势,但在我国部分地区新生儿低出生体重的发生率仍然很高[1]。低出生体重是指新生儿出生体重 < 2 500 g,是造成新生儿和婴儿死亡的重要原因,也是儿童期和成年期患病的重要原因[2]。根据世界卫生组织的报告,2015年全球大约有2 000万低出生体重儿[3]。影响新生儿出生体重的因素很多,近年来,越来越多的研究表明妊娠期抑郁症是新生儿低出生体重的危险因素[4-5],也有研究表明妊娠期抑郁症与新生儿出生体重无关[6-7]。本研究综合国内外探究妊娠期抑郁症与新生儿低出生体重关系的队列研究文献进行Meta分析,为预防新生儿低出生体重提供参考依据。
1 资料与方法 1.1 文献检索策略通过计算机检索Web of Science、Pubmed、Cochrane Library、中国知网(CNKI)、万方数据库和中国生物医学文献数据库(CBM),系统收集研究妊娠期抑郁症与低出生体重关系的队列研究文献。采用关键词和主题词结合的检索方式,中文检索词为:“产前或妊娠期或孕期”“抑郁症或抑郁障碍”“低出生体重或极低出生体重”“队列研究”;英文检索词为:“pregnancy or antenatal or prenatal”“depression or depressive symptoms or depressive disorder”“low birth weight or very low birth weight or extremely low birth weight”“cohort study”。检索步骤:首先以关键词和主题词检索各大数据库,对文章标题、摘要和关键词进行分析,按照文献纳入和排除标准筛选文献,然后阅读全文,再对入选文章的参考文献进行手工检索。
1.2 文献纳入标准文献纳入标准包括:(1)研究妊娠期抑郁症与低出生体重关系的队列研究文献,语种为中、英文;(2)发表时间为2000年1月至2017年4月;(3)可直接或间接获得妊娠期抑郁与非抑郁的孕母新生儿发生低出生体重的人数或RR值及其95%CI。
1.3 文献排除标准文献排除标准包括:(1)综述、系统评价、病例报告;(2)数据不全或数据存在明显错误的文献;(3)重复发表的文献;(4)未设立对照的文献。
1.4 数据提取和文献质量评价由两名研究人员分别筛选文献、提取数据、进行文献质量评价,并对可能存在的差异进行讨论,对存在争议的问题由另一高级别的研究人员确定。采用NOS量表[8]对纳入文献进行质量评价,评价条目包括:(1)研究对象的选择(4分),包括暴露队列的代表性、非暴露队列的选择、暴露的确定、研究开始前有没有研究对象发生结局事件;(2)组间可比性(2分),即研究是否控制了重要的混杂因素;(3)结局事件的测量(3分),包括结局事件的评估、随访时间是否充分、随访的完整性。NOS评分≥6分为高质量研究。
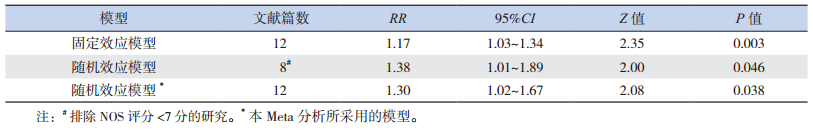
1.5 统计学分析统计学软件使用Stata12.0。采用Q检验和I2统计量评估纳入研究之间的异质性,检验水准设为0.1,若异质性检验结果P > 0.1、I2 < 50%,则采用固定效应模型计算合并效应量RR及其95%CI;若P≤0.1、I2≥50%,则采用随机效应模型分析。采用不同模型分析同一资料,并排除NOS评分 < 7分的研究进行敏感性分析。采用Egger's检验评估发表偏倚。
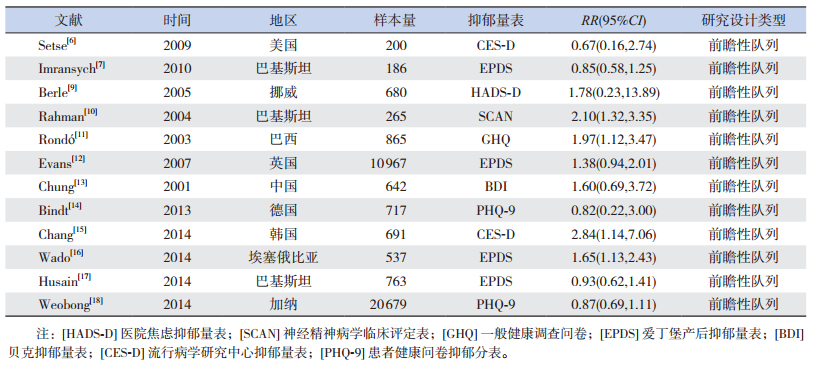
2 结果 2.1 纳入文献的基本特征根据文献纳入和排除标准共纳入12篇文献[6-7, 9-18],文献筛选流程图见图 1。
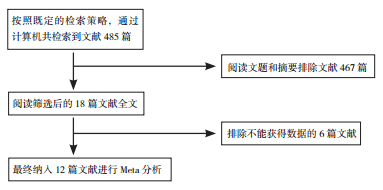
|
图 1 文献筛选流程图 |
本Meta分析所纳入研究均为前瞻性队列研究,涉及37 192个样本,涵盖10个国家和地区,其中有10篇文献[6-7, 9-10, 13-18]提供了妊娠期抑郁或非抑郁的孕母新生儿低出生体重人数,2篇文献[11-12]提供了妊娠期抑郁与新生儿低出生体重的RR值及其95%CI。有8篇文献[6-7, 9, 12-14, 17-18]的研究结果为妊娠期抑郁症与新生儿出生体重无关,4篇文献[10-11, 15-16]的研究结果为妊娠期抑郁是新生儿低出生体重的危险因素,见表 1。
| 表 1 纳入研究的基本特征 |
2.2 文献质量评价
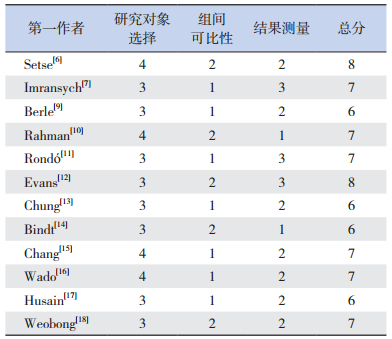
参照NOS量表对纳入的12篇文献进行质量评价,均为高质量的研究,其中评分为8分的有2篇,评分为7分的有6篇,评分为6分的有4篇,见表 2。
| 表 2 文献质量评价 |
2.3 Meta分析结果
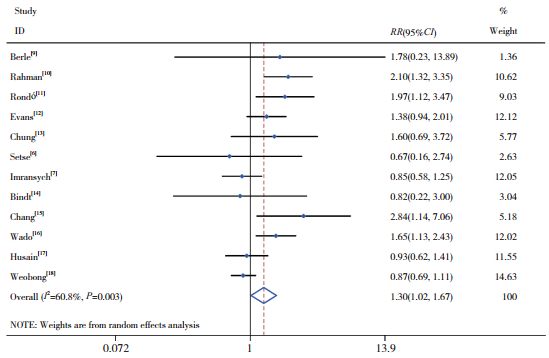
异质性检验结果显示,纳入研究之间的异质性水平较高(χ2=28.08,P=0.003,I2=60.8%),采用随机效应模型进行合并计算,合并效应量RR=1.30,95%CI:1.02~1.67,说明妊娠期抑郁症与低出生体重有关(Z=2.08,P=0.038),即妊娠期抑郁的孕母新生儿低出生体重的发生风险更高,见图 2。
|
图 2 Meta分析结果森林图 |
2.4 敏感性分析和发表偏倚分析
采用固定效应模型进行合并计算,得出RR=1.17,95%CI:1.03~1.34,与本Meta分析采用随机效应模型的结果一致。排除NOS评分低于7分的研究[9, 13-14, 17],得出RR=1.38,95%CI:1.01~1.89,与本Meta分析结果一致。见表 3。
| 表 3 Meta分析结果森林图 |
对纳入研究绘制漏斗图(图 3),显示该漏斗图右下角无分布,呈现部分缺角现象,存在夸大妊娠期抑郁症影响效应的可能。Egger's检验结果显示P=0.232,说明纳入研究不存在发表偏倚。

|
图 3 Meta分析漏斗图 |
3 讨论
低出生体重是造成新生儿疾病和死亡的重要原因,也是导致成年期高血压、肥胖、糖尿病的重要因素[19]。本Meta分析旨在研究妊娠期抑郁症对新生儿出生体重的影响,为低出生体重的早期预防和干预提供理论依据。
本Meta分析结果表明,妊娠期抑郁症与低出生体重有关,孕母妊娠期发生抑郁症,其新生儿低出生体重的发生风险更高,与Eastwood等[20]的研究结果一致。而Imransych等[7]的研究表明妊娠期抑郁症与新生儿出生体重无关,可能是因为低出生体重是由多种因素共同作用造成的,妊娠期抑郁只是其中一个危险因素。国内韦月颜等[21]的研究发现孕期抑郁情绪是造成不良妊娠结局的危险因素。研究表明新生儿低出生体重与孕母膳食营养摄入不足有关[22],妊娠期抑郁导致孕母营养摄入不充分[23],增加新生儿低出生体重的发生风险。妊娠期抑郁造成孕母机体儿茶酚胺水平降低,导致胎盘血液灌注量不足,造成胎儿缺氧、对营养物质摄入不足,影响胚胎的生长发育[11]。Chang等[15]的研究表明妊娠期抑郁的孕母不良行为发生率提高,例如孕期吸烟、饮酒,这些行为可影响胎儿的生长发育。新生儿低出生体重还与妊娠期使用抗抑郁药物有关[24],如五羟色胺再摄取抑制剂类药物可通过胎盘转运或垂直传播影响胎儿的生长发育[25],因此妊娠期抑郁的孕母,其新生儿发生低出生体重的风险更高。本研究敏感性分析及发表偏倚分析显示结果稳定可靠。
本研究存在一定局限性:纳入研究均为队列研究文献,可能存在选择偏倚;纳入研究均为中英文文献,排除其他语种的文献,可能产生语种偏倚。
综上所述,妊娠期抑郁症与新生儿低出生体重有关,患妊娠期抑郁症的孕母,其新生儿发生低出生体重的风险更高。因此孕母妊娠期需要保持健康的心理状态,预防新生儿低出生体重的发生。
| [1] | 丁桂凤, 周天虹, 张乐, 等. 脐血中谷胱甘肽s转移酶基因多态性与维汉新生儿低出生体重的关系[J]. 中国儿童保健杂志, 2015, 23 (11): 1124–1126. DOI:10.11852/zgetbjzz2015-23-11-02 |
| [2] | 刘爱萍, 张若, 李照青, 等. 陕西省活产单胎新生儿低出生体重现况及其影响因素分析[J]. 中华流行病学杂志, 2015, 36 (11): 1244–1248. DOI:10.3760/cma.j.issn.0254-6450.2015.11.012 |
| [3] | 冯仁杰, 吴然, 钟佩瑢, 等. 孕期大气颗粒物暴露对新生儿低出生体重影响的Meta分析[J]. 中华预防医学杂志, 2017, 51 (3): 203–208. |
| [4] | 黄晓洁, 杨俊波, 李琳. 妊娠结局与不良情绪的相关性研究[J]. 东南大学学报(医学版), 2015, 34 (2): 226–230. |
| [5] | Yedid Sion M, Harlev A, Weintraub AY, et al. Is antenatal depression associated with adverse obstetric and perinatal outcomes?[J]. J Matern Fetal Neonatal Med, 2016, 29 (6): 863–867. DOI:10.3109/14767058.2015.1023708 |
| [6] | Setse R, Grogan R, Pham L, et al. Longitudinal study of depressive symptoms and health-related quality of life during pregnancy and after delivery:the Health Status in Pregnancy (HIP) study[J]. Matern Child Health J, 2009, 13 (5): 577–587. DOI:10.1007/s10995-008-0392-7 |
| [7] | Imransych N. Screening of antenatal depression in Pakistan:risk factors and effects on obstetric and neonatal outcomes[J]. Asia-Pac Psychiatry, 2010, 2 (1): 26–32. DOI:10.1111/appy.2010.2.issue-1 |
| [8] | Lichtenstein MJ, Mulrow CD, Elwood PC. Guidelines for reading case-control studies[J]. J Chronic Dis, 1987, 40 (9): 893–903. DOI:10.1016/0021-9681(87)90190-1 |
| [9] | Berle JØ, Mykletun A, Daltveit AK, et al. Neonatal outcomes in offspring of women with anxiety and depression during pregnancy[J]. Arch Womens Ment Health, 2005, 8 (3): 181–189. DOI:10.1007/s00737-005-0090-z |
| [10] | Rahman A, Iqbal Z, Bunn J, et al. Impact of maternal depression on infant nutritional status and illness:a cohort study[J]. Arch Gen Psychiatry, 2004, 61 (9): 946–952. DOI:10.1001/archpsyc.61.9.946 |
| [11] | Rondó PH, Ferreira RF, Nogueira F, et al. Maternal psychological stress and distress as predictors of low birth weight, prematurity and intrauterine growth retardation[J]. Eur J Clin Nutr, 2003, 57 (2): 266–272. DOI:10.1038/sj.ejcn.1601526 |
| [12] | Evans J, Heron J, Patel RR, et al. Depressive symptoms during pregnancy and low birth weight at term:longitudinal study[J]. Br J Psychiatry, 2007, 191 (1): 84–85. DOI:10.1192/bjp.bp.105.016568 |
| [13] | Chung TK, Lau TK, Yip AS, et al. Antepartum depressive symptomatology is associated with adverse obstetric and neonatal outcomes[J]. Psychosom Med, 2001, 63 (5): 830–834. DOI:10.1097/00006842-200109000-00017 |
| [14] | Bindt C, Guo N, Bonle MT, et al. No association between antenatal common mental disorders in low-obstetric risk women and adverse birth outcomes in their offspring:results from the CDS study in Ghana and Côte D'Ivoire[J]. PLoS One, 2013, 8 (11): e80711. DOI:10.1371/journal.pone.0080711 |
| [15] | Chang HY, Keyes KM, Lee KS, et al. Prenatal maternal depression is associated with low birth weight through shorter gestational age in term infants in Korea[J]. Early Hum Dev, 2014, 90 (1): 15–20. DOI:10.1016/j.earlhumdev.2013.11.006 |
| [16] | Wado YD, Afework MF, Hindin MJ. Effects of maternal pregnancy intention, depressive symptoms and social support on risk of low birth weight:a prospective study from southwestern ethiopia[J]. PLoS One, 2014, 9 (5): e96304. DOI:10.1371/journal.pone.0096304 |
| [17] | Husain N, Munshi T, Jafri F, et al. Antenatal depression is not associated with low-birth weight:a study from urban Pakistan[J]. Front Psychiatry, 2014, 5 : 175. |
| [18] | Weobong B, Asbroek AH, Soremekun S, et al. Association of antenatal depression with adverse consequences for the mother and newborn in rural Ghana:findings from the DON population-based cohort study[J]. PLoS One, 2014, 9 (12): e116333. DOI:10.1371/journal.pone.0116333 |
| [19] | 余峰, 黄晓霞, 尉敏琦, 等. 上海某区足月新生儿低出生体重的影响因素分析[J]. 环境与职业医学, 2015, 32 (4): 289–295. |
| [20] | Eastwood J, Ogbo FA, Hendry A, et al. The impact of antenatal depression on perinatal outcomes in australian women[J]. PLoS One, 2017, 12 (1): e0169907. DOI:10.1371/journal.pone.0169907 |
| [21] | 韦月颜, 陶真兰, 程虹, 等. 孕妇焦虑和抑郁情绪对妊娠结局的影响[J]. 职业与健康, 2015, 31 (9): 1213–1216. |
| [22] | 李雪梅, 何丹, 蒋秋静, 等. 重庆市低出生体重儿影响因素的病例对照研究[J]. 中国儿童保健杂志, 2016, 24 (8): 863–866. DOI:10.11852/zgetbjzz2016-24-08-23 |
| [23] | Saeed A, Raana T, Saeed AM, et al. Effect of antenatal depression on maternal dietary intake and neonatal outcome:a prospective cohort[J]. Nutr J, 2016, 15 (1): 64. |
| [24] | Şahingöz M, Yuksel G, Karsidag C, et al. Birth weight and preterm birth in babies of pregnant women with major depression in relation to treatment with antidepressants[J]. J Clin Psychopharmacol, 2014, 34 (2): 226–229. DOI:10.1097/JCP.0000000000000077 |
| [25] | Huang H, Coleman S, Bridge JA, et al. A meta-analysis of the relationship between antidepressant use in pregnancy and the risk of preterm birth and low birth weight[J]. Gen Hosp Psychiatry, 2013, 36 (1): 13–18. |
 2017, Vol. 19
2017, Vol. 19