肺炎支原体(Mycoplasma pneumoniae, MP)是儿童社区获得性肺炎的重要病原之一,可引起严重的呼吸道感染[1-2]。MP感染后可导致患儿不同程度的气道内黏液栓阻塞,甚至形成支气管塑形,如不及时解除气道阻塞,后期可引起支气管炎症性狭窄、闭塞、肉芽增生,甚至遗留肺不张、继发性支气管扩张、闭塞性支气管炎、闭塞性细支气管炎等后遗症[2, 4]。纤维支气管镜(简称纤支镜)目前已成为治疗肺炎支原体肺炎(Mycoplasma pneumoniae pneumonia, MPP)的重要方法之一,可以及时清除黏液栓,解除气道阻塞,减少后遗症的发生[3-5]。但临床上对于有气道内黏液栓阻塞的MPP患儿,如何把握纤支镜介入治疗的时机、方式及疗效如何,目前尚无报道。本研究对河北省儿童医院96例纤支镜下发现气道内黏液栓阻塞的MPP患儿进行前瞻性随机分组,根据入院至行纤支镜介入治疗的时间分为早期介入组(≤3 d)和晚期介入组(>3 d),对两组患儿临床资料、影像学恢复情况等进行分析,并随访1~3个月,探讨气道内黏液栓阻塞的MPP患儿纤支镜介入治疗的时机及价值。
1 资料与方法 1.1 研究对象2013年6月至2016年6月在河北省儿童医院住院的MPP患儿,若影像学(胸片或肺CT)有大片肺部实变[6](实变影占单侧肺的面积≥1/3)或肺不张,纤支镜检查均发现1个及以上肺段支气管管腔内黏液栓形成,则纳入研究。
1.2 诊断标准MPP的诊断符合儿童社区获得性肺炎管理指南(2013修订)[7]:应用颗粒凝集法检测血清肺炎支原体抗体(MP-Ab)滴度≥1 : 160或双份血清特异性抗体滴度4倍以上增高,且支气管肺泡灌洗液(BALF)中MP-DNA荧光定量PCR检测为阳性。
1.3 分组及排除标准对纤支镜下发现气道内黏液栓阻塞的MPP患儿采用随机数字表法随机分为两组:(1)早期介入组:入院至行纤支镜介入治疗时间≤3 d;(2)晚期介入组:入院至行纤支镜介入治疗时间>3 d。出现下列情况之一者则排除研究:(1)合并其他病毒、细菌或结核杆菌等感染者;(2)有免疫功能缺陷和其他基础疾病者;(3)家属不同意行纤支镜介入治疗者;(4)一般情况差及其他不能行纤支镜介入治疗者。
1.4 观察指标临床观察指标:入院前热程、纤支镜介入治疗后热程、入院前大环内酯类抗菌药物及糖皮质激素使用时间、住院时间、有无合并症等。实验室检查指标:白细胞(WBC)、C反应蛋白(CRP)、MP-Ab、痰和/或BALF细菌涂片及培养、MP-PCR、痰呼吸道病毒检测、胸腔积液细菌涂片及培养(接受胸腔穿刺者)。肺部影像学:测量急性期及恢复期肺部实变面积(实变影占单侧肺的面积)。
1.5 纤支镜介入治疗根据患儿年龄、体重选择合适型号的OLYMPUS纤维支气管镜,在咪达唑仑镇静[(0.1~0.3)mg/kg]及利多卡因“边麻边进”局部麻醉下,经鼻行纤维支气管镜介入治疗。术中仔细观察支气管黏膜病变及支气管管腔内有无黏液栓阻塞。对黏液栓阻塞部位首先注入37℃无菌生理盐水(5~20 mL/次)进行支气管冲洗及支气管肺泡灌洗;若黏液栓与支气管管壁粘连紧密,予以细胞刷刷检和/或活检钳钳夹治疗,直至管腔内可见的黏液栓清理干净。术中记录患儿心率、血氧饱和度、有无出血等。所有患儿均有纤支镜检查及介入治疗适应证,家属均签署知情同意书。本研究获得我院伦理委员会批准。
1.6 其他治疗所有患儿均给予大环内酯类抗菌药物序贯治疗及对症、支持治疗。对于难治性MPP患儿,加用甲泼尼龙2 mg/(kg · d)治疗。
1.7 随访出院前均行肺部影像学检查并记录。根据患儿病情及肺部影像学恢复情况分别于出院后1、2、3个月复查胸片或肺CT,并记录肺部炎症吸收面积以及有无坏死、支气管扩张等并发症。若观察肺部影像学吸收面积≥90%,则不再进行下一次随访。共随访至出院后3个月。
1.8 统计学分析应用SPSS 17.0统计学软件进行统计学分析。计量资料符合正态分布者,以均数±标准差(x±s)表示,组间比较采用独立样本t检验;计量资料呈非正态分布者,以中位数(范围)表示,组间比较采用秩和检验。计数资料以率或构成比(%)表示,组间比较采用卡方检验或Fisher确切概率法检验。以P<0.05为差异有统计学意义。
2 结果 2.1 一般资料共纳入气道内有黏液栓阻塞的MPP患儿208例,按排除标准排除63例,其中51例合并其他病毒、细菌感染,12例有其他基础疾病,3例在治疗过程中家属要求出院;出院后随访中失访14例。
共96例完成研究,其中早期介入组40例,晚期介入组56例。两组在年龄、性别、入院前热程、入院前大环内酯类抗菌药物及糖皮质激素使用时间、WBC、CRP、肺不张、急性期肺部实变面积的比较中差异均无统计学意义,见表 1。
| 表 1 纤支镜介入治疗前两组一般资料的比较 |
|
|
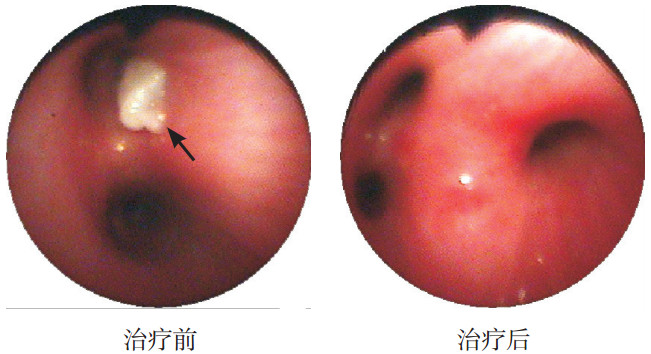
所有患儿纤支镜下均可见支气管内膜充血、水肿及管腔内黏液栓堵塞。38例患儿形成塑型性支气管树,其中早期介入组10例,晚期介入组28例,两组比较差异有统计学意义(χ2=6.10,P=0.01)。对于管腔内堵塞的黏液栓,纤支镜下给予活检钳钳夹和/或细胞刷刷检治疗,直至管腔内可见的黏液栓清理干净,见图 1。
|
图 1 管腔内黏液栓纤支镜介入治疗前后表现 治疗后黏液栓被清除。箭头所指为黏液栓。 |
治疗过程中,共58例患儿出现气道黏膜少量出血,经局部喷洒1 : 10 000肾上腺素后均可停止,其中早期介入组19例,晚期介入组39例,两组比较差异有统计学意义(χ2=4.78,P=0.03)。所有患儿均未出现气道内大出血、窒息、气胸、纵膈气肿等严重不良反应。
2.3 纤支镜介入治疗后临床、实验室及影像学比较早期介入组的纤支镜介入治疗后热程、住院时间、WBC恢复正常时间、CRP恢复正常时间明显短于晚期介入组,肺不张复张率明显高于晚期介入组,两组间比较差异均有统计学意义。出院时肺部影像学显示,早期介入组肺部实变吸收面积≥60%的患儿比例明显高于晚期介入组,吸收面积在30%以下者低于晚期介入组,但坏死性肺炎的发生率两组比较差异无统计学意义,见表 2。
| 表 2 纤支镜介入治疗后两组临床、实验室及影像学表现的比较 |
|
|
83例患儿出院后随访1个月,69例随访2个月,47例随访3个月。随访3个月时,早期介入组肺部实变吸收面积≥90%者达80%,明显高于晚期介入组(55%,P=0.01),而肺不张的发生率明显低于晚期介入组(P<0.05)。在出院后1、2及3个月的随访中,两组间坏死性肺炎的发生率差异均无统计学意义。见表 3。
| 表 3 出院后1、2、3个月两组肺部影像学表现的比较 [n(%)] |
|
|
MP已经成为儿童社区获得性肺炎的主要病原之一,及时应用大环内酯类抗生素为治疗MPP的最主要方式[1]。虽大多数MPP经大环内酯类抗生素治疗病情控制,但近年来发现一些MPP患儿即使及时应用大环内酯类抗生素治疗,病情仍进展,甚至出现严重肺内外并发症,遗留肺不张、闭塞性支气管炎及继发性支气管扩张等后遗症[2]。MP感染可引起气道纤毛柱状上皮损害、脱落,使纤毛系统功能受损,气道清除功能下降,加之气道黏液腺高分泌,导致不同程度的管腔堵塞、黏液栓形成[8],甚至形成较大的塑型性支气管树,如不及时解除气道阻塞,后期可引起支气管炎症性狭窄、闭塞、肉芽增生,导致肺炎吸收缓慢,成为迁延性肺炎,甚至遗留肺不张、继发性支气管扩张、闭塞性支气管炎、闭塞性细支气管炎等后遗症[2]。及时清除气道内黏液栓、解除气道阻塞对减轻高热等症状、促进肺复张、减少后遗症的发生有重要意义[3-5]。近年来,纤支镜介入治疗技术日趋成熟,已成为儿科呼吸系统疾病诊治中不可缺少的安全有效的技术。有报道指出,应用纤支镜介入治疗及时解除气道内黏液栓,对缩短病程、减少后遗症的发生有重要意义[3-4, 9-10]。
本研究中MPP患儿纤支镜检查均发现支气管内黏液栓堵塞,影像学有大片肺部实变或肺不张,临床上表现为持续高热不退、精神差、对大环内酯类抗生素反应差等。本课题组既往研究发现,当MPP患儿出现持续高热≥10 d,伴咳嗽少、精神差,肺CT扫描提示整叶以上均一致密实变影且合并胸腔积液,CRP及乳酸脱氢酶明显增高时,提示支气管内黏液栓堵塞的可能[11]。本研究结果显示当临床高度怀疑MPP患儿支气管内黏液栓堵塞时,早期行纤支镜介入治疗可明显缩短热程及住院时间,促进WBC、CRP等炎症指标的恢复。MP感染后可刺激机体产生一系列细胞因子,如IL-2、IL-8、IL-10、IFN-γ、TNF-α等[12],这些细胞因子同样存在于肺泡中,而且部分细胞因子的高水平与病情的严重程度有关[13],通过纤支镜局部肺泡灌洗治疗,可直接清除肺泡内细胞因子,减轻炎症反应[14]。通过纤支镜下细胞刷刷检、活检钳钳夹,及时清除气道内黏液栓,通畅气道,可以促进堵塞气道远端分泌物的排出,从而促进肺部实变的吸收及肺不张的复张。本研究中,早期介入组患儿出院时、出院后1个月及2个月随访中,肺部实变吸收面积≥60%者明显高于晚期介入组,吸收面积在30%以下者低于晚期介入组;随访3个月时,早期介入组患儿肺部实变吸收面积≥90%者达80%,明显高于晚期介入组,肺不张的发生率明显低于晚期介入组。以上结果提示,对于有支气管内黏液栓堵塞的MPP患儿,早期行纤支镜介入治疗,可明显加快肺部实变的吸收,减少肺不张的发生。
MPP患儿支气管内黏液栓形成后,早期量少,且与支气管壁粘连疏松,可通过吸引、灌洗等吸出,如不及时清除,随着病程延长,黏液栓逐渐增多,可以沿支气管形成塑型性支气管树,从而堵塞气道、影响通气,临床可出现呼吸困难,甚至呼吸衰竭等。本研究中,早期介入组患儿塑型性支气管树的发生率明显低于晚期介入组,提示早期行纤支镜介入治疗,早期将支气管内黏液栓清除,可减少塑型性支气管树的发生风险。本研究在清除黏液栓及塑型性支气管树的治疗过程中,部分患儿出现气道黏膜少量出血,但经局部喷洒1 : 10 000肾上腺素后均可停止,所有患儿均未出现气道内大出血、窒息、气胸等严重不良反应,而且早期介入组不良反应的发生率明显低于晚期介入组,提示纤支镜介入治疗技术安全可靠,早期行纤支镜介入治疗的不良反应发生几率更低。
随着纤支镜介入技术的不断发展,其安全性已大大提高,对于气道内有黏液栓阻塞的MPP患儿,早期行纤支镜介入治疗可缩短病程,减少并发症及后遗症的发生。
| [1] |
中华医学会儿科学分会呼吸学组, 《中华实用儿科临床杂志》编辑委员会. 儿童肺炎支原体肺炎诊治专家共识(2015年版)[J]. 中华实用儿科临床杂志, 2015, 30(17): 1304-1308. DOI:10.3760/cma.j.issn.2095-428X.2015.17.006 (  0) 0) |
| [2] |
Izumikawa K, Izumikawa K, Takazono T, et al. Clinical features, risk factors and treatment of fulminant Mycoplasma pneumoniae pneumonia:a review of the Japanese literature[J]. J Infect Chemother, 2014, 20(3): 181-185. DOI:10.1016/j.jiac.2013.09.009 (  0) 0) |
| [3] |
Zhang Y, Chen Y, Chen Z, et al. Effects of bronchoalveolar lavage on refractory Mycoplasma pneumoniae pneumonia[J]. Respir Care, 2014, 59(9): 1433-1439. DOI:10.4187/respcare.03032 (  0) 0) |
| [4] |
焦安夏. 支气管镜术在难治性肺炎支原体肺炎诊治中的应用[J]. 实用儿科临床杂志, 2012, 27(4): 240-241. (  0) 0) |
| [5] |
王丽萍, 陈守平, 黄玉瑛, 等. 软式支气管镜在儿童呼吸系统疾病中的应用[J]. 中国当代儿科杂志, 2017, 19(11): 1174-1179. DOI:10.7499/j.issn.1008-8830.2017.11.010 (  0) 0) |
| [6] |
Uehara S, Sunakawa K, Eguchi H, et al. Japanese Guidelines for the Management of Respiratory Infectious Diseases in Children 2007 with focus on pneumonia[J]. Pediatr Int, 2011, 53(2): 264-276. DOI:10.1111/ped.2011.53.issue-2 (  0) 0) |
| [7] |
中华医学会儿科学分会呼吸学组, 《中华儿科杂志》编辑委员会. 儿童社区获得性肺炎管理指南(2013修订)[J]. 中华儿科杂志, 2013, 51(10): 745-752. DOI:10.3760/cma.j.issn.0578-1310.2013.10.006 (  0) 0) |
| [8] |
Kraft M, Adler KB, Ingram JL, et al. Mycoplasma pneumoniae induces airway epithelial cell expression of MUC5AC in asthma[J]. Eur Respir J, 2008, 31(1): 43-46. DOI:10.1183/09031936.00103307 (  0) 0) |
| [9] |
陈志敏, 刘金玲, 王财富. 小儿纤维支气管镜检查与治疗的安全性探讨[J]. 临床儿科杂志, 2006, 24(1): 31-33. (  0) 0) |
| [10] |
梁慧, 韩青, 田曼, 等. 纤维支气管镜术在儿童肺炎支原体肺炎诊治中的应用[J]. 临床儿科杂志, 2011, 29(2): 122-126. (  0) 0) |
| [11] |
刘建华, 路素坤, 帅金凤, 等. 分泌物堵塞呼吸道的儿童肺炎支原体肺炎临床特征[J]. 中华实用儿科临床杂志, 2015, 30(24): 1888-1890. DOI:10.3760/cma.j.issn.2095-428X.2015.24.013 (  0) 0) |
| [12] |
栾海丽, 张晗, 尚云晓. 儿童肺炎支原体肺炎肺泡灌洗液中T细胞亚群及细胞因子检测的意义[J]. 中国小儿急救医学, 2017, 24(11): 850-854. DOI:10.3760/cma.j.issn.1673-4912.2017.11.012 (  0) 0) |
| [13] |
Oishi T, Narita M, Matsui K, et al. Clinical implications of interleukin-18 levels in pediatric patients with Mycoplasma pneumoniae pneumonia[J]. J Infect Chemother, 2011, 17(6): 803-806. DOI:10.1007/s10156-011-0265-7 (  0) 0) |
| [14] |
王娟, 孙军, 高长龙, 等. 纤维支气管镜肺泡灌洗术治疗儿童难治性支原体肺炎疗效分析[J]. 临床儿科杂志, 2017, 35(1): 16-18. (  0) 0) |
 2018, Vol. 20
2018, Vol. 20


