2. 四川大学出生缺陷与相关妇儿疾病教育部重点实验室, 四川 成都 610041
经外周静脉置入中心静脉导管(peripherally inserted central catheter, PICC)是危重新生儿重要的生命通路,快速、准确的PICC置管是危重新生儿抢救的先决条件之一[1]。目前国内主要由操作者根据患儿体表标志测量预测PICC置管长度,并在术后行X线胸片确定导管尖端位置。由于新生儿个体解剖差异大,上腔静脉下段在体表的投影受诸多因素影响,单凭体表测量难以完全准确判断导管的置入长度,PICC置管往往难以一次性准确到位[2]。心电监护仪是临床用于监测新生儿心电活动的常规手段,近年的研究表明,心电监护仪可用于PICC导管尖端定位,其原理为利用电极连接转换器将腔内心电活动直观地呈现在普通心电监护仪Ⅱ导联上,通过观察Ⅱ导联上P波形态随导管尖端电极在上腔静脉内推进的变化,对导管尖端位置进行判断[3]。目前国内为数不多的关于心电定位技术在新生儿PICC置管中的应用研究多集中在东部地区,且病例数偏少[4-7]。为进一步探讨新生儿PICC导管尖端定位中使用心电监护仪的临床价值,本研究对我院新生儿重症监护室(neonatal intensive care unit, NICU)的160例PICC置管患儿进行分析,以传统体表测量定位法为对照组,通过比较导管尖端一次性到位率、置管耗时等指标,评估心电监护仪在新生儿PICC置管中的定位效果,现将结果报道如下。
1 资料与方法 1.1 研究对象选取2015年1月至2017年12月我院NICU收治的PICC置管患儿160例,按随机数字表法分为对照组和观察组,每组80例。对照组中,男48例,女32例;胎龄32~40周,平均36.8±1.3周;置管日龄1~5 d,平均3.2±0.3 d。观察组中,男46例,女34例;胎龄33~40周,平均37.1±1.4周;置管日龄1~6 d,平均3.4±0.5 d。所有入选患儿家属均签署知情同意书,本研究获四川省人民医院伦理委员会批准。
1.2 纳入及排除标准纳入标准:(1)经上肢静脉行PICC置管者;(2)穿刺局部皮肤无破损、瘢痕;(3)采集体表心电图均无心律失常,心率100~180次/分,P波清晰可辨;(4)患儿无发热、菌血症、肢体活动障碍等情况。
排除标准:(1)患儿监护人拒绝参与此项研究;(2)各种原因心律失常、基础心电图背景紊乱影响P波监测的患儿;(3)已知的复杂或严重性先天性心脏病;(4)凝血功能障碍;(5)经下肢静脉路径行PICC置管。
1.3 主要仪器及药品选用COMEN C-60心电监护仪,法国美德医用导管集团的1.9Fr PICC导管,心电转换器,5.5号头皮针,肝素帽,10 mL注射器,75%乙醇,安尔碘,0.9%氯化钠注射液。
1.4 PICC置管及定位法PICC置管穿刺前详细向患儿家属讲解置管的目的、方法及可能发生的风险等。整个置管过程中对两组患儿心率、心律、血压、氧饱和度等生命体征进行严密监测,并严格遵循无菌操作原则。
对照组采取体表测量和X线胸片定位,将患儿置于平卧位,上肢外展与躯干呈90°,选择粗直、柔软、有弹性的血管,以体表标志测量数据作为预置管的深度:从穿刺点量起,沿静脉走向至右胸锁关节内缘,足月儿加1.0 cm,早产儿加0.5 cm[8]。按PICC操作规程行PICC置管,术后行X线胸片定位,若导管尖端位置异常,则再次调整位置后行X线定位,最后妥善固定导管。
观察组新生儿进行体表测量+心电监护仪定位+术后X线胸片定位。用75%乙醇擦拭新生儿穿刺部位,包括双侧锁骨下至乳房及左肋下缘皮肤,待干。取3个电极片分别贴于新生儿左肋下缘皮肤、右锁骨下靠近右肩、左锁骨下靠近左肩,连接导联线,显示Ⅱ导联心电波形,查看心电图有无高尖P波,最后取下右上肢导联,连接于带电极探头的PICC导管。按PICC操作规程,行PICC置管,置管前,抽取1 μ/mL肝素液10 mL,连接头皮针,连接肝素帽。排尽空气后,PICC导丝回退距离导管末端2 cm,并固定导丝尾部。穿刺成功后,将导管送至预定长度时,将导联连接线一端连接导管末端导丝,另一端连接右胸导联夹,观察心电图P波的变化。当导管尖端位于外周静脉时,P波无明显变化;导管尖端进入上腔静脉时,P波振幅会随着导管的推进逐渐升高;导管尖端到达上腔静脉与右心房交界处时达到高峰,部分患者甚至超过R波,若此时继续推进导管尖端进入右心房,则P波振幅降低,甚至出现负向P波[9],见图 1。当出现特异性高尖P波并达到最大波幅时,将导管回退约1 cm,P波高度下降,则妥善固定,术后行X线胸片定位。
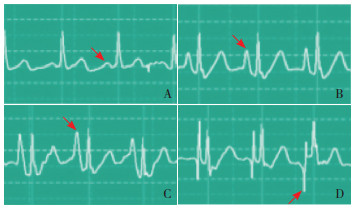
|
图 1 导管尖端位于不同位置时P波的变化 A:正常P波;B:进入上腔静脉后P波逐渐升高;C:到达上腔静脉与右心房交界处时P波升至最高,可与QRS主波平齐;D:进入右心房后P波双向由高尖再转低,甚至出现负向P波。箭头所指为P波。 |
若置管过程中未观察到患儿P波变化,则对导管位置进行调整,若反复调整多次仍未观察到P波变化者,在床旁X线指导下对异位的导管进行调整。
X线定位法判断标准:患儿仰卧位行胸片检查,PICC尖端应位于上腔静脉中下1/3段或上腔静脉与右心房交界处,胸片显示导管尖端位于第5~7胸椎,即为正常位置,见图 2。
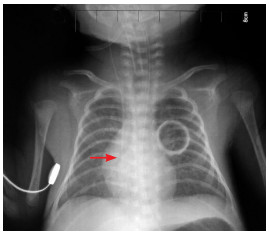
|
图 2 理想的PICC置管位置 导管尖端位于上腔静脉中下1/3段,约平第6胸椎(箭头所示)。 |
比较两组导管尖端一次性到位率(导管尖端位置为上腔静脉的中下1/3或上腔静脉与右心房交界处)和两组PICC置管耗时,同时评估心电监护仪定位法对PICC置管导管尖端定位的敏感性和特异性、阳性预测值和阴性预测值、阳性似然比及阴性似然比。
1.6 统计学分析采用SPSS 21.0统计学软件进行数据的处理与分析。计量资料以均数±标准差(x±s)表示,成组设计的两样本均数的比较采用成组t检验。计数资料以例数(百分率)[n(%)]表示,组间比较采取随机分组设计资料的χ2检验或校正χ2检验。心电监护仪定位技术的效率评估采用诊断试验的四格表法。P < 0.05为差异有统计学意义。
2 结果 2.1 两组患儿一般资料的比较两组患儿的一般资料,如性别构成、胎龄、置管日龄、疾病类型及穿刺部位的比较差异无统计学意义(P > 0.05),见表 1~2。
| 表 1 两组患儿一般资料的比较 |
|
|
| 表 2 两组穿刺部位的比较 [n(%)] |
|
|
如表 3所示,与对照组比较,观察组导管尖端一次性到位率明显增高(χ2=11.579,P=0.0006)。
| 表 3 两组导管尖端一次性到位率的比较 [n(%)] |
|
|
如表 4所示,与对照组比较,观察组PICC导管置管耗时明显缩短(t=7.243,P < 0.001)。
| 表 4 两组导管置管耗时的比较 (x±s,min) |
|
|
借助床旁X线胸片,本研究比较了通过心电监护仪判定的导管尖端位置与导管尖端实际位置之间的关系,结果表明,观察组中有2例患儿ECG上无特征性P波而胸片表明其导管尖端在位(假阴性),无一例ECG上有特征性P波而导管尖端不在位的患儿(假阳性)。经计算,心电监护仪定位技术对判定导管尖端位置具有较高的敏感性(97%)和特异性(100%),阳性预测值为100%,阴性预测值为67%(表 5)。
| 表 5 心电监护仪定位的效率 (例) |
|
|
PICC置管具有操作安全、留置时间长的优点,已广泛用于新生儿危重症疾病治疗中。但对于新生儿而言,其年龄小,血管条件存在个体及解剖差异,置管时易出现导管尖端异位、移位的现象。及时纠正导管尖端异位的现象,减少异位率,对降低术后导管相关并发症发生率有重要作用。但在我国仍有相当部分新生儿PICC的导管尖端放置位置不合适[4,10]。
目前,临床公认为X线定位是PICC导管定位的“金标准”。在X线定位下,能清楚观察到PICC导管尖端位置及走向。但由于X光线定位方法的滞后性,当确定PICC导管尖端异位后已操作完毕,故往往需要重新调整位置、再次的辐射暴露,甚至拔管重新置管,增加了医疗资源的消耗以及新生儿放射暴露和感染机会[11]。
利用心电监护仪引导PICC置管近年来在临床上得到了广泛的应用,其作用原理是在心电监护下,用电极探头经上腔静脉探入近心端,根据探头插入过程中心电监护仪Ⅱ导联上P波的形态变化,确定导管尖端位置的一种方法[3]。P波反映心房除极时的电位变化,按照常规心电图导联电极放置位置,心房除极在Ⅱ导联产生正向窦性P波。在PICC置管过程中,腔内电极随着导管位置的不断深入,Ⅱ导联上P波形态也会随电极探头的位置变化而发生相应的改变。对经上肢静脉置管进入上腔静脉的患儿,当导管尖端位于外周静脉时,P波无明显改变;当导管尖端进入上腔静脉时,会因电极探头逐步靠近窦房结出现振幅逐渐增大的高尖P波;当导管尖端到达上腔静脉与右心房交界处时,P波振幅达到最高峰;继续往前推进,导管尖端越过上腔静脉与右心房交界处进入右心房,电极记录的窦房结电活动由近场电位转变为远场电位,出现负向P波或P波振幅降低[9]。故认为经上肢静脉行PICC置管时,可根据P波形态变化来判断导管尖端到达的位置。由于经下肢静脉进行PICC置管时,PICC导管尖端进入下腔静脉心电图会出现高尖的QRS波,但P波形态正常[2,5],因此本研究仅纳入经上肢行PICC置管的患儿。
近年来,心电图定位法在新生儿PICC置管中的应用效果已逐步得到证实[2,12]。本研究显示,与体表外测量+X线定位方法相比较,采用心电图定位法导管一次性置入上腔静脉的成功率更高:观察组一次性到位率为95%,高于对照组的79%,这与近年来国内的研究报道一致,即借助于心电图定位技术,新生儿PICC置管操作的一次性成功率可达90%以上[4-6,12]。吴文理等[7]的前瞻性研究亦表明,在置管中,采取腔内心电图技术辅助导管尖端定位,新生儿PICC导管一次性到位率明显提高,当P波在QRS波50%~70%高度时,导管尖端到位率高达100%。国外Baldinelli等[13]的研究也证实了心电技术引导的PICC置管的高度准确性。
在PICC置管耗时方面,观察组平均耗时仅16 min,较对照组减少操作耗时近4 min,这意味着心电技术实时监控下操作者能更快更准确地将PICC导管放置到目标区域。此外,本研究中观察到腔内心电图定位法所判定的导管尖端位置与X线胸片定位的最终结果具有很高的一致性,且无一例心电图上有特征性P波而导管尖端不在位的患儿,这与之前的研究结果一致[3,14],提示心电图定位法对早期发现PICC导管尖端异位具有独到优势。
本研究中,观察组有2例经术后X线胸片证实导管尖端在位的患儿其心电图上没有出现特征性P波改变,之后经仔细检查,核实导致上述“假阴性”结果是无效的电极连接。因此,保障各处电极连接准确无误以及娴熟的穿刺操作技术有助于提高心电图定位技术在PICC置管中的应用效果[14]。
综上所述,在新生儿PICC置管中,与传统的体表测量定位法相比,使用床旁心电监护仪进行导管尖端定位具有以下优点:(1)置管一次性到位率高;(2)可提高操作准确性,缩短操作时间;(3)可根据P波变化随时调整导管位置,无需进行反复穿刺;(4)可减少导管尖端异位率及由此带来的血管损伤等PICC置管并发症;(5)可减少对操作者及患儿的放射性损害。因此,床旁心电监护仪导管尖端定位技术在新生儿PICC置管中具有良好的推广应用价值。
| [1] |
Smazal AL, Kavars AB, Carlson SJ, et al. Peripherally inserted central catheters optimize nutrient intake in moderately preterm infants[J]. Pediatr Res, 2016, 80(2): 185-189. DOI:10.1038/pr.2016.73 (  0) 0) |
| [2] |
Zhou LJ, Xua HZ, Xu MF, et al. An accuracy study of the intracavitary electrocardiogram (IC-ECG) guided peripherally inserted central catheter tip placement among neonates[J]. Open Med (Wars), 2017, 12: 125-130. (  0) 0) |
| [3] |
Wang G, Guo L, Jiang B, et al. Factors influencing intracavitary electrocardiographic P-wave changes during central venous catheter placement[J]. PLoS One, 2015, 10(4): e0124846. DOI:10.1371/journal.pone.0124846 (  0) 0) |
| [4] |
徐兵, 杨丽娟, 戴明红. 心电监护仪在新生儿PICC导管尖端定位中的应用[J]. 蚌埠医学院学报, 2015, 40(10): 1432-1434. (  0) 0) |
| [5] |
刘丹妮, 姜红, 刘红梅, 等. PICC定位技术——心房内心电导联确定新生儿PICC导管尖端位置的应用[J]. 中国小儿急救医学, 2015, 22(12): 869-871. DOI:10.3760/cma.j.issn.1673-4912.2015.12.015 (  0) 0) |
| [6] |
赵京雷, 于新颖, 范玲. 改良心房内心电导联技术在极低出生体质量儿PICC定位中的应用[J]. 中国医科大学学报, 2017, 46(10): 954-957. (  0) 0) |
| [7] |
吴文理, 陈佩仪, 宋燕伶, 等. 腔内心电图技术用于新生儿PICC置管头端定位的效果观察[J]. 实用医学杂志, 2016, 32(20): 3443-3445. DOI:10.3969/j.issn.1006-5725.2016.20.045 (  0) 0) |
| [8] |
楼晓芳, 吕华, 马美芳, 等. 经外周置入中心静脉导管在危重新生儿中的应用研究[J]. 护士进修杂志, 2007, 22(23): 2119-2122. DOI:10.3969/j.issn.1002-6975.2007.23.003 (  0) 0) |
| [9] |
Rossetti F, Pittiruti M, Lamperti M, et al. The intracavitary ECG method for positioning the tip of central venous access devices in pediatric patients:results of an Italian multicenter study[J]. J Vasc Access, 2015, 16(2): 137-143. DOI:10.5301/jva.5000281 (  0) 0) |
| [10] |
姜红, 杨凡, 姜楠, 等. 早产儿上肢外周中心静脉置管术后体位对导管尖端定位的影响:附二例临床分析[J]. 中国小儿急救医学, 2015, 22(1): 63-65. (  0) 0) |
| [11] |
Oliver G, Jones M. ECG or X-ray as the 'gold standard' for establishing PICC-tip location?[J]. Br J Nurs, 2014, 23(Suppl 19): S10-S16. (  0) 0) |
| [12] |
Zhou L, Xu H, Liang J, et al. Effectiveness of intracavitary electrocardiogram guidance in peripherally inserted central catheter tip placement in neonates[J]. J Perinat Neonatal Nurs, 2017, 31(4): 326-331. DOI:10.1097/JPN.0000000000000264 (  0) 0) |
| [13] |
Baldinelli F, Capozzoli G, Pedrazzoli R, et al. Evaluation of the correct position of peripherally inserted central catheters:anatomical landmark vs. electrocardiographic technique[J]. J Vasc Access, 2015, 16(5): 394-398. DOI:10.5301/jva.5000431 (  0) 0) |
| [14] |
Lee JH, Bahk JH, Ryu HG, et al. Comparison of the bedside central venous catheter placement techniques:landmark vs electrocardiogram guidance[J]. Br J Anaesth, 2009, 102(5): 662-666. DOI:10.1093/bja/aep046 (  0) 0) |
 2018, Vol. 20
2018, Vol. 20


