2. 四川大学华西第二医院 放射科, 四川 成都 610041
渐进性早发性脑病是一种非常罕见的神经系统疾患,是由于NAXE基因变异导致。临床表型包括眼部症状如眼球震颤、斜视,神经系统症状如发育落后、肌张力减退、共济失调、痉挛发作等,感染可导致患者迅速出现呼吸衰竭、危及生命。本文结合一例渐进性早发性脑病患者的临床资料并复习相关文献,探讨该病的临床及遗传学特点,以提高对本病的认识。
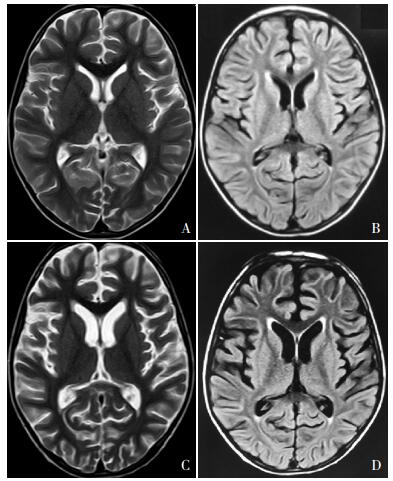
1 资料与方法 1.1 病例介绍患儿,男4岁,因反复出现行走不稳,肢体无力2年就诊。近2年患儿反复出现站立不稳,步态蹒跚,行走时摇晃不定,多在发热,腹泻等诱因后出现,不伴有头痛、呕吐、抽搐等。患儿2岁起感染后易出现呼吸衰竭,曾4次接受呼吸机治疗。患儿因斜视于2岁行手术治疗。患儿为第二胎,足月顺产出生,无窒息史,7个月能独坐,10个月左右叫“爸爸、妈妈”,1岁2个月能独立行走。患儿哥哥2岁多出现行走不稳,因斜视于2岁半行手术治疗,3岁时因呼吸衰竭死亡。父母非近亲结婚,没有类似症状。入院时查体:体温37.8℃,心率120次/min,呼吸28次/min,发育稍落后,营养尚可,神志清楚,呼吸运动对称,未闻及干湿啰音。四肢肌张力降低,肌力4~5级,病理反射阴性,腹壁反射、提睾反射减弱。行走不稳,指鼻实验阳性,闭目难立征(+)。实验室检查:血常规正常;肝功能:谷草转氨酶(AST)56 U/L(参考值:8~40 U/L),谷丙转氨酶(ALT)76 U/L(参考值:0~40 U/L),余项正常;降钙素原5.17 ng/mL (参考值:< 0.05 ng/mL);血气分析:pH 7.33(参考值:7.35~7.45),余项正常;血乳酸、β-羟丁酸、丙酮酸、血氨正常;肌钙、肌红蛋白正常;脑脊液常规、生化未见异常。胸片:双肺炎症。腹部超声和心脏超声未见异常。脑电图、心电图正常。一次血串联质谱、尿气相色谱-质谱联用筛查提示C18-OH增高明显,考虑外长链羟基脂肪酸代谢异常可疑;复查未见明显异常。全脊髓段磁共振正常。头颅磁共振正常,出院后1年复查显示脑萎缩,见图 1。线粒体基因、线粒体核基因及线粒体呼吸链酶学检查正常。
|
图 1 头颅磁共振检查 住院时头部MRI的T2WI(A)和T2WI-FLAIR(B)显示双侧大脑半球未见脑萎缩。出院后1年复查头部MRI,T2WI(C)和T2WI-FLAIR(D)显示双侧大脑半球脑沟深宽,脑回变细,双侧脑室稍增宽。 |
入院后患儿迅速出现呼吸衰竭,予呼吸机辅助通气;病程中出现一次惊厥,持续约1 min,对症治疗后缓解。
1.2 致病基因检测取得知情同意,采集患者全血2 mL(EDTA抗凝),提取基因组DNA。参照文献与OMIM数据库,进行目标基因全外显子捕获,Illumina平台测序及数据分析。高通量测序由智因东方公司完成。并利用Sanger测序进行患者及患儿父母的突变位点验证。根据高通量测序的位点序列设计引物(见表 1),采用PCR方法进行扩增。PCR(体系为50 μL)反应条件为:95℃预变性5 min,95℃变性30 s,55℃退火30 s,72 ℃链延伸30 s,扩增30个循环;最后72℃补充延伸10 min。
| 表 1 NAXE基因所验证位点的引物序列 |
|
|
使用生物信息学软件进行蛋白功能预测。建议判定标准为:Provean预测值< -1.3提示有害;Polyphen2预测值> 0.8提示可能有害;Sift预测值< 0.05提示有害;M-CAP预测值> 0.025提示有害;REVEL预测值> 0.5提示有害。
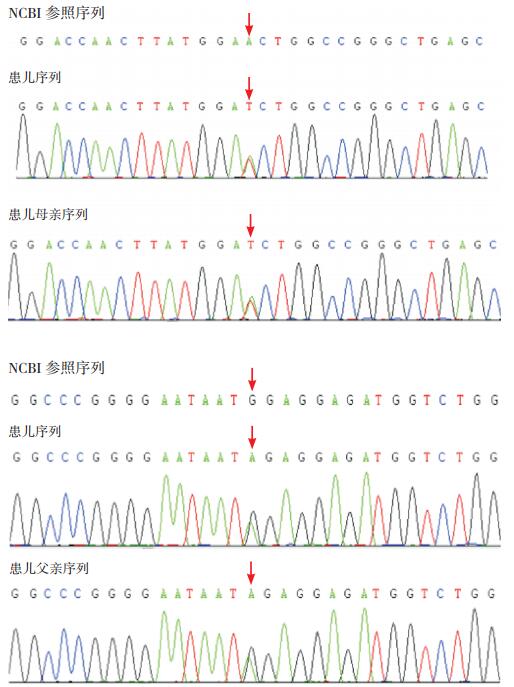
2 结果 2.1 患者致病基因突变分析患儿NAXE基因存在复合杂合突变,c.255(外显子2)A > T和c.361(外显子3)G > A,分别来自于父母,其父母临床表型正常。见图 2。
|
图 2 患者及其父母的NAXE基因突变 患儿NAXE基因存在复合杂合突变,c.255 A>T(来自患儿母亲)和c.361 G>A(来自患儿父亲),突变位点如箭头所示。 |
检索文献及基因组数据库,患儿的NAXE基因突变未见收录,c.255 A > T及c.361 G > A均为错义突变。对于c.255 A > T,生物信息学软件Provean分析的预测值为-2.97(有害);Polyphen2预测值1.0(可能有害);Sift预测值为0.001(有害);M-CAP预测值0.0765(有害);REVEL预测值0.5600(有害)。c.361 G > A的Provean预测值为-7.95(有害);Polyphen2预测值1.0(可能有害);Sift预测值为0(有害);M-CAP预测值0.1965(有害);REVEL预测值0.9210(有害)。因此这2个突变均可能影响蛋白的功能,为可能的致病性突变。
2.3 治疗入院后予积极抗感染、控制惊厥发作、呼吸机辅助通气等对症治疗,予辅酶Q10、维生素B1、维生素B2、烟酰胺等改善内环境紊乱。患儿顺利撤除呼吸机,好转出院。出院时肌力约4~5级,出院后随访至今(2年余)患儿仍有共济失调表现,无惊厥发作。
3 讨论渐进性早发性脑病是一种非常罕见的常染色体隐性遗传性脑病,病情呈逐渐加重,可累及眼、呼吸系统、皮肤、肌肉软组织及神经系统等多系统[6]。临床表型包括中枢神经系统受累、眼球震颤、斜视、呼吸衰竭、皮肤红斑大疱以及气泡样损伤、肌张力低下等。中枢神经系统受累是本病重要特点,表现为急性发作的脑病,精神运动发育倒退,共济失调、震颤、四肢轻瘫,昏迷,脑水肿,脑萎缩,脑坏死,小脑水肿、脊髓病变和白质脑病等[6]。肌肉活检可发现线粒体损伤。本例患者突出表现为共济失调、肌张力低下、斜视以及反复的呼吸衰竭,临床特点与文献相符。患儿兄长也有行走不稳、斜视并且死于呼吸衰竭。反复出现的呼吸衰竭推测可能与线粒体能量代谢紊乱有关。
表 2总结了包括国外文献[6-7]报道及本研究患者的NAXE基因突变特点及临床特点。
| 表 2 NAXE基因突变位点及方式 |
|
|
患者首发症状均为共济失调、肌张力下降或发育落后,均有眼球震颤,均在病程中出现呼吸衰竭。所有患者均检测到NAXE基因突变,表现为无义突变、剪切位点突变、错义突变或移码突变;有两个家系的同胞均检测到NAXE基因突变。
渐进性早发性脑病是由于NAXE基因变异导致。烟酰胺腺嘌呤二核苷酸(还原形式,NADH;氧化形式,NAD+)和烟酰胺腺嘌呤二核苷酸磷酸盐(还原形式,NADPH;氧化形式,NADP+)是线粒体呼吸链的电子传递系统的主要氧化还原等价物,参与机体的分解代谢或合成代谢反应,同时参与抵抗活性氧的生成,人类新陈代谢所需要的大多数酶均依赖于NADH和/或NADPH。NAXE是NAD(P)HX修复系统的重要组成部分,NAXE基因编码一个差向异构酶,催化R-NAD(P)HX转化为有细胞毒性的S-NAD(P)HX,随后S-NAD(P)HX在NAXD脱氢酶作用下再转化为S-NAD(P)H,避免有毒性的S-NAD(P)HX在体内堆积[1]。NAXE基因缺陷可导致NADH脱氢酶活性抑制,毒性代谢物S-NAD HX(P)堆积,机体遭受活性氧损伤[2-5]。本例患者经高通量测序发现NAXE基因存在新发复合杂合突变,c.255(外显子2)A > T,c.361(外显子3)G > A,蛋白功能预测可能有害,确诊渐进性早发性脑病。
渐进性早发性脑病非常罕见,临床表现不具有特异性,容易误诊为急性小脑性共济失调、病毒性脑炎等。对于具有眼球震颤、斜视、反复呼吸衰竭以及中枢神经系统受累表现的患儿需要警惕本病,建议完善基因检测。渐进性早发性脑病涉及到线粒体功能障碍,预后不佳,补充NAD、烟酰胺、辅酶Q10等辅酶以增加旁路电子传递、改善线粒体氧化磷酸化功能、清除自由基等,可能改善患儿预后。
| [1] |
Marbaix AY, Noël G, Detroux AM, et al. Extremely conserved ATP-or ADP-dependent enzymatic system for nicotinamide nucleotide repair[J]. Biol Chem, 2011, 286(48): 41246-41252. DOI:10.1074/jbc.C111.310847 (  0) 0) |
| [2] |
Marbaix AY, Tyteca D, Niehaus TD, et al. Occurrence and subcellular distribution of the NADPHX repair system in mammals[J]. Biochem, 2014, 460(1): 49-58. (  0) 0) |
| [3] |
Prabhakar P, Laboy JI, Wang J, et al. Effect of NADH-X on cytosolic glycerol-3-phosphate dehydrogenase[J]. Arch Biochem Biophys, 1998, 360(2): 195-205. DOI:10.1006/abbi.1998.0939 (  0) 0) |
| [4] |
Kremer LS, Danhauser K, Herebian D, et al. NAXE mutations disrupt the cellular NAD(P)HX repair system and cause a lethal neurometabolic disorder of early childhood[J]. Am J Hum Genet, 2016, 99(4): 894-902. DOI:10.1016/j.ajhg.2016.07.018 (  0) 0) |
| [5] |
Sorci-Thomas MG, Thomas MJ. AIBP, NAXE, and angiogenesis:What's in a name?[J]. Circ Res, 2017, 120(11): 1690-1691. DOI:10.1161/CIRCRESAHA.117.311023 (  0) 0) |
| [6] |
Kremer LS, Danhauser K, Herebian D, et al. NAXE mutations disrupt the cellular NAD (P)HX repair system and cause a lethal neurometabolic disorder of early childhood[J]. Am J Hum Genet, 2016, 99(4): 894-902. DOI:10.1016/j.ajhg.2016.07.018 (  0) 0) |
| [7] |
Spiegel R, Shaag A, Shalev S, et al. Homozygous mutation in the APOA1BP is associated with a lethal infantile leukoencephalopathy[J]. Neurogenetics, 2016, 17(3): 187-190. DOI:10.1007/s10048-016-0483-3 (  0) 0) |
 2018, Vol. 20
2018, Vol. 20

