在世界范围内,呼吸道感染是小儿时期常见的感染性疾病,其具有多发性和反复发作的特点,是造成儿童死亡的重要原因之一[1-2]。目前,病原体变迁、抗生素使用不合理及病原体耐药性增加等因素均给临床治疗带来了困难,且不同时期、不同地区儿童呼吸道感染情况各有区别[3],需要对病原菌种类及耐药特点进行监测。本研究对近三年我院门诊及住院患儿送检的痰标本进行培养、鉴定及药敏分析,以期为临床合理用药提供参考依据,现报道如下。
1 资料与方法 1.1 一般资料收集2016年1月至2018年12月于我院门诊就诊及住院的15 047例呼吸道感染患儿为研究对象,其中男8 991例,女6 056例;< 1个月3 114例,1个月~ 3 596例、1岁~ 3 781例、3岁~ 3 630例、7~14岁926例。采集患儿痰标本送检,痰标本采集和送检流程按照美国临床实验室标准化委员会(CLSI)制定的标准进行。
1.2 仪器与试剂Phoenix-100全自动细菌鉴定药敏仪及配套板卡购自美国BD公司,哥伦比亚血平板、万古巧克力平板购自广州迪景微生物科技有限公司,药敏纸片和药敏专用MH平板购自英国Oxoid公司。质控菌株为肺炎链球菌ATCC49619、流感嗜血杆菌ATCC10231、大肠埃希菌ATCC25922及金黄色葡萄球菌ATCC25923,均由卫生部临床检验中心提供。
1.3 病原菌的分离鉴定与药敏试验送检痰标本分别接种于哥伦比亚血平板和万古巧克力平板,同时涂片行革兰染色镜检,鳞状上皮细胞 < 10个/低倍镜视野,白细胞 > 25个/低倍镜视野为合格痰标本,对合格痰标本的病原菌进行进一步鉴定及药敏试验。菌株鉴定和药敏分析采用美国BD公司的Phoenix-100全自动细菌鉴定药敏系统,原理为生化反应鉴定和肉汤稀释法。部分补充药敏试验采用K-B法,其折点参照2016~2018年CLSI标准进行判定[4-6]。
1.4 统计学分析采用WHONET 5.6软件录入抗生素敏感性检测数据进行药敏分析。采用SPSS 20.0统计软件对其他数据进行统计学分析,计数资料以百分率(%)表示,组间比较采用χ2检验或Fisher确切概率法,P < 0.05为差异有统计学意义。
2 结果 2.1 病原菌总体检出情况剔除同一患儿多次培养的重复菌株标本,15 047例患儿中,共送检17 174份痰标本,检出阳性标本2 395份(来自2 331例患儿),病原菌检出率为13.95%。阳性标本中共分离出2 584株病原菌,其中革兰阴性菌1 577株(61.03%),革兰阳性菌967株(37.42%),真菌40株(1.55%)。常见的7种病原菌依次为流感嗜血杆菌、肺炎链球菌、卡他莫拉菌、金黄色葡萄球菌、大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌。见表 1。
| 表 1 2 584株儿童痰培养病原菌分布构成比 |
|
|
3年间,送检痰标本量持续增多,病原菌检出率分别为12.43%(517/4 160)、14.15%(763/5 391)和14.63%(1 115/7 623),阳性率增长幅度小,但差异有统计学意义(χ2=11.13,P=0.004)。7种常见病原菌中,每年流感嗜血杆菌、肺炎链球菌和卡他莫拉菌检出率均高于其他病原菌。3年间,流感嗜血杆菌和卡他莫拉菌的检出率呈上升趋势,而金黄色葡萄球菌、大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌的检出率呈下降趋势(P < 0.05)。见表 2。
| 表 2 7种常见病原菌在不同年份的检出率比较 [例(%)] |
|
|
春(3~5月)、夏(6~8月)、秋(9~11月)、冬(12月至次年2月)各季节病原菌检出率依次为17.30%(692/3 999)、11.16%(394/3 531)、11.88%(536/4 513)、15.07%(773/5 131),病原菌检出率在冬春季较高,夏秋季较低,差异有统计学意义(χ2=81.91,P < 0.001)。2017年和2018年病原菌检出率随季节变化较为典型(P < 0.001),2016年病原菌检出率随季节变化不明显(P > 0.05)。见图 1,表 3。
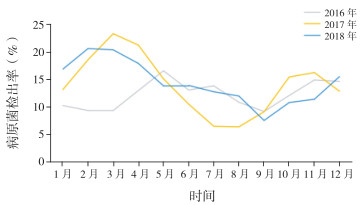
|
图 1 2016~2018年病原菌月检出率 |
| 表 3 2016~2018年各季节病原菌检出率比较 [例(%)] |
|
|
每个季节中,流感嗜血杆菌、肺炎链球菌和卡他莫拉菌检出率均显著高于其他病原菌。在春季,流感嗜血杆菌检出率最高,其他季节均以肺炎链球菌检出率最高。7种常见病原菌中,除金黄色葡萄球菌和大肠埃希菌外,其他病原菌的检出率在各季节比较差异均有统计学意义(P < 0.05)。见表 4。
| 表 4 7种常见病原菌在不同季节的检出率比较 [例(%)] |
|
|
< 1个月、1个月~、1岁~、3岁~、7~14岁各年龄组病原菌检出率分别为3.93%(157/3 999)、19.32%(799/4 136)、18.79%(769/4 093)、15.64%(609/3 895)、5.80%(61/1 051),其中1个月~组检出率最高(19.32%),其次是1岁~组(18.79%),< 1个月和7~14岁年龄段患儿病原菌检出率较低,各年龄组患儿病原菌检出率比较差异有统计学意义(χ2=581.32,P < 0.001)。
7种常见病原菌检出率在不同年龄组间比较差异均有统计学意义(P < 0.001)。在新生儿时期(< 1个月),大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌检出率较其他年龄组高;在婴儿时期(1个月~),流感嗜血杆菌和金黄色葡萄球菌检出率较其他年龄组高;在幼儿时期(1岁~),肺炎链球菌和卡他莫拉菌检出率较其他年龄组高;在7~14岁的儿童中,大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌检出率均为0。在0~ < 3岁期间,流感嗜血杆菌、肺炎链球菌和卡他莫拉菌检出率升高,在3~14岁期间,这3种菌检出率又呈下降趋势。1岁~组和3岁~组的肺炎链球菌检出率较流感嗜血杆菌高,其他年龄组流感嗜血杆菌检出率均高于肺炎链球菌。见表 5。
| 表 5 7种常见病原菌在不同年龄组的检出率比较 [例(%)] |
|
|
2 331例感染阳性患儿中,有251例(10.77%)为混合型细菌感染(同时或先后检出两种及两种以上细菌合并感染),其中2种菌混合感染249例,3种菌混合感染2例。混合感染前3位分别为流感嗜血杆菌合并肺炎链球菌感染(95/251,37.85%)、卡他莫拉菌合并肺炎链球菌感染(49/251,19.52%)和卡他莫拉菌合并流感嗜血杆菌感染(44/251,17.53%)。3种菌混合感染均为流感嗜血杆菌、肺炎链球菌和卡他莫拉菌混合感染(2/251,0.80%)。
2.6 耐药性分析革兰阴性菌1 577株(61.03%),其中流感嗜血杆菌检出率(33.90%)最高,其次是卡他莫拉菌(19.20%)。流感嗜血杆菌对复方新诺明和氨苄西林的耐药率较高,均在70%以上;对头孢呋辛耐药率接近50%;对其他抗菌药物敏感性较好。卡他莫拉菌药敏试验应用抗生素种类较少,且药物敏感性均良好。见表 6。
| 表 6 主要革兰阴性菌耐药性分析 (%) |
|
|
革兰阳性菌967株(37.42%),其中肺炎链球菌检出率最高(33.55%),其次是金黄色葡萄球菌(3.64%)。肺炎链球菌对红霉素、阿奇霉素、克林霉素和四环素的耐药率高,均在90%以上;对美洛培南和复方新诺明的耐药率也较高,均在70%以上;对氯霉素和喹诺酮类药物敏感性高。金黄色葡萄球菌对青霉素G、氨苄西林的耐药率高达90%以上;对红霉素、克林霉素的耐药率接近50%;对其他抗菌药物均较为敏感。两种菌中均未发现对利奈唑胺、万古霉素和替考拉宁耐药的菌株。见表 7。
| 表 7 主要革兰阳性菌耐药性分析 (%) |
|
|
本次监测结果显示,2016~2018年本院儿童痰培养阳性检出率分别为12.43%、14.15%、14.63%,增长幅度微小,总阳性率为13.95%,低于国内多家医院报道[7-9]。该现象可能与以下两个方面有关:一是本院儿童痰标本送检率逐年上升,痰培养标本基数较大;二是本实验室对痰标本均进行涂片镜检,判断结果符合合格痰标本标准后再进行细菌鉴定与药敏试验,从而降低假阳性率。分离的2 584株病原菌以革兰阴性菌(61.03%)为主,其次是革兰阳性菌(37.42%)、真菌(1.55%)。主要病原菌排前7位的依次为流感嗜血杆菌、肺炎链球菌、卡他莫拉菌、金黄色葡萄球菌、大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌,与苏州地区[7]报道的较一致,与部分研究[8, 10-11]报道的排序有较大差异。此种差异可能与各地区气候条件有关,还可能与各地区医院对呼吸道标本的质量控制和培养鉴定方法等多种因素有关[12]。
连续记录本院三年内各月份、季节病原菌检出情况,观察到冬春季检出率较夏秋季高,且以2017年和2018年的变化趋势更为典型。原因可能与武汉地区冬季气候湿冷,春季冷暖交替且气温骤变,易发生呼吸系统疾病有关。在各季节中,流感嗜血杆菌、肺炎链球菌和卡他莫拉菌检出率均显著高于其他病原菌,在春季,流感嗜血杆菌检出率排第一,其他季节均以肺炎链球菌检出率最高,这一地区季节特点可为临床初步诊疗提供一定参考价值。从年龄分布显示,不同年龄段呼吸道感染患儿病原菌的检出情况不同,有90.90%(2 177/2 395)的阳性标本主要集中在1个月~ < 7岁的年龄段,说明儿童呼吸道感染以1个月~ < 7岁为高发年龄,此年龄段的儿童呼吸系统发育相对不完善,鼻腔内没有鼻毛,鼻黏膜柔弱且血管丰富易受感染,气管、支气管管腔较窄,黏液分泌少,纤毛运动差,肺弹力组织发育差,加之免疫系统发育未健全[13],均导致病原菌难以抵挡,易在患儿体内扩散,是儿童呼吸道感染疾病高发的重要原因。新生儿时期,分离病原菌以大肠埃希菌、肺炎克雷伯菌和鲍曼不动杆菌较多,检出率较其他年龄段高。这是由于新生儿在母体携带的免疫抗体还在发挥作用,感染多由大肠埃希菌等致病力强的病原菌引起[13]。出生1个月后,流感嗜血杆菌、肺炎链球菌和卡他莫拉菌为主要病原菌,对 > 1个月的患儿呼吸道感染可首先考虑该3种菌进行初步治疗,并尽快送检痰培养,根据培养及药敏结果调整用药方案。
2 331例感染阳性患儿中有251例(10.77%)于一次住院期间同时或先后检出两种或两种以上病原菌混合感染,多为两种菌感染,这无疑给临床治疗带来了困难,尤其在针对培养出单一病原菌治疗后又发现合并或继发另一种病原菌感染,长时间危害患儿健康且加重患儿家庭经济与心理负担。临床常见参与混合感染的致病菌有肺炎链球菌、卡他莫拉菌、流感嗜血杆菌、金黄色葡萄球菌、铜绿假单胞菌、肺炎克雷伯菌等[14]。在本研究中混合感染的细菌多为流感嗜血杆菌、肺炎链球菌和卡他莫拉菌,临床医师在抗感染治疗时应考虑多种细菌或病毒的混合感染情况,增强患儿机体免疫力,并加强院感控制,以预防混合感染的发生。
革兰阴性菌感染主要以流感嗜血杆菌和卡他莫拉菌为主,流感嗜血杆菌除对复方新诺明、氨苄西林和头孢呋辛的耐药率较高,对其他药物均较敏感。卡他莫拉菌对试验用抗菌药物敏感性较好。革兰阳性菌感染主要以肺炎链球菌和金黄色葡萄球菌为主,青霉素长期作为治疗肺炎链球菌的首选抗生素[15],在本次研究中耐药率高达57.7%,且肺炎链球菌对红霉素、四环素、克林霉素和阿奇霉素高度耐药,均不宜再用于临床治疗。肺炎链球菌对氯霉素和喹诺酮类药物敏感率均在90%以上,但氯霉素可能会导致肝、肾和血液系统的副作用,尤其是不可逆的骨髓抑制,引起血液系统疾病[16],喹诺酮类药物对儿童软骨发育有影响[17],这两类药物不宜应用于儿童。金黄色葡萄球菌除对青霉素G、氨苄西林的耐药率高,对红霉素、克林霉素耐药率接近50%,对其他试验抗菌药物均较敏感。两种菌中均未发现对万古霉素、利奈唑胺和替考拉宁耐药的菌株,此3种抗生素可作为儿童革兰阳性球菌感染的最后选用药物。总之,临床医师选择抗生素时需结合药敏试验结果和避免药物毒副作用,谨慎用药。
综上所述,本地区儿童呼吸道感染于冬春季节高发,病原菌复杂,不同年龄段病原菌不同,且常见多种病原菌混合感染。医院应加强院感控制,在高发季节避免继发院内多重感染,临床科室与微生物实验室应加强联系,监测病原菌变迁及耐药情况,做到早诊断,及时合理应用抗菌药物,缩短患儿住院时间,同时减少经验性用药导致的耐药菌株的产生。
| [1] |
Liu L, Johnson HL, Cousens S, et al. Global, regional, and national causes of child mortality:an updated systematic analysis for 2010 with time trends since 2000[J]. Lancet, 2012, 379(9832): 2151-2161. DOI:10.1016/S0140-6736(12)60560-1 (  0) 0) |
| [2] |
UNICEF, WHO, World Bank, et al. Levels and trends in child mortality 2014[EB/OL]. (2014). https://www.who.int/maternal_child_adolescent/documents/levels_trends_child_mortality_2014/en/.
(  0) 0) |
| [3] |
季伟, 陈正荣, 周卫芳, 等. 2005-2011年苏州地区急性呼吸道感染住院儿童病原学研究[J]. 中华预防医学杂志, 2013, 47(6): 497-503. DOI:10.3760/cma.j.issn.0253-9624.2013.06.005 (  0) 0) |
| [4] |
Clinical and Laboratory Standards Institute. Performance Standards for antimicrobial susceptibility testing: twenty-sixth informational supplement[S]. CLSI document M100-S26. Wayne, PA: Clinical and Laboratory Standards Institute. 2016.
(  0) 0) |
| [5] |
Clinical and Laboratory Standards Institute. Performance Standards for antimicrobial susceptibility testing: twenty-seventh informational supplement[S]. CLSI document M100-S27. Wayne, PA: Clinical and Laboratory Standards Institute. 2017.
(  0) 0) |
| [6] |
Clinical and Laboratory Standards Institute. Performance Standards for antimicrobial susceptibility testing: twenty-eighth informational supplement[S]. CLSI document M100-S28. Wayne, PA: Clinical and Laboratory Standards Institute. 2018.
(  0) 0) |
| [7] |
王淑会, 季伟, 张新星, 等. 苏州地区14994例儿童呼吸道感染细菌病原学特点[J]. 中国当代儿科杂志, 2016, 18(1): 44-50. (  0) 0) |
| [8] |
王丽萍, 邵春红, 范会, 等. 某院2013-2016年儿童呼吸道感染病原菌分布及耐药性分析[J]. 检验医学与临床, 2018, 15(11): 1537-1541. DOI:10.3969/j.issn.1672-9455.2018.11.001 (  0) 0) |
| [9] |
蔡晓华, 单红霞, 张品忠. 儿童急性下呼吸道感染病原菌分布及耐药性监测[J]. 中华医院感染学杂志, 2014, 24(12): 3075-3076. (  0) 0) |
| [10] |
汪玲娟, 王明欢, 龚方彪, 等. 儿童呼吸道感染的病原菌分布与耐药性特点及血清相关免疫指标变化研究[J]. 中华医院感染学杂志, 2018, 28(6): 939-942. (  0) 0) |
| [11] |
黄蓉, 黄梁镔, 田应敏, 等. 连续3年儿科住院患者痰分离病原菌及耐药性变迁[J]. 中国感染控制杂志, 2015, 14(4): 236-239. DOI:10.3969/j.issn.1671-9638.2015.04.005 (  0) 0) |
| [12] |
李晓松, 张学军, 张凌凌, 等. 肺炎患者痰细菌学标本采集时机对痰细菌学检验结果的影响比较[J]. 医学检验与临床, 2017, 28(3): 61-62, 31. DOI:10.3969/j.issn.1673-5013.2017.03.021 (  0) 0) |
| [13] |
胡亚美, 江载芳.诸福棠实用儿科学[M].第7版.北京: 人民卫生出版社, 2002, 921: 1143-1190.
(  0) 0) |
| [14] |
Deng JC. Viral-bacterial interactions-therapeutic implications[J]. Influenza Other Respir Viruses, 2013, 7(Suppl 3): 24-35. (  0) 0) |
| [15] |
Ortqvist A, Hedlund J, Kalin M. Streptococcus pneumoniae:epidemiology, risk factors, and clinical features[J]. Semin Respir Crit Care Med, 2005, 26(6): 563-574. DOI:10.1055/s-2005-925523 (  0) 0) |
| [16] |
高林. 氯霉素的不良反应及其残留检测方法研究进展[J]. 动物医学进展, 2010, 31(4): 90-95. DOI:10.3969/j.issn.1007-5038.2010.04.021 (  0) 0) |
| [17] |
谷丽. 慎用喹诺酮类药物经验性治疗社区获得性肺炎[J]. 中国医刊, 2011, 46(10): 5-6. DOI:10.3969/j.issn.1008-1070.2011.10.002 (  0) 0) |
 2019, Vol. 21
2019, Vol. 21


