急性淋巴细胞白血病(ALL)是最常见的儿童恶性疾病,在15岁以下肿瘤患儿中发生率可达25%[1]。随着检测技术的提高,危险度分组为基础的联合化疗方案的优化及支持治疗手段的不断增加,儿童ALL的疗效逐年提高,目前国际先进治疗组的总体疗效接近90%[2]。为规范我国儿童ALL的诊疗,提高儿童ALL的疗效,我国儿童白血病协作组(CCLG-ALL)参考德国柏林-法兰克福-蒙斯特(BFM)协作组和美国儿童肿瘤协作组(COG)的治疗方案,结合国内前期经验,制定出了中国儿童ALL规范化治疗方案(即CCLG-ALL2008方案)[3]。在该方案中,初诊时年龄是临床危险度分型的重要依据之一。10岁以上的儿童及青少年ALL有其独特的临床特征,且疗效及预后欠佳[4-5]。为探讨以上问题,本研究对2008年4月至2015年4月就诊于本中心并采用CCLG-ALL2008方案系统治疗的150例10岁以上初诊ALL患儿的临床资料进行回顾性分析。
1 资料与方法 1.1 研究对象选取2008年4月至2015年4月在中国医学科学院血液病医院儿童血液病诊疗中心住院并接受CCLG-ALL2008方案治疗的10岁以上初诊ALL患儿共150例为研究对象,其中男87例(58.0%),女63例(42.0%),男女比例为1.4 : 1;初诊年龄10~15岁,中位年龄11岁。ALL诊断标准参考文献[6]。
1.2 临床危险度分型依据CCLG-ALL2008方案[3],结合患儿初诊时白细胞计数、MICM分型结果及早期治疗反应等将ALL患儿分为中危和高危两组。具备以下任何一项或多项者为高危,无下述危险因素的患儿为中危:(1)t(9;22)易位或BCR/ABL融合基因阳性;(2)t(4;11)易位或MLL/AF4融合基因或其他MLL基因重排阳性;(3)第8天(经过7 d泼尼松试验治疗后)外周血白血病细胞≥1 000个/μL(泼尼松反应不良);(4)初诊危险度为中危,经诱导缓解治疗第15天骨髓原始及幼稚淋巴细胞≥25%;(5)诱导缓解治疗第33天骨髓形态学未缓解(> 5%),呈M2/M3型;(6)如有条件进行微小残留病(MRD)检测,第33天MRD≥10-2,或第12周MRD≥10-3。
1.3 治疗方案及效果评估参照CCLG-ALL2008化疗方案,根据患儿不同危险度分级进行治疗,主要包括诱导缓解治疗、早期强化、巩固治疗、延迟强化及维持治疗[7]。疗效标准评价分为完全缓解、部分缓解和未缓解[6]。
1.4 随访对所有患儿采用门诊和/或电话联系方式随访,随访日期截至2018年7月20日。中位随访时间为52个月(范围3~122个月),共7例(4.7%)患儿失访。事件评估包括复发、任何原因的死亡、感染、发生二次肿瘤或失访。无事件生存(event-freesurvival, EFS)期定义为自诊断到第1次事件发生或末次随访日期。总生存(overall survival, OS)期指自诊断到死亡或末次随访日期。失访者指进入第2个疗程后放弃治疗或完成化疗后1年内无任何形式随访记录者,失访者OS期计算至末次随访日。
1.5 统计学分析采用SPSS 18.0统计软件对数据进行统计学分析。计量资料以均数±标准误(x±sx)或中位数(范围)表示;计数资料用率(%)表示,组间比较采用χ2检验。采用Kaplan-Meier法进行生存分析,并绘制生存曲线,组间生存率的比较采用log-rank检验,P < 0.05为差异有统计学意义。
2 结果 2.1 临床资料150例患儿中,首诊表现为肝肿大64例(42.7%),脾肿大87例(58.0%)。初诊时外周血WBC为12.1(1.1~551.0)×109/L,< 50×109/L者108例(72.0%),50×109/L≤WBC < 100×109/L者19例(12.7%),WBC≥100×109/L者23例(15.3%)。初诊时Hb为87(28~158)g/L,PLT为66(5~406)×109/L。免疫分型显示B-ALL 122例(81.3%),T-ALL 28例(18.7%)。中危组患儿84例(B-ALL 71例、T-ALL 13例),占56.0%;高危组患儿66例(B-ALL 51例、T-ALL 15例),占44.0%。所有病例均进行融合基因检测,融合基因检测阳性51例(34.0%),其中BCR-ABL阳性16例(31%),TEL-AML1阳性11例(22%),E2A-PBX1阳性8例(16%),SIL-TAL1阳性5例(10%),MLL-AF9阳性3例(6%),其他融合基因阳性8例(16%)。
2.2 事件分析(1)复发情况:150例患儿中,复发32例(21.3%),复发距初诊时间17.5(3.0~75.0)个月,其中高危18例,中危14例。单纯骨髓复发29例,髓外复发2例(单纯中枢神经系统复发1例,单纯睾丸复发1例),骨髓联合中枢神经系统复发1例。
(2)失访情况:150例患儿中,共7例(4.7%)患儿在开始治疗后4~73个月失访并中断治疗,其中5例为高危病例,2例为中危病例。
(3)死亡情况:150例患儿中,死亡31例(20.7%),死亡中位时间为诊断后15(3~83)个月,其中中危17例,高危14例。复发导致死亡共23例,其中中危14例,高危9例;其他原因死亡8例,其中感染4例,病情未缓解2例,移植物抗宿主病1例,死因不详1例。
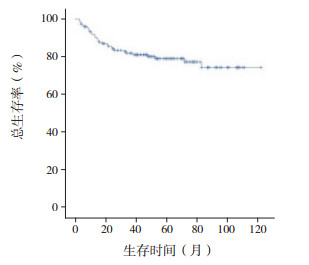
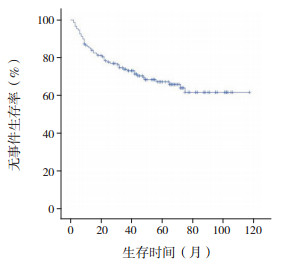
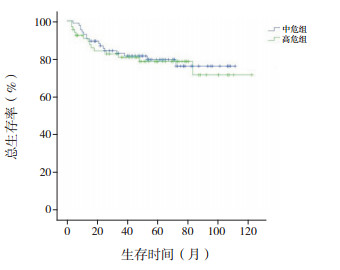
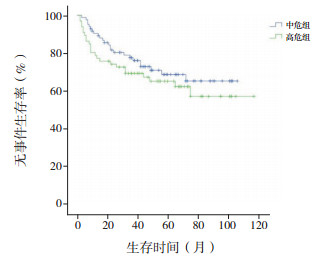
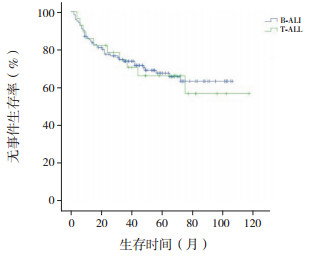
2.3 治疗疗效及生存分析依据CCLG-ALL2008方案,150例患儿在诱导缓解治疗中,泼尼松试验反应敏感者109例(72.7%),反应不敏感者41例(27.3%)。对所有患儿进行骨髓细胞学检查,结果显示治疗第15天完全缓解率为76.0%(114/150)。经过1个疗程化疗后,144例(96.0%)患儿骨髓达完全缓解,1例(0.7%)患儿为部分缓解,5例(3.3%)患儿未缓解。Kaplan-Meier生存分析结果显示,150例患儿5年OS率为79.0%±3.5%,5年EFS率为67.3%±4.1%(图 1~2)。中危患儿5年EFS率为68.7%±5.6%,5年OS率为79.5%±4.7%,均高于高危患儿(5年EFS率为65.2%±6.1%,5年OS率为78.5%±5.3%),但差异无统计学意义(χ2=1.107,P=0.293;χ2=0.082,P=0.775)(图 3~4)。B-ALL患儿5年EFS率为67.5%±4.6%,5年OS率为80.2%±3.9%,与T-ALL患儿(5年EFS率为66.2%±9.3%,5年OS率为73.9%±8.5%)比较,差异均无统计学意义(χ2=0.038,P=0.846;χ2=0.216,P=0.642)(图 5~6)。
|
图 1 150例ALL患儿的总体生存曲线 |
|
图 2 150例ALL患儿的无事件生存曲线 |
|
图 3 中危和高危ALL患儿的总体生存曲线 |
|
图 4 中危和高危ALL患儿的无事件生存曲线 |

|
图 5 ·B-ALL和T-ALL患儿的总体生存曲线 |
|
图 6 B-ALL和T-ALL患儿的无事件生存曲线 |
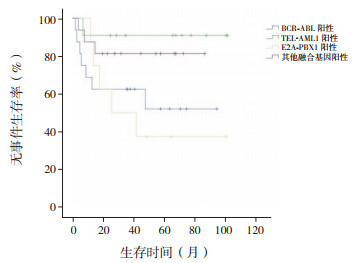
16例BCR-ABL阳性患儿中,9例获得持续完全缓解,3例死亡(2例为感染相关性死亡,1例因诱导治疗后持续未缓解死亡),失访4例,其5年EFS率为52.1%±13.9%。11例TEL-AML1阳性患儿中,10例持续完全缓解,1例因疾病复发死亡,其5年EFS率为90.9%±8.7%。8例E2A-PBX1阳性患儿中,持续完全缓解3例,复发5例,其中3例死亡,其5年EFS率为37.5%±17.1%。16例其他融合基因阳性患儿中,13例持续完全缓解,3例因疾病复发死亡,其5年EFS率为81.3%±9.8%。BCR-ABL阳性、TEL-AML1阳性、E2A-PBX1阳性及其他基因分型患者之间,5年EFS率比较差异无统计学意义(χ2=6.920,P=0.074)。见图 7。
|
图 7 不同基因分型患儿的无事件生存曲线 |
对患儿性别、初诊时WBC计数、危险度分级、免疫表型、泼尼松试验治疗反应、第15天及第33天骨髓情况、融合基因等进行单因素分析,结果显示,仅诱导治疗结束时骨髓达完全缓解患儿的5年OS率及5年EFS率均高于骨髓未达完全缓解者(P < 0.05),见表 1。
| 表 1 影响ALL患儿预后的单因素分析(x±sx,%) |
|
|
急性白血病发病率在儿童肿瘤中占第一位,其中以ALL为主,占70%~80%。初诊时年龄是影响儿童ALL疗效及预后的重要因素之一。研究表明,与低年龄儿童ALL相比,10岁以上儿童青少年ALL的临床特征具有以下特点:(1)T-ALL比例较高;(2)男性患儿比例较高;(3)初诊时WBC > 50×109/L者比例较高;(4)首诊表现为脾肿大者比例较高;(5)预后不良的细胞遗传学异常[t(4;11)(MLL-AF4)、t(9;22)(BCR-ABL)]患者比例较多,伴预后良好的细胞遗传学异常[超二倍体、t(12;21)(ETV6-RUNX1)]患者比例较少[4-5, 8-10]。本组患者中男女比例为1.4 : 1,T-ALL比例超过1/6,初诊WBC > 50×109/L者超过1/4,半数以上患儿存在脾肿大,融合基因BCR-ABL阳性占10.7%,MLL-AF9阳性占2.0%,而预后相对较好的TEL-AML1阳性者仅占7.3%,与国内外文献报道大致相符。这些因素可能是10岁以上ALL患儿预后相对较差的原因。
发达国家报道的大年龄ALL患儿的5年EFS率为63%~86%[11-13]。我国目前有关多中心、大样本的10岁以上儿童及青少年ALL长期疗效报道较少。根据以往多地单中心治疗的临床研究总结,随访10岁以上ALL患儿5年EFS率为45%~70%左右[8-10]。CCLG-ALL2008方案为我国第一次统一的多中心协作研究制定的方案。该方案根据儿童ALL的临床危险度分型,给予不同强度及剂量密度的化疗方案,具有化疗间歇短、药物强度大的特点。与其他方案相比,CCLG-ALL2008方案中应用非骨髓抑制性化疗药物(L-asp、Dex、MTX)的总剂量较高,而骨髓抑制性药物(CTX、蒽环类)的总剂量较低。本研究对采用该方案治疗的150例10岁以上ALL患儿的单中心远期疗效进行总结,结果显示其诱导治疗达完全缓解率高(96.0%),5年EFS率、OS率分别为67.3%±4.1%、79.0%±3.5%,接近欧美等发达国家水平,说明方案的完善能够改善大年龄ALL患儿的疗效。
文献报道,除发病年龄以外,影响儿童青少年ALL预后的因素还包括初诊时WBC计数、危险度分组、免疫分型、染色体核型、融合基因等因素[14]。本研究结果表明诱导治疗结束时骨髓形态学不缓解与患儿预后不良呈显著相关性。本研究中危组的5年EFS率(68.7%±5.6%)与高危组(65.2%±6.1%)比较,B-ALL的5年EFS率(67.5%±4.6%)与T-ALL(66.2%±9.3%)比较差异均无统计学意义,且在不同基因分型患者之间,5年EFS率比较差异亦无统计学意义。其原因可能为以下几方面:(1)由于CCLG-ALL2008方案执行初期没有将MRD监测作为分型和调整危险度的依据,本研究早期入组的患儿未能在治疗早期应用MRD指导危险度调整及治疗,从而影响了不同危险组的组别调整而影响预后。欧洲儿童白血病协作组将治疗第33天和第12周的MRD阴性作为MRD标危组划分标准,10年EFS率达93%;MRD中危组10年EFS率为74%;任一时间MRD > 1×10-2划分为MRD高危组,10年EFS率仅16%[15]。相关研究显示,MRD可广泛应用于评估早期反应,具有重要的指导判断价值,但其检测方法需要标准化和质控[16]。(2)样本量较小。ALL的发病高峰为0~9岁,之后于30岁前随年龄增长发病率下降[5]。故与同一时间段内低年龄儿童ALL相比,10岁以上儿童及青少年ALL病例数较少。尚需通过多中心、大样本量的研究,寻找危险度分组、免疫分型、融合基因等因素对于大年龄ALL患儿长期疗效及预后的影响,以提高长期生存率。
综上所述,10岁以上儿童及青少年ALL患儿具有不利的生物学特征,采用CCLG-ALL2008方案治疗,其完全缓解率高,远期疗效接近发达国家水平。一疗程诱导治疗的缓解率是影响此年龄段患儿生存的独立危险因素。但此年龄段患儿生存率仍明显低于10岁以下年龄组患儿,尚需进一步扩大样本量,寻找预后相关因素,改善治疗方案,减低复发,以提高长期生存率。
| [1] |
Pui CH. Recent research advances in childhood acute lymphoblastic leukemia[J]. J Formos Med Assoc, 2010, 109(11): 777-787. DOI:10.1016/S0929-6646(10)60123-4 (  0) 0) |
| [2] |
Pui CH, Yang JJ, Hunger SP, et al. Childhood acute lymphoblastic leukemia:progress through collaboration[J]. J Clin Oncol, 2015, 33(27): 2938-2948. DOI:10.1200/JCO.2014.59.1636 (  0) 0) |
| [3] |
中华医学会儿科学分会血液学组, 《中华儿科杂志》编辑委员会. 儿童急性淋巴细胞白血病诊疗建议(第四次修订)[J]. 中华儿科杂志, 2014, 52(9): 641-644. DOI:10.3760/cma.j.issn.0578-1310.2014.09.001 (  0) 0) |
| [4] |
Lustosa de Sousa DW, de Almeida Ferreira FV, Cavalcante Félix FH, et al. Acute lymphoblastic leukemia in children and adolescents:prognostic factors and analysis of survival[J]. Rev Bras Hematol Hemoter, 2015, 37(4): 223-229. DOI:10.1016/j.bjhh.2015.03.009 (  0) 0) |
| [5] |
Chiaretti S, Vitale A, Cazzaniga G, et al. Clinico-biological features of 5202 patients with acute lymphoblastic leukemia enrolled in the Italian AIEOP and GIMEMA protocols and stratified in age cohorts[J]. Haematologica, 2013, 98(11): 1702-1710. DOI:10.3324/haematol.2012.080432 (  0) 0) |
| [6] |
张之南, 沈悌. 血液病诊断及疗效标准[M]. 第3版.北京: 科学出版社, 2007: 131-134.
(  0) 0) |
| [7] |
Gao C, Zhao XX, Li WJ, et al. Clinical features, early treatment responses, and outcomes of pediatric acute lymphoblastic leukemia in China with or without specific fusion transcripts:a single institutional study of 1, 004 patients[J]. Am J Hematol, 2012, 87(11): 1022-1027. DOI:10.1002/ajh.v87.11 (  0) 0) |
| [8] |
刘凯奇, 赵邢力, 魏辉, 等. 青少年急性淋巴细胞白血病单中心临床研究[J]. 中华内科杂志, 2016, 55(2): 102-106. DOI:10.3760/cma.j.issn.0578-1426.2016.02.007 (  0) 0) |
| [9] |
叶启东, 汤静燕, 潘慈, 等. 10岁以上儿童、青少年急性淋巴细胞白血病的临床研究[J]. 中华血液学杂志, 2011, 32(12): 840-843. DOI:10.3760/cma.j.issn.0253-2727.2011.12.008 (  0) 0) |
| [10] |
吴珺, 陆爱东, 张乐萍. 10岁以上儿童青少年急性淋巴细胞白血病的临床特点及预后分析[J]. 中国当代儿科杂志, 2017, 19(6): 614-619. (  0) 0) |
| [11] |
Conter V, Bartram CR, Valsecchi MG, et al. Molecular response to treatment redefines all prognostic factors in children and adolescents with B-cell precursor acute lymphoblastic leukemia:results in 3184 patients of the AIEOP-BFM ALL 2000 study[J]. Blood, 2010, 115(16): 3206-3214. DOI:10.1182/blood-2009-10-248146 (  0) 0) |
| [12] |
Pui CH, Pei D, Campana D, et al. Improved prognosis for older adolescents with acute lymphoblastic leukemia[J]. J Clin Oncol, 2011, 29(4): 386-391. DOI:10.1200/JCO.2010.32.0325 (  0) 0) |
| [13] |
Barry E, DeAngelo DJ, Neuberg D, et al. Favorable outcome for adolescents with acute lymphoblastic leukemia treated on Dana-Farber Cancer Institute Acute Lymphoblastic Leukemia Consortium Protocols[J]. J Clin Oncol, 2007, 25(7): 813-819. DOI:10.1200/JCO.2006.08.6397 (  0) 0) |
| [14] |
Hochberg J, Khaled S, Forman SJ, et al. Criteria for and outcomes of allogeneic haematopoietic stem cell transplant in children, adolescents and young adults with acute lymphoblastic leukaemia in first complete remission[J]. Br J Haematol, 2013, 161(1): 27-42. DOI:10.1111/bjh.2013.161.issue-1 (  0) 0) |
| [15] |
Flohr T, Schrauder A, Cazzaniga G, et al. Minimal residual disease-directed risk stratification using real-time quantitative PCR analysis of immunoglobulin and T-cell receptor gene rearrangements in the international multicenter trial AIEOP-BFM ALL 2000 for childhood acute lymphoblastic leukemia[J]. Leukemia, 2008, 22(4): 771-782. DOI:10.1038/leu.2008.5 (  0) 0) |
| [16] |
Athale UH, Gibson PJ, Bradley NM, et al. Minimal residual disease and childhood leukemia:standard of care recommendations from the pediatric oncology group of ontario MRD working group[J]. Pediatr Blood Cancer, 2016, 63(6): 973-982. DOI:10.1002/pbc.25939 (  0) 0) |
 2019, Vol. 21
2019, Vol. 21


