2. 湖南省儿童医院病理科, 湖南长沙 410000
2. Department of Dermatology, Hunan Children's Hospital, Changsha 410007, China
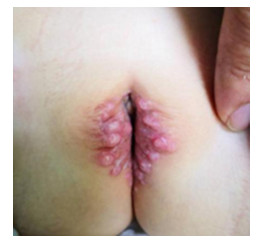
患儿,女,1岁10月龄,因发现外阴部反复水疱样皮疹半年余就诊。患儿1岁左右无明显诱因出现外阴红斑,家属考虑“尿布皮炎”,未予特殊处理。后皮疹逐渐扩大,并出现水疱样改变,无疼痛及瘙痒,皮疹范围逐渐扩大,多次在当地医院就诊,诊断“外阴湿疹可能”,予以抗过敏等药物(具体药名不详)治疗,疗效不佳。遂就诊于我科门诊,诊断:(1)传染性软疣可疑,(2)性传播疾病可疑。考虑皮疹部位特殊,予以诊断性刮疣治疗,外用重组人干扰素抗病毒、转移因子口服溶液提高患儿免疫力、臭氧水疗外洗等治疗,效果不佳。皮疹仍在扩大。患儿系第1胎第1产,足月顺产,出生体重3.2 kg,母乳喂养。患儿父母身体健康,非近亲结婚,否认性病接触史,家族中无类似疾病患者。入院后体检:神志清楚,精神反应好;口唇无发绀,咽部无充血,扁桃体无肿大,全身浅表淋巴结未扪及肿大,心肺腹检查未见异常,阴道口及小阴唇可见群集分布的水疱样皮疹(图 1)。实验室检查:血常规、肝肾功能、心肌酶、电解质、凝血功能正常;输血前四项、单纯疱疹病毒抗体、醋酸白试验、梅毒确诊试验均阴性。皮肤镜:镜下可见外阴部皮损,部分呈可疑疣状增生,内可见线状、点状血管分布,外周红晕,未见到圆形或四叶草状白色无结构区域。
|
图 1 患儿初次就诊时皮疹 阴道口及小阴唇可见群集分布的水疱样皮疹。 |
1岁10月龄女童,反复外阴皮疹,无自觉症状,应从多方面考虑。首先应考虑儿童常见感染性疾病,如传染性软疣、单纯疱疹等,还需排除儿童少见的性传播疾病,如梅毒、尖锐湿疣、艾滋病病毒感染等。传染性软疣可发生于任何部位,典型皮损为直径3~5 mm的半球形丘疹,呈灰色或珍珠色,表面有蜡样光泽,中央有脐凹,内含乳干酪样物质(软疣小体)[1],触之较硬,皮疹形态及发病部位均与本例患儿相似,但该患儿皮肤未见明显脐凹和软疣小体,诊断性刮疣未见软疣小体,且皮疹处基底红润,故可排除该病。虽然该患儿皮疹为水疱样皮疹,但质地较硬,无疱液,并非真正的水疱,而单纯疱疹病毒感染的典型皮损为群集或散在的疼痛性小水疱,破溃后糜烂或形成溃疡,结痂自愈,可反复出现,并伴发热等全身症状[1],该患儿皮疹持续存在,无消退期,且皮疹无自觉症状,无破溃、结痂,可排除单纯疱疹病毒感染。梅毒在外阴部的皮疹常见为硬下疳,特征皮损为直径1~2 cm圆形或椭圆形,边缘隆起,基底呈肉红色的糜烂面或浅溃疡[2],该患儿无自觉症状,且皮疹未出现糜烂和溃疡。尖锐湿疣的典型皮损初期为单个或多个散在的淡红色小丘疹,质地柔软,顶端尖锐,后期逐渐增大形成丘疹型、乳头型、菜花型、鸡冠型的赘生物,易破溃出血[2],该患儿皮疹为坚实的水疱样皮疹,质地中等,无触之出血的情况;且家长否认性病及性病接触史,梅毒血清学试验、醋酸白试验及艾滋病病毒抗体检测均为阴性,故可排除该诊断。
其次要考虑非感染性疾病,如常见的粟丘疹、皮脂腺异位症,以及罕见发生于外阴的朗格汉斯组织细胞增生症(Langerhans cell histiocytosis, LCH)等。粟丘疹的皮疹为黄白色坚实的小丘疹,多见于面部,尤其是眼睑等部位[3],患儿往往无自觉症状,该患儿的皮疹为水疱样皮疹,与粟丘疹的典型皮疹不符合,可排除。皮脂腺异位症是一种皮脂腺疾病,由皮脂腺发育的生理学变性和皮脂腺增生所致,好发于口腔黏膜、包皮、龟头、大小阴唇等部位,皮疹呈淡黄色或淡白色,可融合成密集不规则淡黄色斑块,表面光滑,损害无自觉症状[4],与本例患儿临床表现及发病部位均相似,需考虑此诊断。LCH临床表现多种多样,皮疹病变往往是LCH的首发表现,常见的皮疹为躯干和头皮的出血性斑丘疹,可有红斑、丘疹、结痂、脱屑等,近年来国内外也有数篇文献报道单纯外阴受累的LCH[5-9]。因此需要取皮疹处组织做病理学诊断,完善免疫组化等相关检查,协助明确诊断。
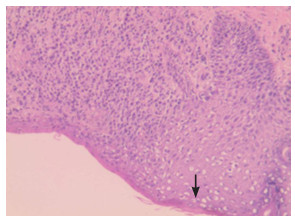
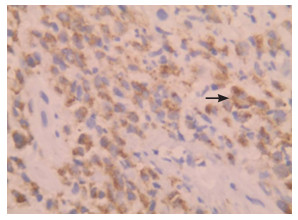
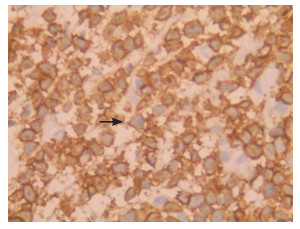
3 进一步检查征得患儿家长同意后,完善皮肤活检术,在皮损边缘取新发皮疹,边缘带有正常皮肤组织。病理结果:表皮局部破损,并见坏死,真皮层内大量单核细胞增生(图 2);肿瘤细胞,胞浆丰富,核呈腰果型(图 3)。免疫组化结果:Ki-67(30%)、Vim(3+)、CD163(散在+)、Langerin(2+)(图 4)、CD1a(3+)(图 5)、S-100(3+)(图 6)、ALK(-)、DES(-)、CD3(-)、BRAF V600E(-)、CD117(-)。诊断意见:苏木精-伊红(HE)染色结合免疫组化结果符合LCH。骨髓穿刺示骨髓增生明显活跃,粒、红系增生活跃,淋巴细胞亚群基本正常。肝胆脾胰双肾彩超、胸片、颅骨及长骨X片未见异常。提示该患儿仅皮肤受累。
|
图 2 苏木精-伊红染色(×10) 镜下见表皮局部破损,并见坏死(箭头所示),真皮层内大量单核细胞增生。 |

|
图 3 苏木精-伊红染色(×400) 肿瘤细胞,胞浆丰富,红染,核呈腰果型(箭头所示)。 |
|
图 4 免疫组化(×400) Langerin阳性浸润的肿瘤细胞,细胞膜及细胞质呈蓝色(箭头所示)。 |
|
图 5 免疫组化(×400) CD1a阳性浸润的肿瘤细胞,细胞膜呈棕色,细胞核呈蓝色(箭头所示)。 |
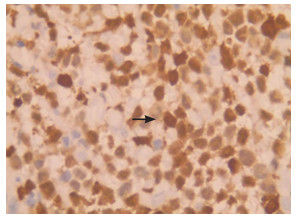
|
图 6 免疫组化(×400) S-100阳性浸润的肿瘤细胞,细胞膜不染色,细胞核及细胞质呈棕色(箭头所示)。 |
诊断:LCH(皮肤型)。诊断依据:(1)幼儿期发病,起病缓慢,症状较轻;(2)外阴部多发水疱样皮疹,质地较硬;(3)无其他系统受累症状和体征;(4)排除传染性软疣、皮脂腺异位症等其他疾病;(5)患儿皮疹处组织病理检查结合免疫组化确诊为LCH。
5 临床经过LCH是一种血液系统的疾病,虽然本例患儿目前仅有皮肤受累,但不能排除疾病后期进展为系统性LCH的可能性,血液科会诊评估患儿各项指标后,同样考虑为LCH(皮肤型),暂不考虑进行化疗。皮肤科予0.03%他克莫司软膏局部外用,每天2次,密切观察。治疗2个月后复诊,患儿皮疹较前好转,水疱样皮疹较前缩小,部分皮疹已消退。
6 讨论LCH又称组织细胞增生症X,是起源于骨髓单核细胞-巨噬细胞系统的罕见克隆性疾病,由于持续免疫刺激导致CD1α+/CD207+树突状细胞增殖失控[10]。儿童和成人的年发病率分别为(4~8)/ 100万和(1~2)/亿,总病死率为10%~20%[11]。LCH可发生于任何年龄,但好发于儿童,以婴幼儿常见。其临床表现差异很大,其中最常累及的部位有骨、皮肤和淋巴结[12]。LCH的皮疹呈多形性,好发于头皮、颜面、躯干、臀部,可见丘疹、斑丘疹、出血性的丘疱疹、结节性溃疡或瘀点等,女性生殖系统受累较为少见,本例患儿仅累及女性生殖系统极为罕见,但是生殖系统中外阴却是最常见的受累部位。
朗格汉斯细胞来源于骨髓的外周树突状抗原加工细胞,是局部免疫反应的重要组成部分[13]。这些细胞遍布全身,主要位于表皮的基底上层,在扁桃体和口腔的真皮、淋巴结和复层鳞状上皮中也有发现。在外阴、阴道和宫颈中可见朗格汉斯细胞,这可能是LCH能发生于外阴的原因[9]。
尽管该病已报道了一个世纪,但其发病机制尚不清楚。可能与细胞因子、感染因子、遗传因子和肿瘤过程相关的免疫系统功能障碍有关[12]。克隆细胞CD1α+被认为在疾病发病机制中起关键作用。朗格汉斯细胞和病变淋巴细胞增加了肿瘤坏死因子α、粒细胞-巨噬细胞集落刺激因子在内的细胞因子的表达。细胞因子促进朗格汉斯细胞的增殖和分化。LCH病变亦可由遗传异常所导致,遗传因素的不稳定可能导致朗格汉斯细胞增殖和疾病进展[10]。病毒在LCH中的致病作用仍在研究中,目前有报道称人类疱疹病毒6型和EB病毒感染可能参与LCH,可能是由于病毒诱导朗格汉斯细胞增殖所引起的[12],近年来也有研究发现57%的患者有BRAF V600E基因的突变[14]。
LCH最常表现为骨病变,特征性累及颅骨、肋骨、骨盆和肩胛骨的扁平骨,生殖系统受累通常被视为多器官疾病的一部分,而单纯的生殖系统受累是十分罕见的。临床上,大多数外阴受累患者表现为多发性溃疡,外阴的病变可以是多种多样,如丘疹、瘙痒性皮疹、结节,也可以是硬结区。由于临床表现的多样性,生殖器LCH可以模拟各种肿瘤和非肿瘤的情况,症状可出现瘙痒、红斑病变,类似湿疹或脂溢性皮炎、丘疹和溃疡性病变,可能类似腹股沟肉芽肿、性病淋巴肉芽肿、梅毒下疳、肺结核、生殖器疱疹、多形红斑或白塞综合征等[15]。当其表现为一个局部肿块时,也可能被误认为是皮肤恶性肿瘤,如鳞状细胞癌、恶性黑色素瘤和肉瘤。正是因为其临床表现多种多样,因此给临床诊断加大了难度,而诊断的黄金标准是皮肤组织病理及免疫组化。
本例女性患儿1岁左右发病,且皮疹仅位于外阴,皮疹为坚实的水疱样皮疹,对称分布,患儿无疼痛及瘙痒等自觉症状,皮疹逐渐扩大。皮疹表现具有一定的特点,但无特异性。虽十分罕见,但已有文献报道,评估后未发现系统损害,诊断为LCH(皮肤型)。位于外阴的LCH的治疗暂无推荐方案,需根据患儿的临床症状选择个性化治疗。目前的治疗方式包括手术、放疗、局部使用皮质类固醇、局部注射氮芥、口服沙利度胺、全身化疗和上述各种组合[16-19]。手术切除被认为是能根治的方法,但因其部位的局限性而未能被选择和推广。后期的随访也十分重要,有研究对10例首发于外阴的LCH进行2年的随访,发现1/4的患者出现了其他部位的皮疹和骨质损害[20-21],本例患儿皮疹位于双侧大阴唇,如手术切除,会影响局部功能及外形美观,家长予以拒绝,目前因无其他系统受累,暂不具备化疗指征,故要求患儿密切随访,若出现其他系统损害,及时就诊。
7 结语外阴的LCH非常少见,因此在鉴别诊断上需要考虑外阴非典型慢性病变,对病变部位进行病理学检查以确认诊断。确诊后需要进行全身各个系统检查,以了解LCH是否累及多个系统,这对治疗和提示预后非常重要。
| [1] |
马琳. 儿童皮肤病学[M]. 北京: 人民卫生出版社, 2014: 115-122.
(  0) 0) |
| [2] |
赵辨. 临床皮肤病学[M]. 3版. 南京: 江苏科学技术出版社, 2001: 1561.
(  0) 0) |
| [3] |
Zamora AB, Simón MP, Sánchez AT, et al. Adult colloid milium. An underdiagnosed and difficult to treat entity[J]. Rev Med Hosp Gen Méx, 2016, 79(1): 21-25. (  0) 0) |
| [4] |
王迎林, 王泽民, 赵子娥, 等. 外阴部皮脂腺异位症20例[J]. 中华皮肤科杂志, 1997, 30(3): 47-48. (  0) 0) |
| [5] |
Fernandez Flores A, Mallo S. Langerhans cell histiocytosis of vulva[J]. Dermatol Online J, 2006, 12(1): 15. (  0) 0) |
| [6] |
周勐, 王彦, 杨秀莉. 单纯外阴受累的朗格汉斯细胞组织细胞增生症一例[J]. 中华皮肤科杂志, 2018, 51(7): 538. DOI:10.3760/cma.j.issn.0412-4030.2018.07.017 (  0) 0) |
| [7] |
陈超超, 杨汝斌, 黄玲, 等. 单纯外阴受累的朗格汉斯细胞组织细胞增生症一例[J]. 中华皮肤科杂志, 2016, 49(3): 211. DOI:10.3760/cma.j.issn.0412-4030.2016.03.015 (  0) 0) |
| [8] |
王小坡, 熊竞舒, 温斯健, 等. 外阴朗格汉斯细胞组织细胞增生症一例[J]. 中华皮肤科杂志, 2017, 50(6): 452. DOI:10.3760/cma.j.issn.0412-4030.2017.06.018 (  0) 0) |
| [9] |
Pan Z, Sharma S, Sharma P. Primary Langerhans cell histiocytosis of the vulva:report of a case and brief review of the literature[J]. Indian J Pathol Microbiol, 2009, 52(1): 65-68. DOI:10.4103/0377-4929.44968 (  0) 0) |
| [10] |
Emile JF, Abla O, Fraitag S, et al. Revised classification of histiocytoses and neoplasms of the macrophage-dendritic cell lineages[J]. Blood, 2016, 127(22): 2672-2681. DOI:10.1182/blood-2016-01-690636 (  0) 0) |
| [11] |
Zinn DJ, Chakraborty R, Allen CE. Langerhans cell histiocytosis:emerging insights and clinical implications[J]. Oncology (Williston Park), 2016, 30(2): 122-132. (  0) 0) |
| [12] |
DiCaprio MR, Roberts TT. Diagnosis and management of Langerhans cell histiocytosis[J]. J Am Acad Orthop Surg, 2014, 22(10): 643-652. DOI:10.5435/JAAOS-22-10-643 (  0) 0) |
| [13] |
Chang JC, Blake DG, Leung BV, et al. Langerhans cell histiocytosis associated with lichen sclerosus of the vulva:case report and review of the literature[J]. J Cutan Pathol, 2013, 40(2): 279-283. DOI:10.1111/cup.12051 (  0) 0) |
| [14] |
Badalian-Very G, Vergilio JA, Degar BA, et al. Recurrent BRAF mutations in Langerhans cell histiocytosis[J]. Blood, 2010, 116(11): 1919-1923. DOI:10.1182/blood-2010-04-279083 (  0) 0) |
| [15] |
Kurt S, Canda MT, Kopuz A, et al. Diagnosis of primary Langerhans cell histiocytosis of the vulva in a postmenopausal woman[J]. Case Rep Obstet Gynecol, 2013, 2013: 962670. (  0) 0) |
| [16] |
周云, 刘秋玲. 朗格汉斯细胞组织细胞增生症的发病机制及诊治进展[J]. 中华灾害救援医学, 2017, 5(2): 106-110. (  0) 0) |
| [17] |
周燕华, 梁伶, 刘栋华. 以脐周皮损为首发表现的老年人朗格汉斯细胞组织细胞增生症1例[J]. 中国皮肤性病学杂志, 2013, 27(10): 1038-1039. (  0) 0) |
| [18] |
陈浩, 薛燕宁, 许昌春, 等. 以肛周皮损为首发表现的成人朗格汉斯组织细胞增生症[J]. 临床皮肤科杂志, 2012, 41(1): 22-24. (  0) 0) |
| [19] |
Subramaniyan R, Ramachandran R, Rajangam G, et al. Purely cutaneous Langerhans cell histiocytosis presenting as an ulcer on the chin in an elderly man successfully treated with thalidomide[J]. Indian Dermatol Online J, 2015, 6(6): 407-409. DOI:10.4103/2229-5178.169743 (  0) 0) |
| [20] |
Ishigaki H, Hatta N, Yamada M, et al. Localised vulva Langerhans cell histiocytosis[J]. Eur J Dermatol, 2004, 14(6): 412-414. (  0) 0) |
| [21] |
Venizelos ID, Mandala E, Tatsiou ZA, et al. Primary Langerhans cell histiocytosis of the vulva[J]. Int J Gynecol Pathol, 2006, 25(1): 48-51. DOI:10.1097/01.pgp.0000172085.84631.37 (  0) 0) |
 2021, Vol. 23
2021, Vol. 23


